Prosím, navštivte ANA stránky, aby se CE: https://www.nursingworld.org/continuing-education/an-overview-of-neuraxial-anesthesia/
Pochopit základy, takže můžete efektivně spravovat své pacienty.
Takeaways:
- Neuroaxiální anestezie je podávání léků do subarachnoidální nebo epidurální prostor produkovat anestezie a analgezie.
- pochopení anatomie páteře umožňuje správné posouzení a řízení neuroaxiální anestezie.
- Rychlé rozpoznání a léčba komplikací je nezbytná pro prevenci smrtící výsledek.
CNE
1.5 kontaktních Hodin
Vzdělávací Cíle
- Rozlišovat typy neuroaxiální anestezie.
- Identifikujte komplikace neuraxiální anestézie.
- diskutujte o ošetřovatelské péči o pacienty, kteří dostávají neuraxiální anestezii.
autoři a autoři této CNE aktivity zveřejněny žádné relevantní finanční vztahy s jakoukoli obchodní společnosti vztahující se k této činnosti. Na poslední stránce článku se dozvíte, jak získat kredit CNE.
Vypršení platnosti: 4/1/23
Neuroaxiální anestezie je podávání léků do subarachnoidální nebo epidurální prostor produkovat anestezie a analgezie. Může vést k úplné absenci senzorických a / nebo motorických funkcí v místě injekce nebo pod ním. V závislosti na dávce a koncentraci anestetika používané, neuroaxiální anestezie nemusí vždy vyústit v úplné absence motorické funkce. Například, cílem neuroaxiální anestezie podáván žena při porodu je poskytnout analgezii jak se postupuje prostřednictvím aktivní práce, ale ne odstranit její schopnost pohybovat se jí dolních končetin. Tři nejčastěji používané neuroaxiální techniky jsou spinální, epidurální a kombinované spinální-epidurální (CSE). (Viz kdy se používá neuraxiální anestézie?)
Neuraxiální anestézie se používá v různých klinických situacích, včetně chirurgických, porodnických a procedurálních.
Chirurgické
- Břicha
- Ortopedické
- Hrudní
- Urologické
Porodnické/gynekologické
- Císařským řezem
- Pracovní epidurální
- podvaz Vejcovodů
Procesní
- Krční, hrudní, a/nebo bederní epidurální steroidní injekce
- Chronické bolesti
hlavní přínos neuroaxiální anestezie je snížena nutnost parenterální opioidy, které mají mnoho vedlejších účinků (včetně respirační deprese, delirium, a GI poruchy), které jsou spojeny se srdečními, plicními a ledvinovými komplikacemi. Nedávné meta-analýzy a systematické přezkoumání Meng a kolegové zjistili, že neuroaxiální anestezie je spojena s nižší výskyt těchto komplikací, stejně jako se snížil ztrátu krve a riziko vzniku tromboembolie v porovnání s celkovou anestezii. Kromě toho, perioperační a porodní bolesti s neuroaxiální anestezie vedlo ke zlepšení skóre spokojenosti pacientů, protože posílené tlumení bolesti a zkrácení hospitalizace.
K zajištění příslušné péče pacientů, kteří dostávají neuroaxiální anestezii, měli byste mít základní znalosti z anatomie páteře, které vám pomohou pochopit důležité rozdíly mezi spinální a epidurální anestezie správy. (Viz znáte anatomii páteře?)
měli byste také vědět, jak účinně sledovat reakci pacienta na anestezii, reagovat na stížnosti na bolest a řešit komplikace. Nežádoucí účinky musí být okamžitě sděleny chirurgickému týmu pacienta, aby se zmírnilo poškození.
vystupujících z míchy 31 míšních nervových kořenů, z nichž každá poskytuje smyslové innervation do dermatom (specifické oblasti kůže). Například pacient, který má kolenního kloubu a obdrží pro epidurální pooperační bolesti bude mít analgezie na nebo pod smyslové dermatom úrovni L1 (první bederní obratel). Mezi další běžné postupy a odpovídající úrovně dermatomu patří:
Dermatome level | Procedure
T4-T6 | Cesarean delivery
T8-T10 | Urologic procedures
T10 | Hip arthroplasty
T11-T12 | Knee arthroplasty
Neuraxial techniques
Neuraxial anesthesia can be administered via spinal, epidural, or CSE routes. (See Spinal vs. epidural administration.)
Spinal administration. Spravovat páteře neuroaxiální anestezie a/nebo analgetik, jehla je vložena přes vazy mezi obratli a jednorázové injekce léků (přibližně 1 až 2 mL pro lokální anestezii s nebo bez opiátů) je umístěn do subarachnoidálního prostoru (oblast mezi arachnoidální a pia mater).
epidurální podání. Epidurální se podává pomocí jehly Tuohy, která propichuje vazy mezi obratli. Jehla je vložena do epidurálního prostoru(oblast mezi dura mater a obratli). Katétr je navlečen přes Tuohy do epidurálního prostoru a je zahájena infuze lokálního anestetika s opioidem nebo bez něj. Epiduraly mohou být použity k výrobě anestezie, ale častěji se používají k zajištění intra-a pooperační analgezie.
podání CSE. Anestézie CSE je dvoustupňový proces. Nejprve se do epidurálního prostoru umístí Tuohy jehla. Páteřní jehla se pak umístí přes Tuohy a do subarachnoidálního prostoru se podává bolus lokálního anestetika. Po odstranění páteřní jehly je epidurální katétr provlečen jehlou Tuohy a jeho poloha je potvrzena. Lokální anestetikum lze podávat buď jako bolus nebo infuzi.
Jak to funguje
Anestezii (úplné absenci smyslové a motorické funkce) je dosaženo při vysokých koncentracích lokálního anestetika se používají, jako je 0.75% bupivakainu pro spinální správy a 0,25% bupivakainu pro epidurální podání. Analgezie (absence bolesti) se dosáhne, když se použije nižší koncentrace lokálního anestetika, například 0.125% bupivakainu pro epidurální podání. Analgetické koncentrace lokálních anestetik se zřídka používají pro spinální podání.
Lokální anestetika práce koupání nervových kořenů míchy, inhibice sodíkových kanálů převodovka blokovat signály bolesti do centrálního nervového systému. Nejčastěji používanými lokálními anestetiky pro neuraxiální anestezii jsou lidokain, bupivakain a ropivakain. Opioidy, jako je fentanyl, morfin a hydromorfon, mohou být podávány současně s lokálními anestetiky, aby se vytvořil synergický účinek, který inhibuje přenos bolesti.
Doba trvání analgezie závisí na typu použitého lokálního anestetika a na tom, zda se podává jednou injekcí nebo jako kontinuální infuze epidurální nebo CSE technikou. Jeden spinální injekce trvají obvykle 60 až 150 minut, v závislosti na anestetikum používané; epidurální podání dosahuje anestezie a/nebo analgetik, dokud katetr zůstává v epidurálním prostoru a kontinuální infuze léky běží. (Podívejte se, jak dlouho to vydrží?)
Správa neuroaxiální analgezie
kromě sledování analgetické účinnosti, vedlejších účinků a komplikací, sestry musí posoudit katétr vložení stránky, spravovat epidurální infuze, a potenciálně odstranit epidurální katétr pokud pacient přechod na perorální léky proti bolesti. Nezapomeňte dodržovat organizační protokoly a sady objednávek.
Při péči o pacienta, který je obdržel neuroaxiální anestezie, budete pozorně sledovat jeho nebo její krevní tlak (BP), srdeční frekvence (HR), pulzní oxymetrie, dechová frekvence, vnímání bolesti, a úroveň vědomí. Použijte dermatomovou mapu k posouzení úrovně senzorického bloku a stanovení aktuální motorické funkce pro stanovení základní úrovně analgezie. (Viz o dermatomech.) Americká společnost anesteziologů doporučuje, aby sestry dodržovaly protokol specifický pro pacienta stanovený buď týmem péče o pacienta, nebo politikou organizace.
pokud je přítomen katétr, zhodnoťte místo zavedení. Rovněž vyhodnoťte infuzní systém a hadičky, abyste zjistili jakékoli oddělené spojení, nefunkční infuzní pumpy nebo chyby v medikaci. Zajištění katétrů jsou jasně označeny, a vyhněte se použití trubek s jakýmkoliv typem injekčního porty, aby se omezilo riziko nechtěně podávání léků určených pro I. V. injekce do stránky. Budete také chtít být ostražití pro nedostatečnou analgezii a komplikace.
znáte anatomii páteře?
páteř se skládá z obratlů, míchy a meningů.
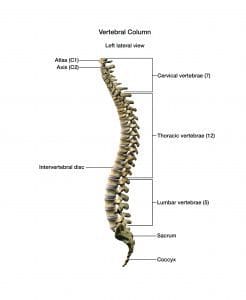
Obratle
páteř má 33 obratlů, které jsou rozděleny do šesti sekcí:
- krční (sedm obratlů)
- hrudní (12 obratlů)
- bederní (pět obratlů)
- sakrální (pět obratlů)
- kokcygeální (čtyři obratle)
Vazy se nachází mezi a kolem obratlů poskytují stabilizace. Neuraxiální anestézie se dodává pomocí specializovaných dlouhých jehel, které propíchnou vazy.
mícha
mícha, která sahá od mozkového kmene k bederní oblasti, je tenká Válcová trubice nervové tkáně uzavřená obratli. Z míchy se rozprostírá 31 kořenů míšního nervu, z nichž každý poskytuje smyslovou inervaci dermatomu (specifická oblast kůže). Například pacient, který má kolenního kloubu a obdrží pro epidurální pooperační bolesti bude mít analgezie na nebo pod smyslové dermatom úrovni L1 (první bederní obratel). Mezi další běžné postupy a odpovídající úrovně dermatomu patří:
| Dermatom úrovni | Postup |
| T4-T6 | Císařským řezem |
| T8-T10 | Urologické postupy |
| T10 | Hip arthroplasty |
| T11-T12 | Kolenního kloubu |
T = hrudní
Pochopení toho, jak posoudit tloušťkou úrovni je rozhodující pro určení přiměřenosti neuroaxiální anestezii a zda pacient je v riziku komplikací.



Pleny
Tři vrstvy tenké blány (meningy) zapouzdření míchy. Dura, arachnoid a pia mater jsou vnější, střední a vnitřní meningeální vrstvy.
Komplikace
Rychlé rozpoznání a léčbě komplikací souvisejících s neuroaxiální anestezie jsou důležité v prevenci smrtící výsledky.
nedostatečná analgezie. Pokud se pacient, který dostal spinální anestetikum, začne stěžovat na zhoršení bolesti, může být vyžadována parenterální nebo orální analgezie. Pokud je přítomen epidurální katétr, zhodnoťte katétr, místo vložení a úroveň dermatomálního bloku. Pokud infuze nebyla zahájena, zahajte ji k léčbě bolesti podle objednávky poskytovatele anestezie. U již spuštěných infuzí může poskytovatel zvýšit rychlost infuze. Poučte pacienty s pacientem kontrolovanou epidurální analgezií (PCEA), jak používat bolusovou volbu ke kontrole bolesti. Všechny změny infuze by se měly řídit jasně napsaným příkazem poskytovatele anestézie. Nejběžnější léky používané pro PCEA jsou bupivakain 0.625%-0.25% a ropivacaine 0.625%-0.25% (buď lék může být také podáván s fentanylem, morfinem nebo hydromorfonem). Oba jsou obvykle podávány rychlostí bazální infuze 4 až 10 mL / hod a bolusovou dávkou 3 až 6 ml. Interval blokování je obvykle 10 až 15 minut, s maximální hodinovou dávkou 22 až 34 ml.
Pokud pacient i nadále, aby si stěžují na nedostatečné analgezii i po infuzní rychlost se zvyšuje, zkontrolujte infuzní systém a potrubí a zajištění katétru není stěhovali (vzdálenost katétr vložení stránky by měly být označeny na vložení) nebo se uvolnil. Postupujte podle pokynů poskytovatele pro průlomovou bolest, dávkování bolusu a nastavení infuzní pumpy související s nedostatečnou nebo chybějící úrovní analgezie. Informujte poskytovatele anestézie, pokud pacient nezaznamená žádné zlepšení bolesti.
hypotenze a bradykardie. Neuraxiální anestézie může způsobit variabilní pokles TK 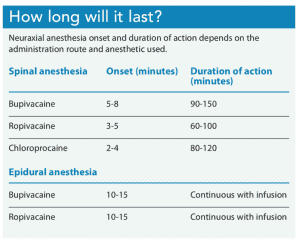 , který je často doprovázen sníženým HR. Mějte na paměti, že hypotenze může být definována v absolutních parametry (například systolický krevní tlak nižší než 90 mmHg nebo střední arteriální tlak méně než 65 mmHg) a v relativním vyjádření (například, snížení systolický tlak vyšší než 20% pacientů je výchozí).
, který je často doprovázen sníženým HR. Mějte na paměti, že hypotenze může být definována v absolutních parametry (například systolický krevní tlak nižší než 90 mmHg nebo střední arteriální tlak méně než 65 mmHg) a v relativním vyjádření (například, snížení systolický tlak vyšší než 20% pacientů je výchozí).
snížený TK s důkazem hypoperfuze, jako jsou změny duševního stavu, vyžaduje okamžitou léčbu. Umístěte pacienta do polohy vleže. Pokud má pacient adekvátní srdeční a renální funkci, může poskytovatel objednat tekutý bolus. Pacienti, kteří nereagují na tyto počáteční léčby bude vyžadovat vazopresorických nebo inotropní látky, jako je efedrin, fenylefrin, nebo adrenalin. Léčbě bradykardie (HR méně než 60 tepů za minutu), jak nařídil s glykopyrolátem nebo efedrin, pokud mírně symptomatické, nebo atropin-li to vážné.
respirační deprese. Neuroaxiální anestezie může mít vliv na bránici a příslušenství svaly dýchání, což vede k poruchou kašel reflex, který snižuje schopnost pacienta sekret. Tento účinek je výraznější u pacientů s již existujícím plicním onemocněním.
opioidy (zejména morfin) podávané do subarachnoidálního nebo epidurálního prostoru mají trvání účinku až 24 hodin. V tomto časovém rámci mohou jakékoli další parenterální nebo perorální opioidy zesílit vedlejší účinky. Sledovat známky respirační deprese, jako jsou bradypnea (méně než osmi dechů za minutu), desaturace (pulzní oxymetrie méně než 90% na vzduchu v místnosti), chrochtání, nebo obstrukce dýchacích cest. Pokud dojde k respirační depresi, zastavte jakoukoli analgetickou infuzi a podávejte kyslík pomocí obličejové masky minimálně 6 L/min. Zvedněte hlavu postele na 45 stupňů nebo vyšší, informujte poskytovatele anestézie a zvažte podávání naloxonu na objednávku poskytovatele.
nevolnost a zvracení. Nevolnost a zvracení sekundární neuroaxiální anestezie může být přičítáno k hypotenzi, neuroaxiální opioidy, nebo GI hyperperistalsis. Agresivní léčba hypotenze často zabraňuje nevolnosti a zvracení. U příznaků nesouvisejících s hypotenzí podávejte antiemetika podle pokynů poskytovatele. Lze také objednat malé dávky anticholinergik, jako je atropin nebo glykopyrrolát.
retence moči. Anestetický blok bederní a sakrální nervové kořeny vede k dočasné ztrátě funkce močového měchýře a potlačený void reflex. Pokud močový katétr není přítomen, vyhodnoťte pacienta na distenzi močového měchýře, dokud nebude schopen vyprázdnit. Byla hlášena incidence retence moči až 5% A až 70%; retence moči však může být ovlivněna faktory mimo neuraxiální anestezii, včetně urologické chirurgie a toho, zda byly během chirurgického zákroku použity i.v. opioidy.
svědění. Incidence svědění související s podáváním opioidů spinální nebo epidurální cestou se pohybuje od 69% do 83%. Naloxon) nebo smíšené antagonisty opioidních agonistů (jako je nalbufin)mohou účinně léčit pruritidu vyvolanou opioidy. Difenhydramin může být také účinný.
Postdurální punkční bolest hlavy (PDPH). PDPH je poziční bolest hlavy způsobená únikem mozkové míchy (CSF) duralovou punkcí. PDPH je nejčastější po „mokrém kohoutku“, při kterém poskytovatel anestézie neúmyslně propíchne Duru jehlou Tuohy. Nedávná meta-analýza Choi a jeho kolegové ukázali, že i když riziko durální punkce z Tuohy jehla je pouze o 1,5%, vyšší než 50% šanci, že existuje, že pacienti budou rozvíjet PDPH z toho defekt. Konstantní pulzující bolest hlavy se obvykle nachází v čelních nebo okcipitálních oblastech. Punc příznaky patří bolest hlavy, která se zhoršuje s sedí nebo stojí, ale zlepšuje, když se na zádech, krku ztuhlost, vizuální změny, subjektivní ztráta sluchu, nevolnost a závratě.
informujte poskytovatele anestézie, pokud máte podezření na PDPH. Povzbuzovat pacienta, odpočinek v poloze na zádech, perorální hydratace a zvýšená konzumace kofeinu. Podávejte perorální analgetika, jako je acetaminofen, butalbital nebo kofein, podle potřeby a antiemetika. Pro oslabující PDPH, která nereaguje na konzervativní léčbu, anestezie poskytovatel může místo epidurální krevní záplata (injekce malé množství autologní krve do pacienta epidurální nebo spinální prostor se zastavit únik CSF) po souhlasu pacienta.
vysoký regionální blok / celková spinální anestézie. Vysoký blok nebo celková spinální anestézie může nastat, když jsou velké dávky lokálního anestetika injikovány katétrem, který je omylem umístěn v intratekálním prostoru nebo migruje po umístění. Příznaky s vysokým blokem mají rychlý nástup (obvykle méně než 60 sekund) a zahrnují nevolnost, dušnost, hypotenzi, bradykardii a slabost a necitlivost horních končetin. Celková páteř má bezvědomí, apnoe a hlubokou hypotenzi. Okamžitě informujte anesteziologický tým a připravte se na možné intervence advanced cardiac life support (ACLS). Výskyt vysokého regionálního bloku nebo celkové spinální anestézie je přibližně 0,02%.
systémová toxicita. Velké objemy lokální anestezii může být chybně injekčně do krevní cévy během epidurální umístění, což anestetikum hladina stoupat nad toxický práh a má za následek lokální anestezii systémové toxicity (POSLEDNÍ). Poslední, což je vzácné (méně než 0, 2%), ovlivňuje neurologický a kardiovaskulární systém a může být fatální, pokud je léčba zpožděna. Časné příznaky zahrnují tinnitus a kovovou chuť v ústech. Známky toxicity mohou rychle postupovat k záchvatu, ztrátě vědomí, hypotenzi, arytmii a oběhovému kolapsu. Informujte anesteziologický tým a připravte se na možné zásahy ACLS. Lipidová emulzní terapie, podávaná poskytovatelem anestézie, je také indikována jako poslední. Seznamte se s tím, kde a jak získat lipidové emulze, protože včasné podání je nezbytné pro snížení rizika srdeční zástavy.
epidurální a spinální hematom. Epidurální a spinální hematomy jsou mezi nejvzácnější neuroaxiální anestezie komplikace (incidence se pohybuje od 1 do 150.000 k 1 220,000). Pacienti s hematomem si obvykle stěžují na náhlou ostrou bolest zad (z místa vložení), která vyzařuje do nohy. Generalizovaná slabost spolu s dysfunkcí močového měchýře a střev může také naznačovat hematom. Protože definitivní diagnóza může být dosaženo pouze s pomocí magnetické rezonance a počítačová tomografie, měli byste mít vysoký stupeň podezření, když pacienti náhle stěžují na tyto příznaky a upozornit anestezii tým okamžitě. Hematomy budou chirurgicky evakuovány.
Neuroaxiální anestezie a antitrombotické terapie
Některé chirurgické pacienty vzít antitrombotické terapie (například, warfarin, clopidogrel a aspirin), k léčbě podmínky, jako je žilní tromboembolie nebo fibrilace síní nebo, v případě těch s srdeční stenty a/nebo mechanické srdeční chlopně, jako preventivní opatření. Rozhodnutí pokračovat s neuroaxiální anestezii pro chirurgický zákrok u pacientů léčených antitrombotické terapie je založena na posouzení rizika krvácení a trombózy, pokud je léčba ukončena. Selhání přerušení antitrombotických léků před podáním neuraxiální anestézie předurčuje tyto pacienty k riziku spinálního nebo epidurálního hematomu.
instruujte chirurgické pacienty, aby přestali užívat antitrombotické léky před dnem operace. (Časový rámec pro zastavení závisí na lécích.) Po operaci monitorujte pacienty na příznaky spinálního nebo epidurálního hematomu a zajistěte, aby obnovili antitrombotické léky na objednávky poskytovatele. Někteří pacienti budou vyžadovat pooperační můstkovou terapii (například nízkomolekulární heparin nebo nefrakcionovaný heparin). Americká Společnost Regionální Anestezie a Bolesti Lékařství vypracovala pokyny pro když chcete odstranit neuroaxiální katetry a když se re-zahájení antitrombotické léky, aby se snížilo riziko krvácení. University of Washington má vynikající reference, které lze nalézt online na bit.ly/3bwqBin.
Zajištění dobré výsledky
Správné ošetřovatelské péče a management pomáhá zajistit dobré výsledky u pacientů, kteří dostávají neuroaxiální anestezie. Rychlá identifikace a komunikace komplikací a nežádoucích účinků spolu s rychlým zásahem mohou zmírnit škody a nakonec zabránit trvalému zranění.
* jméno je fiktivní.
americká společnost anesteziologů Výbor pro léčbu bolesti. Prohlášení o úloze registrovaných zdravotních sester v řízení kontinuální regionální analgezie. 17. října 2018. asahq.org/standards-and-guidelines/statement-on-the-role-of-registered-nurses-in-the-management-of-continuous-regional-analgesia
sdružení anesteziologů. Osvědčené postupy při léčbě epidurální analgezie v nemocničním prostředí. Listopadu 2010. aagbi.org/sites/default/files/epidural_analgesia_2011.pdf
Brull R, MacFarlane AJR, Chan VWS. Spinální, epidurální a kaudální anestézie. V: Miller RD, ed. Millerova anestezie. 8.vydání. Philadelphia: Saunders; 2015: 1684-720.
Butterworth JF, Wasnick JD, Mackey DC. Spinální, epidurální, & kaudální bloky. In: Morgan & Michailova klinická anesteziologie. 6.vydání. New York: McGraw-Hill; 2018: 959-96.
Horlocker TT, Vandermeuelen E, Kopp SL, Gogarten W, Leffert LR, Benzon HT. Regionální anestézie u pacientů užívajících antitrombotickou nebo trombolytická terapie: Americká Společnost Regionální Anestezie a Bolesti Lékařství založené na důkazech pokyny (4th ed). Reg Anesth Bolest Med. 2018;43(3):263-309.
Meng T, Zhong Z, Meng L. dopad spinální anestézie vs. celková anestézie na perioperační výsledek v operaci bederní páteře: systematický přehled a metaanalýza randomizovaných kontrolovaných studií. Anestezie. 2017;72(3):391-401.
New York School of Regional Anesthesia. Spinální anestézie. nysoro.com/techniky/neuroaxiální-a-perineuraxial-technik/páteře-anestezie