odwiedź stronę internetową ANA, aby uzyskać certyfikat CE: https://www.nursingworld.org/continuing-education/an-overview-of-neuraxial-anesthesia/
zrozumieć podstawy, dzięki czemu można skutecznie zarządzać swoimi pacjentami.
:
- znieczulenie nerwowe polega na podawaniu leków do przestrzeni podpajęczynówkowej lub zewnątrzoponowej w celu wytworzenia znieczulenia i analgezji.
- zrozumienie anatomii kręgosłupa pozwala na prawidłową ocenę i postępowanie w znieczuleniu nerwowo-nerwowym.
- szybkie rozpoznawanie i leczenie powikłań jest niezbędne do zapobiegania śmiertelnemu wypadkowi.
CNE
1,5 godziny kontaktu
cele uczenia się
- Zidentyfikuj powikłania znieczulenia neuraksjalnego.
autorzy i planiści tej działalności CNE nie ujawnili żadnych istotnych relacji finansowych z żadnymi spółkami komercyjnymi związanymi z tą działalnością. Zobacz ostatnią stronę artykułu, aby dowiedzieć się, jak zdobyć kredyt CNE.
: 4/1/23
znieczulenie nerwowe polega na podawaniu leków do przestrzeni podpajęczynówkowej lub zewnątrzoponowej w celu wytworzenia znieczulenia i analgezji. Może to prowadzić do całkowitego braku funkcji sensorycznych i / lub motorycznych w miejscu wstrzyknięcia lub poniżej. W zależności od dawki i stężenia zastosowanego środka znieczulającego, znieczulenie neuraksjalne nie zawsze skutkuje całkowitym brakiem funkcji motorycznych. Na przykład celem znieczulenia neuraksjalnego podawanego kobiecie w czasie porodu jest zapewnienie analgezji, gdy przechodzi przez aktywną pracę, ale nie usuwa jej zdolności do poruszania kończynami dolnymi. Trzy najczęściej stosowane techniki neuraxial są rdzeń, zewnątrzoponowe i połączone rdzeń-zewnątrzoponowe (CSE). (Zobacz, Kiedy stosuje się znieczulenie neuraksjalne?)
znieczulenie nerwowe stosuje się w różnych sytuacjach klinicznych, w tym chirurgicznych, położniczych i proceduralnych.
chirurgiczne
- brzuszne
- ortopedyczne
- klatki piersiowej
- urologiczne
Położnictwo/Ginekologia
- cesarskie cięcie
- poród zewnątrzoponowy
- podwiązanie jajowodów
procedura
- zastrzyki steroidowe zewnątrzoponowe w odcinku szyjnym, piersiowym i/lub lędźwiowym
- przewlekłe leczenie bólu
główną zaletą znieczulenia neuraksjalnego jest zmniejszone zapotrzebowanie na pozajelitowe opioidy, które mają wiele skutków ubocznych (w tym depresję oddechową, majaczenie i przewód pokarmowy zaburzenia), które są związane z powikłaniami sercowymi, płucnymi i nerkowymi. Niedawna metaanaliza i systematyczny przegląd przeprowadzony przez Meng i współpracowników wykazały, że znieczulenie neuraksjalne wiąże się z mniejszą częstością tych powikłań, a także zmniejszoną utratą krwi i ryzykiem choroby zakrzepowo-zatorowej w porównaniu do znieczulenia ogólnego. Ponadto okołooperacyjne i położnicze Leczenie bólu za pomocą znieczulenia neuraksjalnego doprowadziło do poprawy wyników satysfakcji pacjentów ze względu na lepszą kontrolę bólu i skrócenie hospitalizacji.
aby zapewnić kompetentną opiekę pacjentom, którzy otrzymują znieczulenie nerwowo-nerwowe, powinieneś mieć podstawową wiedzę na temat anatomii kręgosłupa, aby pomóc ci zrozumieć ważne różnice między podawaniem znieczulenia rdzeniowego i znieczulenia zewnątrzoponowego. (Zobacz czy znasz anatomię kręgosłupa?)
powinieneś również wiedzieć, jak skutecznie monitorować reakcję pacjenta na znieczulenie, reagować na dolegliwości bólowe i rozwiązywać powikłania. Zdarzenia niepożądane muszą być natychmiast zgłaszane do zespołu chirurgicznego pacjenta w celu złagodzenia szkód.
rozciągających się od rdzenia kręgowego jest 31 korzeni nerwów rdzeniowych, z których każdy zapewnia unerwienie czuciowe dermatomowi (określony obszar skóry). Na przykład, pacjent, który ma artroplastykę kolana i otrzymuje znieczulenie zewnątrzoponowe w celu pooperacyjnego leczenia bólu, będzie miał analgezję na poziomie dermatomu czuciowego L1 lub poniżej (pierwsze kręgi lędźwiowe). Inne typowe procedury i odpowiadające im poziomy dermatomów obejmują:
Dermatome level | Procedure
T4-T6 | Cesarean delivery
T8-T10 | Urologic procedures
T10 | Hip arthroplasty
T11-T12 | Knee arthroplasty
Neuraxial techniques
Neuraxial anesthesia can be administered via spinal, epidural, or CSE routes. (See Spinal vs. epidural administration.)
Spinal administration. Aby podać znieczulenie nerwowo-rdzeniowe i / lub analgezję, igła jest wprowadzana przez więzadła między kręgami i jednorazowe wstrzyknięcie leku (około 1 do 2 mL znieczulenia miejscowego z lub bez opioidu) jest umieszczane w przestrzeni podpajęczynówkowej (obszar między pajęczynówką a pia mater).
podanie zewnątrzoponowe. Znieczulenie zewnątrzoponowe podaje się za pomocą igły Tuohy, która przebija więzadła między kręgami. Igła jest wprowadzana do przestrzeni zewnątrzoponowej (obszar między oponą twardą a kręgami). Cewnik jest gwintowany przez Tuohy do przestrzeni zewnątrzoponowej i rozpoczyna się wlew znieczulenia miejscowego z opioidem lub bez niego. Zewnątrzoponowe mogą być stosowane do znieczulenia, ale są częściej stosowane do zapewnienia analgezji wewnątrz-i pooperacyjnej.
administracja CSE. Znieczulenie CSE jest procesem dwuetapowym. Najpierw igła Tuohy jest umieszczana w przestrzeni zewnątrzoponowej. Igła rdzeniowa jest następnie umieszczana przez Tuohy, a bolus znieczulenia miejscowego podaje się do przestrzeni podpajęczynówkowej. Po usunięciu igły rdzeniowej cewnik zewnątrzoponowy jest gwintowany przez igłę Tuohy i jego położenie jest potwierdzone. Znieczulenie miejscowe można podawać w bolusie lub infuzji.
Jak to działa
znieczulenie (całkowity brak funkcji sensorycznej i motorycznej) osiąga się, gdy stosuje się wysokie stężenia znieczulenia miejscowego, takie jak 0,75% bupiwakainy do podawania rdzeniowego i 0,25% bupiwakainy do podawania zewnątrzoponowego. Analgezja (brak bólu) osiąga się, gdy stosuje się niższe stężenie znieczulenia miejscowego, takie jak 0.125% bupiwakainy do podawania zewnątrzoponowego. Przeciwbólowe stężenia znieczulenia miejscowego są rzadko stosowane do podawania rdzenia.
miejscowe środki znieczulające działają poprzez kąpiel korzeni nerwowych rdzenia kręgowego, hamując transmisję kanału sodowego w celu zablokowania sygnałów bólowych do ośrodkowego układu nerwowego. Najczęściej stosowanymi miejscowymi środkami znieczulającymi do znieczulenia neuraksjalnego są lidokaina, Bupiwakaina i ropiwakaina. Opioidy, takie jak fentanyl, morfina i hydromorfon, można podawać jednocześnie z miejscowymi środkami znieczulającymi, aby wytworzyć efekt synergistyczny, który hamuje przenoszenie bólu.
czas trwania analgezji zależy od rodzaju zastosowanego znieczulenia miejscowego i od tego, czy jest on podawany w pojedynczym wstrzyknięciu, czy w ciągłym wlewie za pomocą techniki zewnątrzoponowej lub CSE. Pojedyncze iniekcje rdzeniowe zwykle trwają od 60 do 150 minut w zależności od zastosowanego środka znieczulającego; podawanie zewnątrzoponowe osiąga znieczulenie i/lub analgezję, o ile cewnik pozostaje w przestrzeni zewnątrzoponowej i trwa ciągły wlew leku. (Zobacz, jak długo to potrwa?)
Zarządzanie analgezją nerwowo-nerwową
oprócz monitorowania skuteczności przeciwbólowej, działań niepożądanych i powikłań, pielęgniarki muszą ocenić miejsce wprowadzenia cewnika, zarządzać infuzjami zewnątrzoponowymi i potencjalnie usunąć cewnik zewnątrzoponowy, jeśli pacjent przechodzi na doustne leki przeciwbólowe. Pamiętaj, aby przestrzegać protokołów organizacji i zestawów zamówień.
dbając o pacjenta, który otrzymał znieczulenie nerwowo-nerwowe, będziesz uważnie monitorować jego ciśnienie krwi (BP), tętno (HR), pulsoksymetrię, częstość oddechów, postrzeganie bólu i poziom świadomości. Użyj mapy dermatomu, aby ocenić poziom bloku sensorycznego i określić aktualną funkcję motoryczną, aby ustalić początkowy poziom analgezji. (Zobacz O dermatomach.) American Society of Anesthesiologists zaleca pielęgniarkom przestrzeganie specyficznego dla pacjenta protokołu ustalonego przez zespół opieki nad pacjentem lub Politykę organizacji.
w przypadku obecności cewnika należy ocenić miejsce wprowadzenia. Oceń również system infuzyjny i przewody, aby zidentyfikować odłączone połączenia, nieprawidłowe działanie pomp infuzyjnych lub błędy w podawaniu leków. Upewnij się, że cewniki są wyraźnie oznakowane i unikaj używania rurek z wszelkiego rodzaju otworami do iniekcji, aby ograniczyć ryzyko nieumyślnego podawania leku przeznaczonego do iniekcji dożylnej w miejsce. Będziesz także chciał być czujny na nieodpowiednie analgezja i powikłania.
znasz anatomię kręgosłupa?
kręgosłup składa się z kręgów, rdzenia kręgowego i opon mózgowych.
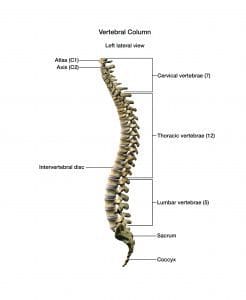
kręgi
kręgosłup ma 33 kręgi, które są podzielone na sześć sekcji:
- szyjny (siedem kręgów)
- piersiowy (12 kręgów)
- lędźwiowy (pięć kręgów)
- krzyżowy (pięć kręgów)
- ogonowy (cztery kręgi)
więzadła znajdujące się pomiędzy i wokół kręgów zapewniają stabilizację. Znieczulenie neuraksjalne jest dostarczane przez wyspecjalizowane długie igły, które przebijają więzadła.
rdzeń kręgowy
rdzeń kręgowy, który rozciąga się od pnia mózgu do okolicy lędźwiowej, jest cienką, cylindryczną rurką tkanki nerwowej zamkniętą przez kręgi. Rozciągające się z rdzenia kręgowego są 31 rdzeni nerwowych rdzeniowych, z których każdy zapewnia unerwienie czuciowe dermatomowi (konkretny obszar skóry). Na przykład, pacjent, który ma artroplastykę kolana i otrzymuje znieczulenie zewnątrzoponowe w celu pooperacyjnego leczenia bólu, będzie miał analgezję na poziomie dermatomu czuciowego L1 lub poniżej (pierwsze kręgi lędźwiowe). Inne typowe procedury i odpowiadające im poziomy dermatomów obejmują:
| poziom dermatomu | zabieg |
| T4-T6 | cesarskie cięcie |
| T8-T10 | zabiegi urologiczne |
| T10 | artroplastyka stawu biodrowego |
| T11-T12 | endoprotezoplastyka stawu kolanowego |
T = thoracic
zrozumienie, jak ocenić poziom dermatomu, ma kluczowe znaczenie dla określenia adekwatności znieczulenia neuraksjalnego i czy pacjent jest zagrożony powikłaniami.



opony letnie
trzy warstwy cienkich membran (opony letnie) otaczają rdzeń kręgowy. Opona Durowa, pajęczynówka i pia mater to odpowiednio zewnętrzne, środkowe i wewnętrzne warstwy oponowe.
powikłania
szybkie rozpoznawanie i leczenie powikłań związanych ze znieczuleniem nerwowo-nerwowym są niezbędne w zapobieganiu śmiertelnym skutkom.
Jeśli pacjent, który otrzymał znieczulenie rdzeniowe zaczyna skarżyć się na nasilenie bólu, może być wymagane znieczulenie pozajelitowe lub doustne. Jeśli cewnik zewnątrzoponowy jest obecny, Oceń cewnik, miejsce wprowadzenia i poziom bloku dermatomalnego. Jeśli wlew nie został rozpoczęty, rozpocznij go, aby leczyć ból zgodnie z zamówieniem dostawcy znieczulenia. W przypadku wlewów już podawanych, dostawca może zwiększyć szybkość wlewu. Należy poinstruować pacjentów z kontrolowaną przez pacjenta analgezą zewnątrzoponową (PCEA), jak stosować bolus w celu opanowania bólu. Wszystkie zmiany w infuzji powinny być prowadzone przez wyraźnie napisane zamówienie dostawcy znieczulenia. Najczęstsze leki stosowane w PCEA to Bupiwakaina 0,625%-0,25% i ropiwakaina 0,625% -0.25% (każdy lek może być również podawany z fentanylem, morfiną lub hydromorfonem). Oba leki podaje się zazwyczaj z podstawową szybkością infuzji od 4 do 10 mL/h i bolusem od 3 do 6 mL. Odstęp między blokadami wynosi zwykle 10 do 15 minut, przy czym maksymalna dawka godzinowa wynosi 22 do 34 mL.
jeśli pacjent nadal skarży się na niewystarczającą analgezję, nawet po zwiększeniu szybkości infuzji, należy ponownie sprawdzić system infuzyjny i przewód i upewnić się, że cewnik nie migrował (odległość cewnika od miejsca wprowadzenia powinna być zaznaczona podczas wprowadzania) lub że został usunięty. Należy stosować się do zaleceń dostawcy dotyczących bólu przebijającego, dawkowania w bolusie i ustawień pompy infuzyjnej związanych z nieodpowiednim lub nieobecnym poziomem analgezji. Poinformuj dostawcę znieczulenia, jeśli pacjent nie odczuwa poprawy bólu.
niedociśnienie tętnicze i bradykardia. Znieczulenie neuraksjalne może powodować zmienne spadki BP 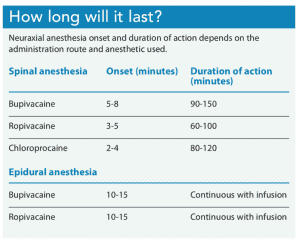 , którym często towarzyszy zmniejszenie HR. Należy pamiętać, że niedociśnienie można zdefiniować w parametrach bezwzględnych (na przykład ciśnienie skurczowe poniżej 90 mmHg lub średnie ciśnienie tętnicze poniżej 65 mmHg) i względnych (na przykład zmniejszenie ciśnienia skurczowego powyżej 20% wartości wyjściowej pacjenta).
, którym często towarzyszy zmniejszenie HR. Należy pamiętać, że niedociśnienie można zdefiniować w parametrach bezwzględnych (na przykład ciśnienie skurczowe poniżej 90 mmHg lub średnie ciśnienie tętnicze poniżej 65 mmHg) i względnych (na przykład zmniejszenie ciśnienia skurczowego powyżej 20% wartości wyjściowej pacjenta).
zmniejszenie ciśnienia krwi z objawami hipoperfuzji, takimi jak zmiany stanu psychicznego, wymaga natychmiastowego leczenia. Umieść pacjenta w pozycji leżącej. Jeśli pacjent ma odpowiednią czynność serca i nerek, dostawca może zamówić bolus płynu. Pacjenci, którzy nie reagują na te początkowe zabiegi, będą wymagali środków wazopresujących lub inotropowych, takich jak efedryna, fenylefryna lub epinefryna. Leczyć bradykardię (HR mniej niż 60 uderzeń na minutę) zgodnie z zamówieniem z glikopirolanem lub efedryną, jeśli objawy są łagodne, lub atropiną, jeśli jest ciężka.
depresja oddechowa. Znieczulenie neuraksjalne może wpływać na przeponę i dodatkowe mięśnie oddychania, co powoduje upośledzenie odruchu kaszlu, który zmniejsza zdolność pacjenta do usuwania wydzieliny. Efekt ten jest bardziej zauważalny u pacjentów z istniejącą wcześniej chorobą płuc.
opioidy (zwłaszcza morfina) podawane do przestrzeni podpajęczynówkowej lub zewnątrzoponowej mają czas działania do 24 godzin. W tym czasie wszelkie dodatkowe opioidy pozajelitowe lub doustne mogą nasilać działania niepożądane. Monitorowanie objawów depresji oddechowej, takich jak bradypnea (mniej niż osiem oddechów na minutę), desaturacja (pulsoksymetria mniejsza niż 90% na powietrzu w pomieszczeniu), chrząkanie lub niedrożność dróg oddechowych. Jeśli wystąpi depresja oddechowa, należy przerwać jakikolwiek wlew przeciwbólowy i podać tlen za pomocą maski na twarz z prędkością co najmniej 6 L / minutę. Podnieś głowę łóżka do 45 stopni lub wyżej, powiadom dostawcę znieczulenia i rozważ podawanie naloksonu na zamówienie dostawcy.
nudności i wymioty. Nudności i wymioty wtórne do znieczulenia neuraksjalnego można przypisać niedociśnieniu, opioidom neuraksjalnym lub hiperperystaltyce przewodu pokarmowego. Agresywne leczenie niedociśnienia często zapobiega nudnościom i wymiotom. W przypadku objawów niezwiązanych z niedociśnieniem, podawać leki przeciwwymiotne zgodnie z zamówieniem przez dostawcę. Można również zamówić małe dawki leków antycholinergicznych, takich jak atropina lub glikopirolan.
zatrzymanie moczu. Blok znieczulający korzeni nerwu lędźwiowego i krzyżowego prowadzi do czasowej utraty funkcji pęcherza moczowego i zahamowanego odruchu pustego. Jeśli cewnik moczowy nie jest obecny, ocenić pacjenta do wzdęcia pęcherza moczowego, dopóki on lub ona jest w stanie unieważnić. Częstość występowania zatrzymania moczu zgłaszano tak niskie, jak 5% i tak wysokie, jak 70%; jednak, zatrzymanie moczu może mieć wpływ czynników poza znieczuleniem neuraksjalnym, w tym chirurgii urologicznej i czy dożylnie opioidy były stosowane podczas zabiegu.
Częstość występowania świądu związanego z podawaniem opioidów drogą rdzeniową lub zewnątrzoponową waha się od 69% do 83%. Antagoniści opioidów (tacy jak nalokson) lub mieszani agoniści opioidów (tacy jak nalbufina) mogą skutecznie leczyć świąd wywołany opioidami. Difenhydramina również może być skuteczna.
ból głowy po nakłuciu opłucnowym (PDPH). PDPH jest pozycyjnym bólem głowy spowodowanym wyciekiem płynu mózgowo-rdzeniowego (CSF) przez nakłucie opłucnowe. PDPH jest najczęściej po „mokrym kranu”, w którym Dostawca znieczulenia przypadkowo przebija oponę twardą za pomocą igły Tuohy. Niedawna metaanaliza Choi i współpracowników wykazała, że chociaż ryzyko nakłucia opłucnowego z igły Tuohy wynosi tylko około 1,5%, istnieje ponad 50% szansa, że pacjenci rozwiną PDPH z tego nakłucia. Stały, pulsujący ból głowy zazwyczaj znajduje się w obszarach czołowych lub potylicznych. Objawy Hallmark to ból głowy, który pogarsza się z siedząc lub stojąc, ale poprawia się, gdy na plecach, sztywność szyi, zmiany wzrokowe, subiektywny ubytek słuchu, nudności i zawroty głowy.
powiadom dostawcę znieczulenia, jeśli podejrzewasz PDPH. Zachęcaj pacjenta do leżenia w pozycji leżącej, nawodnienia jamy ustnej i zwiększonego spożycia kofeiny. Podawać doustne leki przeciwbólowe, takie jak paracetamol, butalbital lub kofeina zgodnie z zamówieniem i leki przeciwwymiotne w razie potrzeby. W przypadku wyniszczającego PDPH, który nie reaguje na leczenie zachowawcze, dostawca znieczulenia może umieścić plaster zewnątrzoponowy (wstrzyknięcie niewielkiej ilości krwi autologicznej do przestrzeni zewnątrzoponowej lub rdzenia kręgowego pacjenta w celu zatrzymania wycieku płynu mózgowo-rdzeniowego) po uzyskaniu zgody pacjenta.
wysoki blok regionalny / całkowite znieczulenie rdzeniowe. Wysoki blok lub całkowite znieczulenie rdzeniowe może wystąpić, gdy duże dawki znieczulenia miejscowego są wstrzykiwane przez cewnik, który jest błędnie umieszczony w przestrzeni dokanałowej lub migruje po umieszczeniu. Objawy dużego bloku mają szybki początek (zwykle mniej niż 60 sekund) i obejmują nudności, duszność, niedociśnienie, bradykardię oraz osłabienie i drętwienie kończyn górnych. Całkowity kręgosłup prezentuje z nieprzytomnością, bezdechem i głębokim niedociśnieniem. Natychmiast powiadom zespół anestezjologiczny i przygotuj się na możliwe interwencje advanced cardiac life support (ACLS). Częstość występowania dużego bloku regionalnego lub całkowitego znieczulenia rdzeniowego wynosi około 0,02%.
toksyczność ogólnoustrojowa. Duże ilości znieczulenia miejscowego można błędnie wstrzyknąć do naczynia krwionośnego podczas umieszczania zewnątrzoponowego, powodując wzrost poziomu surowicy znieczulającej powyżej progu toksycznego i powodując toksyczność ogólnoustrojową znieczulenia miejscowego (ostatnia). Ostatni, który jest rzadki (mniej niż 0,2%), wpływa na układ neurologiczny i sercowo-naczyniowy i może być śmiertelny, jeśli leczenie jest opóźnione. Wczesne objawy obejmują szum w uszach i metaliczny smak w ustach. Objawy toksyczności mogą szybko przejść do drgawek, utraty przytomności, niedociśnienia, arytmii i zapaści krążeniowej. Powiadom zespół anestezjologiczny i przygotuj się na ewentualne interwencje ACLS. Terapia emulsją lipidową, podawana przez dostawcę znieczulenia, jest również wskazana na koniec. Dowiedz się, gdzie i jak uzyskać emulsje lipidowe, ponieważ terminowe podawanie jest niezbędne do zmniejszenia ryzyka zatrzymania krążenia.
krwiak zewnątrzoponowy i rdzeniowy. Krwiaki zewnątrzoponowe i rdzeniowe należą do najrzadszych powikłań znieczulenia neuraksjalnego (częstość występowania waha się od 1 na 150 000 do 1 na 220 000). Pacjenci z krwiakiem zwykle skarżą się na nagły ostry ból pleców (z miejsca wprowadzenia), który promieniuje do nogi. Uogólnione osłabienie wraz z dysfunkcją pęcherza i jelit również może wskazywać na krwiaka. Ponieważ ostateczną diagnozę można uzyskać tylko przy użyciu rezonansu magnetycznego i tomografii komputerowej, powinieneś mieć wysoki stopień podejrzenia, gdy pacjenci nagle skarżą się na te objawy i natychmiast zaalarmują zespół anestezjologiczny. Krwiaki zostaną chirurgicznie ewakuowane.
znieczulenie nerwowe i leczenie przeciwzakrzepowe
niektórzy pacjenci poddawani zabiegom chirurgicznym stosują leczenie przeciwzakrzepowe (na przykład warfaryna, klopidogrel i aspiryna) w leczeniu takich stanów, jak żylna choroba zakrzepowo-zatorowa lub migotanie przedsionków lub, w przypadku pacjentów ze stentami serca i (lub) mechanicznymi zastawkami serca, jako środek zapobiegawczy. Decyzja o zastosowaniu znieczulenia neuraksalowego do zabiegów chirurgicznych u pacjentów otrzymujących leczenie przeciwzakrzepowe opiera się na ocenie ryzyka krwawienia i zakrzepicy w przypadku przerwania leczenia. Niepowodzenie w odstawieniu leków przeciwzakrzepowych przed podaniem znieczulenia neuraksjalnego predysponuje tych pacjentów do ryzyka krwiaka rdzenia lub zewnątrzoponowego.
poinstruować pacjentów poddawanych zabiegom chirurgicznym, aby przerwali przyjmowanie leków przeciwzakrzepowych przed dniem operacji. (Ramy czasowe zatrzymania zależy od leku.) Po zabiegu należy monitorować pacjentów pod kątem objawów krwiaka rdzeniowego lub zewnątrzoponowego i upewnić się, że wznawiają przyjmowanie leków przeciwzakrzepowych na polecenie dostawcy. Niektórzy pacjenci wymagają pooperacyjnej terapii mostowej (na przykład heparyna o niskiej masie cząsteczkowej lub heparyna niefrakcjonowana). American Society of Regional Anesthesia and Pain Medicine opracowało wytyczne, kiedy usunąć cewniki nerwowe i kiedy ponownie rozpocząć leki przeciwzakrzepowe w celu zmniejszenia ryzyka krwawienia. Uniwersytet Waszyngtoński ma doskonałe referencje, które można znaleźć w Internecie pod adresem bit.ly/3bwqBin.
zapewnienie dobrych wyników
właściwa opieka pielęgniarska i zarządzanie pomaga zapewnić dobre wyniki pacjentom, którzy otrzymują znieczulenie nerwowe. Szybka identyfikacja i komunikacja powikłań i zdarzeń niepożądanych w połączeniu z szybką interwencją może złagodzić szkody i ostatecznie zapobiec trwałym urazom.
* nazwa jest fikcyjna.
American Society of Anesthesiologists Committee on Pain Management. Oświadczenie w sprawie roli pielęgniarek zarejestrowanych w zarządzaniu ciągłą analgezją regionalną. 17 października 2018. asahq.org/standards-and-guidelines/statement-on-the-role-of-registered-nurses-in-the-management-of-continuous-regional-analgesia
Stowarzyszenie anestezjologów. Najlepsze praktyki w leczeniu znieczulenia zewnątrzoponowego w warunkach szpitalnych. Listopad 2010. aagbi.org/sites/default/files/epidural_analgesia_2011.pdf
Brull R, MacFarlane AJR, Chan VWS. Znieczulenie rdzeniowe, zewnątrzoponowe i ogonowe. W: Miller RD, ed. Znieczulenie Millera. 8.ed. Philadelphia: Saunders; 2015: 1684-720.
Butterworth JF, Wasnick JD, Mackey DC. Kręgosłupa, znieczulenia zewnątrzoponowego, & bloków ogonowych. W: Morgan & Anestezjologia kliniczna Mikhaila. 6.ed. 2018: 959-96.
Horlocker TT, Vandermeuelen E, Kopp SL, Gogarten W, Leffert LR, Benzon HT. Znieczulenie regionalne u pacjenta otrzymującego leczenie przeciwzakrzepowe lub trombolityczne: American Society of Regional Anesthesia and Pain Medicine evidence-based guidelines (4th ed). Reg Anesth Pain Med. 2018;43(3):263-309.
Meng T, Zhong z, Meng L. wpływ znieczulenia rdzeniowego a znieczulenie ogólne na wynik okołooperacyjny w chirurgii kręgosłupa lędźwiowego: systematyczny przegląd i metaanaliza randomizowanych, kontrolowanych badań. Znieczulenie. 2017;72(3):391-401.
New York School of Regional Anesthesia. Znieczulenie rdzeniowe. nysora.com / techniki / techniki-neuraxial-and-perineuraxial-techniques / znieczulenie-rdzeniowe