EDUCAÇÃO MÉDICA CONTINUADA
ARTIGO
Importante complicações da doença renal crônica
eu van der WaltI; C R SwanepoelII; B MahalaIII; Um M MeyersIV
Correspondência
RESUMO
As complicações da doença renal crônica (DRC) são dyslipidaemia hyperkalaemia, acidose metabólica, anemia e osso e mineral transtornos. A dislipidemia pode ser tratada com agentes redutores de lipoproteínas de baixa densidade. As estatinas são ineficazes nos estádios 4 e 5 CKD, mas estão indicadas para prevenir a progressão da doença nos estádios anteriores. Recentemente, a acidose crónica demonstrou ser um factor de risco na progressão da disfunção renal CKD. Portanto, o tratamento é obrigatório. Praticamente, este deve consistir de 1-2 colheres de chá de bicarbonato de sódio 2-3 vezes por dia, o que é uma terapia barata e segura que não aumenta a pressão arterial, apesar do aumento do nível de sódio. Os níveis alvo da hemoglobina, de acordo com as normas orientadoras internacionais, situam-se entre 10 g/dL e 12 g/dL. O nível sérico de fosfato é aumentado na Fase 4 da DRC, e especialmente na fase 5 da DRC, que está associada à carótida coronária e outras calcificações vasculares e pode resultar em doença cardíaca isquémica, enfarte do miocárdio e acidente vascular cerebral. Um nível elevado de hormona paratiroideia (hiperparatiroidismo secundário) é também um factor de risco importante para a doença cardiovascular e está associado a um aumento da hipertensão e resistência ao tratamento da anemia associada à DRC.
Dyslipidaemia
doença renal Crônica (DRC) está associada com alterações na lipoproteína de estrutura e função, incluindo:
- redução de lipoproteínas de alta densidade-colesterol
- aumento intermediate-density lipoprotein
- aumento proatherogenic lipídios partículas.
significado do controlo da dislipidemia
- o tratamento bem sucedido da dislipidemia é conhecido por risco de doença cardiovascular mais baixo (DCV) e deve também retardar o declínio da função renal.
- uma vez que as estatinas demonstraram diminuir a excreção proteica urinária ou albumina, são recomendadas para DRC com proteinúria.
- as observações sobre a utilização de estatinas nas fases 3 – 5 CKD são apresentadas no quadro 1.O uso concomitante de estatinas e fibratos aumenta o risco de rabdomiólise.
meta para o colesterol das lipoproteínas de baixa densidade
- as orientações da Iniciativa para a qualidade dos resultados da doença renal (KDOQI) recomendam o seguinte para a terapêutica com dislipidemia na DRC: nos casos de colesterol das lipoproteínas de baixa densidade (LDL-C) <3.5 mmol/L, o primeiro passo é a modificação do estilo de vida; nos casos de C-LDL >3, 5 mmol / L, a terapia medicamentosa deve ser considerada para além da modificação do estilo de vida, incluindo a terapia dietética, controle de peso e Exercício.
- é essencial que o LDL-C ser reduzida para <de 1,8 mmol/L.
KDOQI diretrizes para a redução do colesterol em pacientes com DRC (2013):
- Pacientes >50 anos de idade deve receber um estatina.
- os doentes com idades entre os 18 e os 49 anos devem receber uma estatina se estiver presente outra Co-morbilidade.Os receptores de transplantes renais devem receber uma estatina .
tratamento da hipercaliemia e acidose metabólica
hipercaliemia
- à medida que a DRC progride no estágio, são observadas acidose e hipercaliemia. A hipercaliemia é definida como um nível de potássio sérico >5, 5 mmol/L. A hipercaliemia >7 mmol/L pode potencialmente causar paragem cardíaca; estes casos devem ser tratados em situações de emergência.Se for observada hipercaliemia grave, apesar da ausência de função renal reduzida, deve considerar-se a pseudohipercaliemia, um artefacto devido a hemólise da amostra de sangue.A hipercaliemia é um factor de risco para as arritmias. Em casos de hipercaliemia grave, os níveis de emergência devem ser confirmados por anomalias do ECG, tais como a libertação das ondas T, o prolongamento do tempo PQ, seguido do desaparecimento da onda P e o alargamento do complexo QRS. Os doentes com ECG com risco de vida, bradicardia e hipotensão devem ser tratados imediatamente, seguidos de tratamento em associação com um nefrologista.A hipercaliemia induzida por fármacos na DRC é principalmente causada por inibidores da renina-angiotensina-aldosterona, tais como inibidores da ECA, bloqueadores dos receptores da angiotensina II (ARBs) e espironolactona, ou ingestão excessiva de alimentos contendo potássio. Outras causas incluem a administração de β-bloqueadores, digoxina, anti-inflamatórios não esteróides (AINEs), trimetoprim ou pentamidina.
- CKD causada por nefropatia diabética pode estar associada a hipoaldosteronismo hiporeninémico, o que pode causar hipercaliemia apesar da função renal relativamente bem conservada. Esta é conhecida como acidose tubular renal tipo IV.
tratamento de Emergência
- O primeiro passo é estabilizar o miocárdio. A administração intravenosa de gluconato de cálcio não altera o potássio plasmático, mas melhora transitoriamente o ECG. A administração de 20 mL de gluconato de cálcio por via intravenosa durante 1 minuto pode ser repetida se não houver melhoria no ECG em 3 – 5 minutos.
- o segundo passo é deslocar o potássio do compartimento extracelular para o compartimento intracelular para tentar diminuir rapidamente o nível sérico de potássio. Isto pode ser feito de três maneiras diferentes:
- insulina intravenosa combinada com glicose. Administrar uma insulina de acção curta de 10 U combinada com 50 mL de dextrose a 50% em bólus, seguida de uma perfusão intravenosa de dextrose a 5% para prevenir a hipoglicemia.
- agonista β2. Administrar 20 mg de salbutamol, um agonista β2, por inalação durante 10 minutos, com início de Acção aproximadamente 30 minutos. (Isto não é normalmente necessário.)
- bicarbonato de sódio em doentes com DRC que ainda não estão em diálise. A administração de bicarbonato pode diminuir o potássio sérico aumentando a excreção renal de potássio. O efeito é muito lento e não de uso em uma situação aguda, a menos que o paciente tem acidose metabólica grave que precisa de tratamento com bicarbonato.
- uma vez que as medidas temporárias anteriores tenham sido realizadas, outras intervenções são realizadas para remover o potássio do organismo.Os diuréticos de ansa só são bem sucedidos em doentes com função renal adequada.
- o permutador de resina sulfonato de poliestireno sódico (Kexelato) remove o potássio do sangue para o intestino em troca de uma quantidade igual de sódio. É de acção lenta e o potássio plasmático começa a diminuir apenas dentro de 1 – 2 horas. Pode ser administrado oralmente ou como um clister de retenção. O montante indicado varia entre 30 g e 60 g. Isto pode ser repetido, mas tende a causar constipação.
- a hemodiálise é o tratamento de eleição para doentes com DRC avançada e hipercaliemia grave.
prevenção
- aconselhamento dietético sobre a restrição de potássio.
- evite medicamentos que interfiram com a excreção renal de potássio, como por exemplo diuréticos poupadores de potássio, AINEs, inibidores da ECA, ARBs.
- evite fármacos que interfiram com as mudanças de potássio do compartimento intracelular para o extracelular, por exemplo bloqueadores β não selectivos.
- em doentes seleccionados com função renal residual suficiente, o tratamento com um diurético de ansa pode ser utilizado para estimular a excreção urinária de potássio.
acidose Metabólica
acidose Metabólica é caracterizada por:
- o baixo pH do sangue arterial (acidaemia) (<7.35)
- redução de soro de HCO3 – concentração
- diminuição da pCO2 (a partir de compensação respiratória).
efeitos sistémicos
a acidose metabólica pode levar a uma variedade de alterações nos tecidos e órgãos, p. ex.:
- alterações cardiovasculares, tais como taquicardia, bradicardia, hipotensão e insuficiência cardíaca
- risco de vida hyperkalaemia
- náuseas, vômitos e dor abdominal
- confusão, com a depressão do sistema nervoso central.
os sintomas e sinais associados dependerão da taxa e magnitude da queda no pH e da patologia subjacente.
a acidose metabólica
ocorre na insuficiência renal devido à diminuição da capacidade de excretar H+ ou à incapacidade de produzir amoníaco.
nos estágios iniciais da DRC (TFG <40 mL/min), a acidose metabólica com um gap de anião normal (AG) pode tornar-se evidente. À medida que a DRC progride (TFG <20 mL/min), pode resultar em acidose metabólica de alta AG.
em CKD avançada, um aumento de AG é típico devido à presença de ácidos retidos, tais como sulfatos, fosfatos, urato e hipurato.
princípios de tratamento
os doentes com acidose metabólica são frequentemente muito doentes e o seu estado tende a deteriorar-se rapidamente.
a administração de rotina de bicarbonato de sódio é controversa, embora precise ser feito para corrigir acidose grave.
as potenciais complicações da administração de bicarbonato de sódio incluem sobrecarga de volume, especialmente em doentes com insuficiência renal ou cardíaca, hipernatremia, hipocaliemia, hipocalcemia e alcalose.
a quantidade de bicarbonato necessária (mmol) pode ser estimada da seguinte forma:
HCO3- (mmol/L) – plasma actual HCO3- (mmol/L) x 40% de peso corporal (kg).
anemia em DRC
a anemia é a complicação mais frequente da DRC e está associada a uma redução significativa da qualidade de vida. O tratamento bem sucedido da anemia na doença renal pode reduzir o declínio da função renal. Os níveis alvo de hemoglobina são de 10 – 12 g/dL no tratamento da anemia em DRC. O tratamento é dispendioso e, por conseguinte, a consideração racional é obrigatória.
a anemia Renal
a anemia Renal é tipicamente normocrómica normocítica. É causada principalmente pela diminuição da produção de eritropoetina através do rim e, em parte, por toxinas urémicas. Outras causas que podem desempenhar um papel na DRC, especialmente em pacientes em diálise, são:
- a eritropoietina resistência (mais significativo)
- medula óssea toxinas (nenhum foi isolado ainda)
- medula óssea fibrose, secundária à hiperparatiroidismo
- em curso processos inflamatórios, por exemplo, infecções não tratada
- haematinic de deficiência de ferro, folato e vitamina B12)
- aumento de glóbulos vermelhos destruição
- anormal de células vermelhas membranas, causando aumento da fragilidade osmótica
- aumento da perda de sangue de ocultismo hemorragias gastrointestinais e de coleta de sangue e durante a hemodiálise
- ACE inibição.A eritropoetina é uma hormona glicoproteína que estimula a produção de eritrócitos pela ligação aos receptores da eritropoietina, localizada nas células progenitoras eritróides precoces da medula óssea.
a ligação da eritropoetina a estas células progenitoras salva-as da apoptose, permitindo assim a divisão e a maturação das células vermelhas. Na DRC, os níveis de eritropoetina podem ser normais, mas inadequados para o grau de anemia. Os mecanismos que afectam a produção de eritropoetina em rins doentes continuam a ser pouco compreendidos. A inibição da eritropoiese por inibidores da urémia é também possível e pode contribuir grandemente para a anemia da DRC; estes factores não foram identificados. A diálise pode melhorar a anemia renal e a eficácia dos agentes estimuladores da eritropoiese. Os doentes com doença renal podem desenvolver infecções crónicas e outras doenças crónicas. Nestes casos, a doença crónica contribui para a anemia. A anemia da doença crónica é mediada pelas citoquinas inflamatórias através da inibição da produção e eficácia da eritropoetina e da redução da disponibilidade de ferro.
a hepcidina é o principal mediador do metabolismo do ferro. Nos estados inflamatórios, a hepcidina bloqueia a absorção do ferro no intestino e promove a sequestração do ferro nos macrófagos.
outras causas
a anemia associada à DRC é mais provável anemia renal; no entanto, o diferencial para outras doenças deve ser considerado verdadeiro para as fases 1-3 CKD.
a avaliação da anemia em doentes com DRC deve incluir uma contagem sanguínea completa com índices de glóbulos vermelhos (concentração média de hemoglobina corpuscular, volume corpuscular médio). A anemia Renal é normalmente normocrómica e normocítica. A deficiência em vitamina B12 e folato pode levar à macrocitose, enquanto a deficiência em ferro ou perturbações hereditárias da hemoglobina podem produzir microcitose. Devem ser realizados estudos com ferro para avaliar o nível de ferro nas reservas de tecidos ou a adequação do fornecimento de ferro para a eritropoiese.
a anemia pode significar a presença de desnutrição ou doença sistémica. É um factor de risco independente para hospitalização, DCV e mortalidade. Os inibidores da ECA podem exacerbar a anemia.
o tratamento da anemia protege o coração
a anemia exacerba a insuficiência cardíaca. O tratamento da anemia é benéfico para a esperança de vida e também pode melhorar o prognóstico da DCV. A qualidade de vida é melhorada para os doentes com um nível de hemoglobina dentro do intervalo alvo.
Alvo nível de hemoglobina
A Doença Renal Melhoria Global dos Resultados (KDIGO) diretrizes afirmam que o nível de hemoglobina deve faixa de 10,0 g/dL a 12 g/dL em CKD pacientes em diálise. Os níveis de pré-diálise devem ser de 10 g/dL.
partilha do Papel entre nefrologistas e médicos de cuidados primários
é aconselhável a consulta precoce a um nefrologista. Uma vez decidida a estratégia de tratamento, os nefrologistas e os médicos de cuidados primários continuam a gerir em parceria.
a avaliação da deficiência em ferro
a avaliação do défice de ferro e da oferta correcta de ferro é importante no tratamento da anemia. A anemia pode melhorar com a administração de suplementos de ferro, mesmo quando o doente não tem uma deficiência aparente de ferro, uma vez que a utilização da eritropoietina recombinante pode causar uma deficiência relativa de ferro.
as directrizes para o KDOQI relativas à eritropoietina humana recombinante na DRC são::
- ferritina sérica >100 ng/mL antes de diálise
- ferritina sérica >200 ng/mL em pacientes em diálise
- saturação de transferrina >20%.
o ferro pode ser administrado por via intravenosa ou oral. O ferro intravenoso é mais eficaz, especialmente em doentes em diálise e em tratamento com eritropoetina.
utilização de eritropoietinas exógenas
existem actualmente disponíveis vários agentes estimuladores da eritropoetina, incluindo medicamentos mais velhos, de acção mais curta e novos, de acção mais prolongada. O agente apropriado e a dose dependem de uma série de factores, incluindo custo, eficácia e conveniência. Como estas drogas são caras e têm efeitos colaterais, seu gerenciamento é melhor deixado para um nefrologista.
doenças ósseas e minerais
a hiperfosfatemia é a principal anomalia que desencadeia uma cascata de eventos metabólicos, resultando na densidade mineral óssea de CKD.
o fosfato é mantido à medida que a função renal se deteriora – o mesmo que a creatinina é mantida. Esta retenção torna-se óbvia à medida que o estágio 3b CKD é alcançado. Irá agravar-se progressivamente à medida que a fase final se aproxima e deverá ser reduzida para limites normais.
uma dieta rica em fosfatos estimula os osteócitos a produzir fibroblastos factor de crescimento 23 que, por sua vez, inibe a hidroxilação da vitamina D para 1,25 vitamina D3 activa. Sem vitamina D3, a absorção de cálcio e a remodelação óssea diminuem. A hipocalcemia resultante é um estímulo importante para a libertação de hormona paratiroideia (PTH), com o consequente desenvolvimento de doença óssea renal. A fosfatase alcalina sérica é um marcador do aumento da remodelação óssea. Assim, níveis sanguíneos elevados mostram actividade PTH.
de notar que tanto a hiperfosfatemia como a deficiência de vitamina D3 resultam num aumento da secreção de PTH.
inicialmente, o estímulo para a secreção de PTH pode ser controlado aumentando o cálcio sérico, reduzindo os níveis de fosfato no sangue e prescrevendo vitamina D3. Este é o estágio secundário de hiperparatiroidismo (Tabela 2). No entanto, com o tempo e a estimulação prolongada e não controlada da secreção de PTH, as hormonas paratiroideias tornam-se autónomas e o Estádio de hiperparatiroidismo autónomo é atingido (Tabela 3). A paratiroidectomia pode agora ser necessária ou medicamentos calcimiméticos caros devem ser administrados para tentar restaurar o ambiente metabólico desordenado.


existe incerteza quanto à interpretação das medições do nível de vitamina D3. Se forem medidos, recomenda-se a avaliação dos níveis de 25-OH-vitamina D3.
terapêutica
os passos para a terapêutica são apresentados na Tabela 4. Recomenda-se a utilização de captadores de fósforo não contendo cálcio quando se verifica uma calcificação metastática significativa e/ou quando se verifica hipercalcemia.
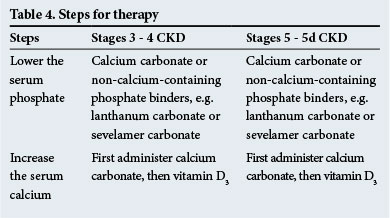
os Calcimiméticos, que sensibilizam as glândulas paratiróides para o cálcio sérico, são úteis para prescrever no hiperparatiroidismo quando os níveis séricos de PTH são elevados (2 – 9 vezes acima do intervalo normal – verifique com o laboratório se existem intervalos normais). Eles têm um papel a desempenhar na diminuição dos níveis de PTH em qualquer uma das situações clínicas que ocorrem na DRC.
medições sanguíneas de seguimento
estas são indicadas na Tabela 5.
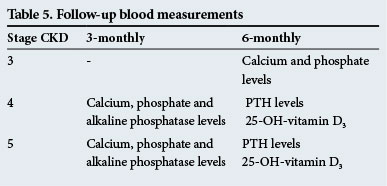
estes tempos de acompanhamento são apenas orientações e os testes devem ser realizados mais frequentemente se houver anomalias significativas.
pontos especiais a notar
- envolvem um nefrologista no início do curso de DRC.
- evite a supressão excessiva das glândulas paratiróides, uma vez que esta situação conduzirá a uma doença óssea dinâmica.
- o nível exacto de PTH no qual o hiperparatiroidismo secundário e autónomo é diagnosticado é incerto, devido a diferentes testes. A bioquímica, como descrito acima (juntamente com radiografias de ossos), deve então ser usado para ajudar no diagnóstico.
- estar ciente das tendências dos níveis séricos de fosfatase alcalina; o nível pode estar no intervalo normal, mas pode ter duplicado em relação à leitura anterior.
- a osteoporose acompanha a doença óssea que ocorre na DRC. Os bifosfonatos não devem ser utilizados em doentes com DRC nos estadios 3 – 5.