rezumat
tumorile suprarenale pot fi o constatare benignă sau implică un nivel ridicat de morbiditate și mortalitate datorită activității lor hormonale sau unei posibile histologii maligne. Literatura medicală indică faptul că această afecțiune se datorează îmbunătățirii tehnicii și diseminării într-o gamă largă de metode imagistice, crescând considerabil diagnosticul nodulilor suprarenali și tratamentul imediat al acestora. Atunci când se tratează un pacient cu tumori suprarenale, principala preocupare a profesionistului ar trebui să fie stabilirea dacă leziunea este un neoplasm malign și dacă există o anumită funcționare hormonală, care sunt două apariții care necesită de obicei o intervenție chirurgicală. Pentru a stabili dacă o leziune funcționează hormonal, este necesar să se efectueze evaluări clinice și endocrine complete. Astfel, ar trebui să facă parte din rutina medicului generalist să recunoască și să evalueze dacă leziunea este malignă sau funcțională, situații în care adrenalectomia este necesară.
Keywords
Adrenocortical tumors, Adenoma, Adrenal, Cushing’s syndrome, Aldosteronoma
List of Acronyms
ACTH: Adrenocorticotropic Hormone; DEXA: Dexamethasone; FEO: Pheochromocytoma; FEO/ PGL: Feocromocitoma/Paraganglioma; HA: Systemic Arterial Hypertension; SAGH: Autonomous Subclinical Hypersecretion of Glucocorticoids; SC: Serum Cortisol; UFC: Urine Free Cortisol; IA: Adrenal Incidentaloma; HU: Hounsfield Unit
Introduction
Adrenal gland tumors are common diseases in clinical practices. În funcție de modul în care se manifestă, acestea sunt clasificate în funcționale (care produc hormoni) și nefuncționale (cunoscute și sub numele de amortizoare). În ceea ce privește comportamentul biologic, acestea pot fi împărțite în tumori benigne sau maligne .
majoritatea tumorilor adrenocorticale sunt adenoame benigne, unilaterale și nefuncționale, prezentând mai puțin de 4 cm în diametru, percepute în timpul studiilor de imagistică abdominală .
această „constatare incidentală” primește numele de incidentalom suprarenalian și este definită ca o masă suprarenală, nebănuită clinic, care se găsește în studiile imagistice efectuate din alte motive decât evaluarea glandelor suprarenale. În ultimii ani, prevalența adenoamelor suprarenale a crescut datorită utilizării imagisticii abdominale cu sensibilitate crescândă .
tumorile suprarenale funcționale sunt de obicei de tip adenom benign, care provoacă, de exemplu, sindromul Cushing, aldosteronismul primar sau, nu atât de frecvent, virilizarea . În măduva osoasă, feocromocitoame, tumori secretoare ale catecolaminelor, care se remarcă în ciuda faptului că sunt rare și implică o mare morbiditate și mortalitate .
Epidemiologie
într-un studiu combinat cu diferite criterii de selecție și diagnostic, am avut principalele etiologii ale tumorilor suprarenale: adenoame 41%, metastaze 19%, carcinoame 10%, Mielolipoame 9% și Feocromocitoame 8%. Majoritatea cazurilor rămase (13%) au fost leziuni benigne, cum ar fi chisturile suprarenale .
în rapoartele clinice, incidentele suprarenale prezintă o incidență maximă în deceniile a cincea până la a șaptea. Vârsta medie a pacienților la diagnostic este de 55 de ani, fără diferențe semnificative de vârstă între femei și bărbați .
prevalența crește odată cu vârsta; rata este mai mică de 1% pentru pacienții Sub 30 de ani și 7% pentru pacienții cu vârsta de 70 de ani și peste .
atribuită producției hormonale, deși majoritatea tumorilor nu funcționează, o producție ușor crescută de anumiți hormoni poate fi verificată în cel puțin 15% din cazuri.
evaluarea hormonală
adenoamele sau carcinoamele suprarenale care secretă cortizolul, feocromocitoamele, aldosteronomele și leziunile secretoare ale androgenilor sunt tipurile de mase suprarenale secretoare sau funcționale diagnosticate mai recurent .
tumori producătoare de cortizol
aceste tumori produc de obicei cantități scăzute de cortizol, care, în majoritatea cazurilor, nu sunt suficiente pentru a crește excreția cortizolului liber în urină. Cu toate acestea, ele sunt capabile să provoace suprimarea axei hipotalamo-hipofizare. De obicei, nu există manifestări legate de sindromul Cushing la pacienți. Din acest motiv, această afecțiune este cunoscută sub numele de sindromul Cushing subclinic sau hipercortizolismul subclinic .
este important să evidențiem diferența dintre sindromul Cushing subclinic, caracterizat printr-o anomalie biochimică clinic nemanifestată și sindromul Cushing preclinic, care este stadiul inițial al dezvoltării sindromului în sine. Hipersecreția subclinică autonomă a glucocorticoizilor (SAGH) este termenul cel mai actual, propus pentru a defini o secreție autonomă de cortizol de către un adenom suprarenal la pacienții fără simptome ale sindromului Cushing .
la adulți, semnele și simptomele cele mai sugestive ale prezenței hipercortizolismului includ slăbiciunea musculară proximală, pletora facială, pierderea membrelor cu grăsime crescută în abdomen și față, Dungi violete largi, hematoame fără traume evidente și comprese supraclaviculare .
cu toate acestea, din cauza multor simptome de hipercortizolism, printre care hipertensiunea și diabetul nu sunt caracteristice, iar gradul de apariție clinică a acestora este în concordanță cu variația gradului de supraproducție hormonală, indicarea precisă a prevalenței SAGH, va fi supus rezultatelor obținute prin metodele testelor utilizate și criteriilor de selecție a pacienților simptomatici pentru confirmarea bolii .
când suspectați sindromul Cushing, trebuie efectuat un test de supresie a dexametazonei de 1 mg peste noapte. Cu o zi înainte de colectarea cortizolului seric care apare la ora 8 dimineața, pacientul ia 1 mg de dexametazonă pe cale orală la ora 11 pm .
este considerat un răspuns anormal al cortizolului atunci când este prezentat în intervalul 1,8 până la 5,0 mcg / dl, sau mai precis:
A) Dacă
B) dacă între 1,8 și 5 mcg/dL: rezultate nedeterminate;
C) > 5 mcg/dL: diagnostic foarte probabil al sindromului Cushing;
o supresie anormală cu dexametazonă este echivalentă cu un screening suspect, de aceea trebuie confirmată prin dozarea cortizolului urinar liber de 24 de ore, după administrarea a 8 mg dexametazonă peste noapte și doza serică de ACTH, astfel încât să se poată determina originea sindromului Cushing, care apare de obicei cu niveluri nesuprimate (dependente de ACTH) .
în cazul diagnosticului sindromului Cushing subclinic, se utilizează următoarele criterii:
-cortizol Plasmatic > 5 mcg/dL în testul de dexametazonă de 1 mg fără niciun alt stigmat sau cel puțin 2 dintre următoarele rezultate .
1.ACTH plasmatic
2.Cortizolul urinar liber într-un eșantion de 24 de ore a crescut;
3.Cortizol seric > 3 mcg / dL în testul de dexametazonă 1 mg (Figura 1).
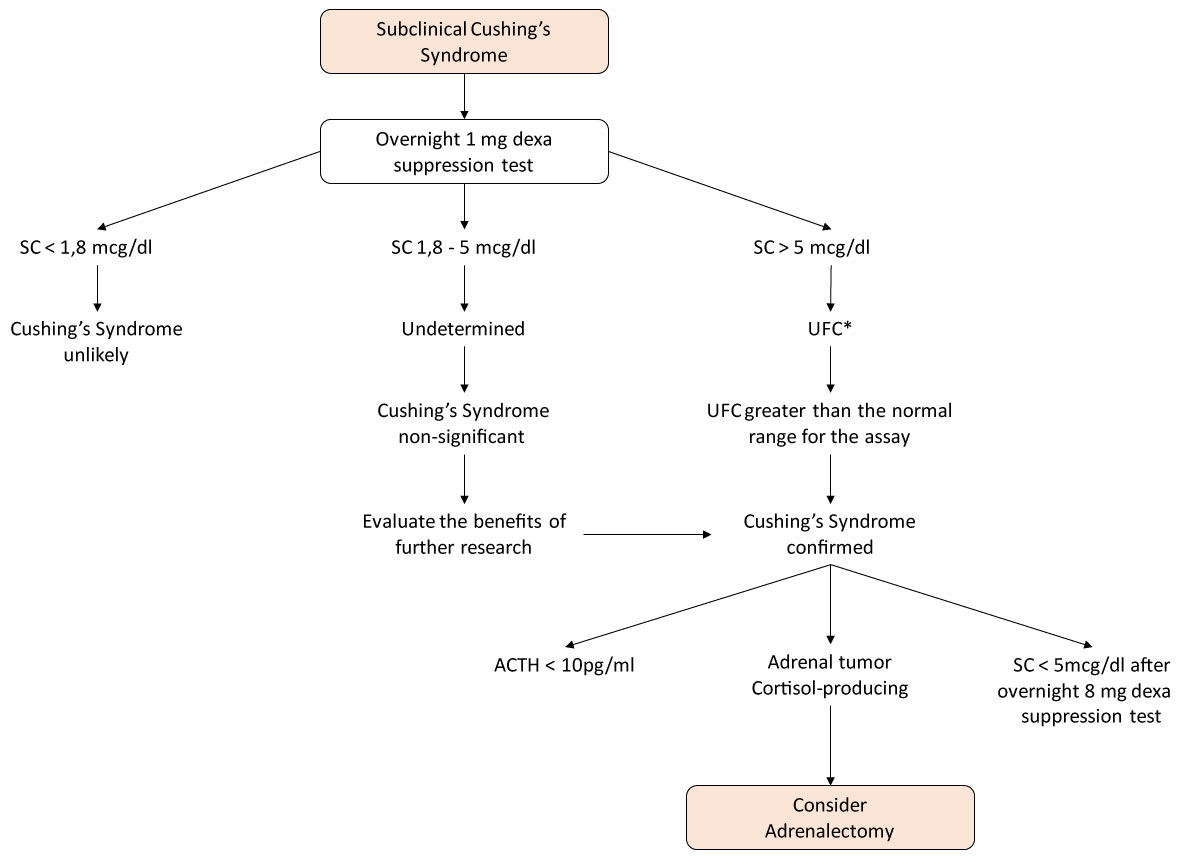 Figura 1: Algoritmul de investigare a sindromului Cushing în incidentele suprarenale. *Cel puțin două măsurători. Vezi Figura 1
Figura 1: Algoritmul de investigare a sindromului Cushing în incidentele suprarenale. *Cel puțin două măsurători. Vezi Figura 1
astfel, este dificil să se ajungă la un consens pentru abordarea sindromului Cushing subclinic, care poate fi tratat clinic sau prin intervenție chirurgicală . Pentru pacienții cu multe comorbidități care pot fi legate de hipercortizolism, riscul/beneficiul adrenalectomiei trebuie considerat un tratament. O mare parte din pacienții supuși acestei intervenții chirurgicale pot dezvolta insuficiență suprarenală acută (uneori fatală), deci este extrem de important să se acopere perioperator cu administrarea de glucocorticoizi.
tumori producătoare de catecolamină
Feocromocitoamele sunt tumori ale celulelor cromafinice ale medulei suprarenale care produc, stochează, metabolizează și secretă catecolamine, în unele cazuri, alți hormoni peptidici paragangliomas (PGL) sunt tumori similare, dar de origine suplimentară. Sindromul Feo / PGL este o boală rară, cu o prevalență estimată între 0,1 și 0,2% din populația persoanelor hipertensive .
majoritatea tumorilor secretoare de catecolamină sunt sporadice. Cu toate acestea, unii pacienți (aproximativ 40%) au boala ca parte a unei tulburări familiale; la acești pacienți, tumorile secretoare de catecolamină sunt mai susceptibile de a fi feocromocitoame suprarenale bilaterale sau paraganglioame.
există mai multe tulburări familiale asociate cu feocromocitomul, toate cu moștenire dominantă autosomală:
• sindromul Von Hippel-Lindau (VHL), asociat cu mutații ale genei supresoare tumorale VHL.
• neoplasm multiplu endocrin de tip 2 (MEN2), asociat cu mutații în proto-oncogene RET.
• feocromocitomul este, de asemenea, observat, deși rar, de neurofibromatoză de tip 1 (NF1), datorită mutațiilor genei NF1.
• frecvența aproximativă a feocromocitomului în aceste tulburări este de 10 până la 20% în sindromul VHL, 50% la BĂRBAȚI2 și 3% în NF1 .
aceste tumori au o importanță deosebită deoarece, deși rare (precum și adenoamele secretoare ale aldosteronului) dau naștere unei forme de hipertensiune arterială corectabilă chirurgical . Hipertensiunea arterială este adesea paroxistică. Triada clasică a simptomelor la pacienții cu feocromocitom constă în dureri de cap episodice, transpirații și tahicardie și există o prevalență a pacienților care nu prezintă cele trei simptome clasice. Pe lângă pacienții cu manifestări clinice tipice ale bolii, investigația trebuie făcută și la persoanele cu antecedente familiale De Feo sau carcinom tiroidian medular, în prezența HA la tineri, HA de control dificil sau inducție anestezică.
diagnosticul feocromocitomului se face de obicei prin măsurători ale metanefrinelor și catecolaminelor fracturate în urină și plasmă, așa cum se arată în Figura 2 .
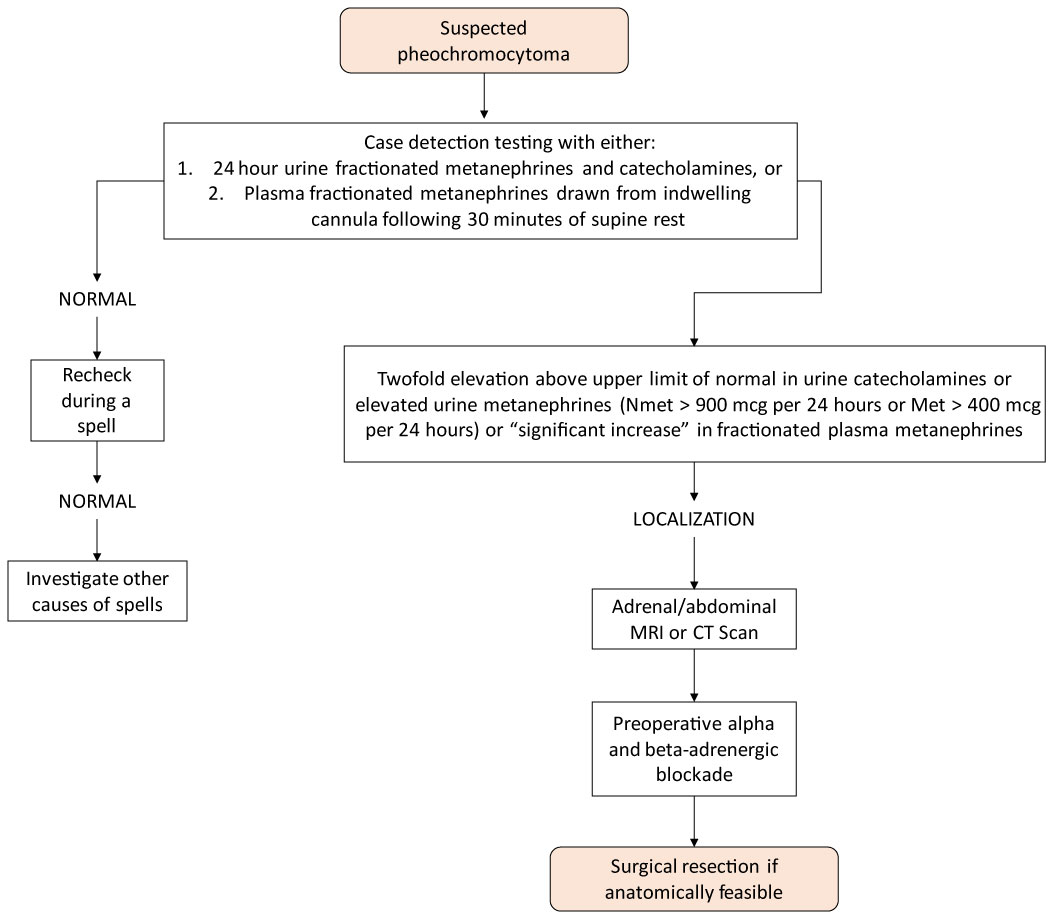 Figura 2: algoritmul de investigare a Feocromocitoamelor în incidentele suprarenale. Vezi Figura 2
Figura 2: algoritmul de investigare a Feocromocitoamelor în incidentele suprarenale. Vezi Figura 2
în ceea ce privește metodele de imagine, Feocromocitoamele au o atenuare mai mare la CT neîmbunătățit (> 20 HU), vascularizarea crescută a masei, întârzierea spălării mediului de contrast (10 minute după administrarea contrastului, o spălare absolută a mediului de contrast mai mică de 50%), puterea semnalului ridicat la RMN ponderat T2, modificări chistice și hemoragice și dimensiuni variabile și pot fi bilaterale.
în schimb, caracteristicile imagistice care sugerează carcinom suprarenal sau metastaze includ: Formă neregulată, densitate neomogenă, valori ridicate de atenuare CT neîmbunătățite (> 20 HU), spălare cu mediu de contrast întârziat (de exemplu, 4 cm și calcifiere tumorală .
tumorile producătoare de aldosteron
Aldosteronomele sunt mai puțin frecvente și dificil de detectat și sunt caracterizate clinic de hipertensiune arterială sistemică legată de hipokaliemie. Având în vedere că majoritatea pacienților sunt asimptomatici în ceea ce privește hipocalcemia, adică sunt normocalemici, se recomandă ca toți pacienții cu hipertensiune arterială asociată cu incidoză suprarenală să fie evaluați prin măsurarea concentrației plasmatice a activității plasmatice a aldosteronului și reninei, iar raportul dintre aceștia care este mai mare de 30 este foarte sugestiv pentru producția autonomă de aldosteron. Un motiv mai mare de 50 distinge în mod clar aldosteronismul primar de alte forme de hipertensiune arterială esențială deja un rezultat mai mic de 20 contestă diagnosticul și rezultatele în intervalul dintre 20 și 30, indică un diagnostic mai precis.
pacienții care utilizează spironolactonă nu pot fi evaluați prin relația de aldosteron și activitatea plasmatică. Alte medicamente care pot contribui la rezultate îndoielnice sunt beta-blocantele, agonistul Central alfa-adrenergic și antiinflamatoarele. În mod similar, unele medicamente pot prezenta o reducere a inhibitorului enzimei angiotensinei conservatoare, cum ar fi blocantul receptorilor de aldosteron, inhibitorii tiazinei și dihidropiridina canalului de calciu Figura 3 .
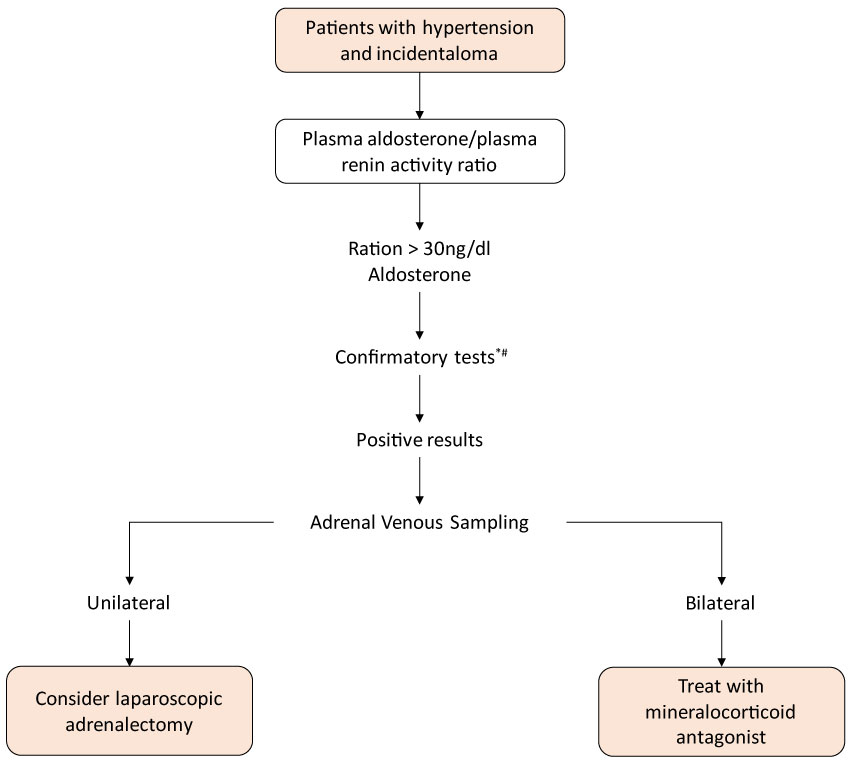 Figura 3: algoritmul de investigare a hiperaldosteronismului în incidentele suprarenale. * Cele mai frecvent utilizate teste de confirmare: test de încărcare orală a sodiului, test de perfuzie salină intravenoasă. Vezi Figura 3
Figura 3: algoritmul de investigare a hiperaldosteronismului în incidentele suprarenale. * Cele mai frecvent utilizate teste de confirmare: test de încărcare orală a sodiului, test de perfuzie salină intravenoasă. Vezi Figura 3
cateterizarea suprarenală este metoda de evaluare care să conducă la verificarea dacă creșterea producției de aldosteron la pacienții de peste 40 de ani, cu hiperaldosteronism confirmat, este de fapt cauzată de incidentalom sau hiperplazie suprarenală.
în astfel de cazuri, adrenalectomia nu ar rezolva hiperproducția hormonală, care ar trebui ținută sub control cu utilizarea medicamentelor, antagoniști ai aldosteronului, cum ar fi spironolactona .
la pacienții cu hipokaliemie spontană, renină plasmatică sub nivelurile de detecție plus aldosteron plasmatic > 20 ng/dl, se sugerează că nu este nevoie de teste de confirmare suplimentare.
tumori producătoare de androgeni și estrogeni
în cazurile de hiperplazie suprarenală congenitală datorată unei deficiențe de 21-hidroxilază, este obișnuit să se găsească mase suprarenale, uni sau bilaterale, ca o consecință a stimulării cronice excesive a suprarenalelor de către ACTH .
hormonul sexual care produce adenoame suprarenale este foarte rar. Carcinoamele producătoare de androgeni sunt, de asemenea, mai puțin frecvente. Cazurile de androgeni sau exces de estrogen sunt rareori descrise la pacienții cu adenoame adrenocorticale benigne, dar, în general, se manifestă prin simptome sau semne de virilizare la femei (acnee, hirsutism) sau feminizare la bărbați (ginecomastie). Astfel, astfel de leziuni nu pot fi considerate adevărate IAs. Prin urmare, necesitatea de a măsura hormonii sexuali și precursorii steroizi este limitată în cazurile de leziuni suprarenale cu nedeterminare sau suspiciune de caracteristici imagistice ale malignității, unde nivelurile ridicate pot indica originea adrenocorticală a tumorii și sugerând prezența unui adenocarcinom suprarenal . Adrenalectomia este indicată pentru controlul hormonilor la persoanele cu virilizare sau concentrații mari de androgeni .
tumorile producătoare de Estrogen sunt mai puțin frecvente și, în majoritatea cazurilor, maligne. Prezența acestor tumori la bărbați se manifestă de obicei prin feminizare cu ginecomastie, scăderea libidoului, atrofia testiculelor; la femei, se poate manifesta prin sensibilitate la sân și sângerare . În astfel de cazuri, poate fi indicată și adrenalectomia.
discuție
studiile investigative ale imagisticii suprarenale au o relevanță deosebită pentru înțelegerea faptului că profesionistul din acest domeniu este atent și curios cu privire la orice trăsătură de anomalie care suspectează sănătatea glandelor suprarenale.
în paralel, putem observa importanța cunoașterii metodelor eficiente de diagnostic și de tratament pertinente fiecărui caz detectat.
dintre toate protocoalele utilizate și propuse pentru investigația hormonală, cel cu cea mai mare recurență este cel care folosește cortizolul seric după suspensia nocturnă, cu 1 mg dexametazonă (pentru hipercortizolismul subclinic) și Metanefrine plasmatice (pentru FEO). Investigarea Aldosteronomelor este indicată numai pentru cazurile de hipertensiune arterială și / sau hipokaliemie, determinarea aldosteronului plasmatic și a activității reninei plasmatice.
numeroase studii publicate și diseminate în simpozioane medicale menționează mai multe protocoale utilizate pentru investigarea hormonală, observarea și descoperirea anomaliilor celulelor tisulare ale glandelor suprarenale, diferitele tumori pe care aceste glande le pot adăposti și măsuri preventive și de tratament ale bolilor, oferind calitatea vieții pacienților.
mulțumiri/conflicte de interese
niciunul dintre autori nu are un conflict de interese.
citare
do Prado BC, Schafascheck GS, Puppim AR (2019) evaluarea hormonală a tumorilor suprarenale: ce ar trebui să știe medicul generalist comun. Int Arc Urol Complicat 5: 063. doi.org/10.23937/2469-5742/1510063