A Masquerade Syndrome
Shalini Johnson, MD, Jeffrey Nerad, MD, Nasreen Syed, MD
23 gennaio 2006
Denuncia principale: diminuzione dell’acuità visiva e sensazione di corpo estraneo nell’occhio destro negli ultimi mesi.
Storia della malattia attuale: Il paziente è un maschio di 67 anni che presenta una lesione congiuntivale pigmentata nella palpebra superiore destra. Inizialmente l’ha notato 1 anno fa, ma era asintomatico fino a 6 mesi fa quando ha iniziato a sperimentare una diminuzione dell’acuità visiva e una sensazione di corpo estraneo in quell’occhio. Inizialmente pensava che i suoi sintomi fossero dovuti all’occhio secco.
Storia oculare passata: indossa gli occhiali, ma non ha altra storia oculare.
Anamnesi: Ha più condizioni mediche croniche tra cui ipertensione, malattia coronarica, ipercolesterolemia, malattia da reflusso gastroesofageo, emicrania, malattia degenerativa delle articolazioni e apparecchi acustici bilaterali.
Farmaci: Fosinopril, omeprazolo, baby aspirina, e la sertralina
Allergie: i Beta-bloccanti e atorvastatina
Storia di Famiglia: ha un cugino con melanoma cutaneo
Storia Sociale: Non-fumatore
Esame Fisico:
- Generale: Nessun acuto disagio
- Acuità Visiva, con la correzione: occhio Destro (OD)–20/40-1; L’occhio sinistro (OS)–20/20
- Extraoculari Motilità: Pieno, entrambi gli occhi (OU)
- Alunni: altrettanto reattiva con nessun parente difetto pupillare afferente (RAPD)
- Esterno e del segmento anteriore dell’occhio esame:
- Fessure palpeprali: 11/11mm
- Distanza riflessa marginale 1 (MRD1): 4/4 mm
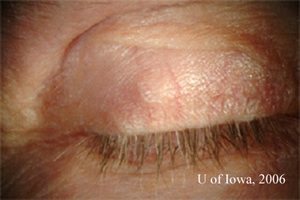
- Lesione eritematosa, elevata all’interno del tarso della palpebra destra e sporgente attraverso la congiuntiva palpebrale superiore della palpebra destra (vedi Figura 1)
- Esame del fondo dilatato (DFE): nessun pallore o edema di entrambi i dischi. Macula normale, vasi e periferia, OU
| 1A: L’esame esterno rivela una massa all’interno della palpebra superiore destra. |
1B: Eversione di destra palpebra superiore rivela un elevato vascolari e pigmentate subconjunctival di massa |
 |
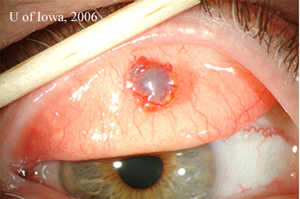 |
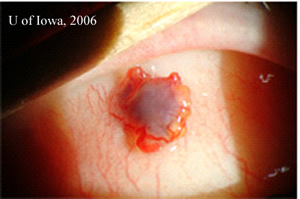
| 2A: Ulteriori lampada a fessura viste in tangenziale condizioni di illuminazione rivelare l’elevata natura del pigmentato subconjunctival massa | 2B: Fessura fascio di vista |
 |
 |
Corso: Il paziente è stato sottoposto a una biopsia escissionale che ha rivelato una diagnosi di carcinoma a cellule sebacee scarsamente differenziato su istopatologia. Successivamente è stato sottoposto a biopsie maps e una biopsia del cuneo della palpebra superiore destra che ha mostrato ghiandole meibomiane atipiche coerenti con il carcinoma a cellule sebacee. Ha avuto una resezione cuneo finale che non ha mostrato alcun carcinoma a cellule sebacee residue. I risultati istopatologici sono dimostrati nei seguenti fotomicrografi.
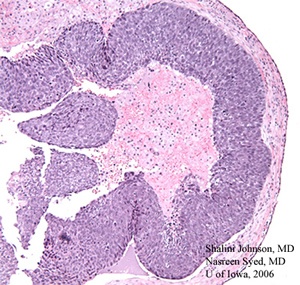
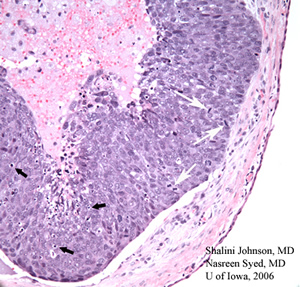
| 3 BIS: H & E tinto sezione (50x), dall’iniziale biopsia escissionale mostra distrugge il motivo di una scarsamente differenziato carcinoma a cellule sebacee | 3B: Maggiore ingrandimento della stessa H & E tinto sezione (200X) dimostra figure mitotiche (frecce bianche) e corpi apoptotici (frecce nere) nel scarsamente differenziato carcinoma a cellule sebacee lesione |
 |
 |
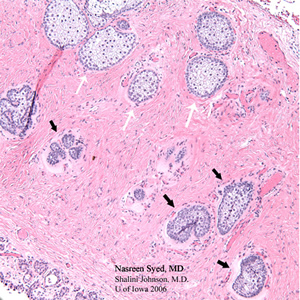
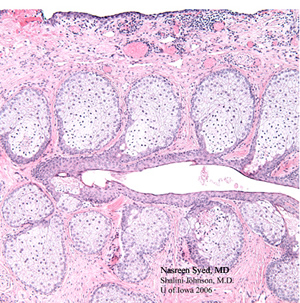
| 4A: H & E la sezione macchiata del primo campione di cuneo palpebrale rivela il carcinoma a cellule sebacee nel campo inferiore di questo fotomicrografo con cellule sebacee pleomorfe scure atipiche (frecce nere). Questi sono in netto contrasto con le normali ghiandole sebacee schiumose (frecce bianche) viste nel campo superiore di questo fotomicrografo. | 4B: H & E la sezione macchiata del secondo campione del cuneo della palpebra non dimostra il carcinoma residuo delle cellule sebacee e mostra le ghiandole sebacee normali (ghiandole di Meibomio) disposte verticalmente e drenanti in un condotto comune di Meibomio. |
 |
 |
Discussione: Sebbene le ghiandole sebacee si trovino in tutto il corpo, il carcinoma a cellule sebacee si trova più frequentemente nella regione oculare, che rappresenta il 75% dei casi. La ghiandola parotide è il sito più comune al di fuori della regione oculare, rappresentando circa il 20% dei casi. Ci sono cinque aree nella regione periorbitale che contengono cellule sebacee:
- regolari ghiandole sebacee associato con l’unità pilosebaceous del viso e della pelle della palpebra,
- ghiandole di Meibomio che si trova nel profondo del tarso che secernono oleosa esterno costituente del film lacrimale
- le Ghiandole di Zeiss che nutrono le ciglia follicoli piliferi con secrezioni oleose
- unità pilosebaceous dei peli delle sopracciglia e
- le ghiandole sebacee, entro il caruncle.
Il carcinoma a cellule sebacee può derivare da uno qualsiasi di questi tipi di ghiandole sebacee. Tuttavia, classicamente deriva dalle ghiandole di Meibomio della piastra tarsale e dalle palpebre superiori, che rappresentano circa 2/3 dei casi. Meno comunemente, si trova nelle ghiandole di Zeiss e nelle palpebre inferiori. È raro trovare la lesione nel caruncolo o nel sopracciglio e molto raro trovarlo nella ghiandola lacrimale, che rappresenta solo una manciata di casi scarsamente differenziati.
In generale, il carcinoma a cellule sebacee è più frequente nelle donne che negli uomini e colpisce una popolazione più anziana, di solito nella 6a-7a decade di vita. Se si presenta in individui più giovani (< 40 anni/o) di solito c’è una storia di radiazioni per emangioma cavernoso, retinoblastoma o altre lesioni. Nel complesso, il carcinoma a cellule sebacee è un tumore non comune negli Stati Uniti e rappresenta solo lo 0,2-0,7% di tutti i tumori delle palpebre e il 5% di tutte le neoplasie delle palpebre. Quindi è la seconda neoplasia palpebrale più comune dopo il carcinoma a cellule basali, che rappresenta una maggiore massa (90%) di tutte le neoplasie palpebrali. È interessante notare che c’è un aumento dell’incidenza in Cina e in India, dove è anche la seconda neoplasia palpebrale più comune, ma rappresenta circa 1/3 di tutte le neoplasie palpebrali (Ni and associates, 1982, Abdi et al., 1996).
Sebbene il carcinoma a cellule sebacee sia una delle lesioni più maligne delle palpebre, può essere difficile da diagnosticare. Ciò è dimostrato dal fatto che il tempo medio di intervento tra la presentazione e la diagnosi varia da uno a tre anni. La ragione di questa difficoltà nella diagnosi è dovuta alla sua variegata presentazione sia clinicamente che istopatologicamente. Tende a mascherarsi come condizioni benigne più comuni, imitando altri tumori e condizioni infiammatorie. Di conseguenza il carcinoma a cellule sebacee è noto per mascherare altre conoditions. Quindi è importante includere il carcinoma della ghiandola sebacea nella diagnosi differenziale della maggior parte delle masse palpebrali e delle condizioni infiammatorie ricorrenti.
La presentazione clinica può variare in un ampio spettro. La presentazione più comune è un nodulo piccolo, gommoso e solido che sembra un calazio. Questo è complicato dal fatto che a volte c’è una vera formazione calazio secondaria all’ostruzione dei dotti di Meibomio da parte di una massa. La massa può essere di colore giallo a causa del suo contenuto lipidico, soprattutto perché invade la superficie epidermica. La massa può anche essere papillomatosa. Meno comunemente, si presenta come ispessimento tarsale diffuso con segni associati di smarrimento delle ciglia e madarosi. Le ciglia cadono a causa dell’invasione dei follicoli piliferi delle ciglia. Il caruncolo è una posizione insolita per questo tumore, ma qui si presenta come una massa subcongiuntivale multi-lobulata, grigio-gialla ricoperta di epitelio. Quando si verificano dalle ghiandole di Zeis, le lesioni formano piccoli noduli gialli davanti alla linea grigia e questo a sua volta provoca l’entropione della palpebra. Oltre a presentare come varie masse, carcinoma a cellule sebacee presenti anche come varie condizioni infiammatorie. Ciò deriva dalla diffusione intraepiteliale tipica di questa lesione. La diffusione del pagetoide, caratteristica del carcinoma della ghiandola sebacea, si verifica quando le singole cellule tumorali migrano fino alla superficie epiteliale e formano lesioni a chiazze e saltate separate dalla massa tumorale originale. Questo provoca irritazione e porta a presentazioni infiammatorie come blefarocongiuntivite o cheratocongiuntivite. Queste presentazioni infiammatorie possono essere associate a ulcerazione e croste e possono essere presenti per mesi o addirittura anni prima che una massa sia clinicamente evidente. Oltre a presentare come altre entità della malattia, il carcinoma a cellule sebacee può anche presentarsi come altri tumori. Può presentarsi come un nodulo ombelicato grigio-bianco che simula il carcinoma a cellule basali, come una lesione cheratinizzante peduncolata che simula un corno cutaneo o come una massa nella fossa lacrimale che simula un tumore della ghiandola lacrimale.
Un’altra parte della presentazione clinica è la sindrome di Muir-Torre, che include l’associazione di tumori delle ghiandole sebacee o cheratoacantomi con lo sviluppo di neoplasie primarie distanti coesistenti, più comunemente carcinoma del colon (47%) seguito da neoplasie genitourinarie (21%) e altri. Questa sindrome si sviluppa nel 25-59% dei pazienti, più spesso nei maschi rispetto alle femmine (2:1) ed è sorprendentemente più comunemente associata alle varianti benigne dei tumori sebacei. C’è una storia familiare nel 70% dei casi di sindrome di Muir-Torre che è associata a una mutazione nei geni di riparazione di mancata corrispondenza del DNA del cromosoma 2p e 3p. La trasmissione è molto probabilmente autosomica dominante.
Simile alla sua variegata presentazione clinica, carcinoma a cellule sebacee può anche imitare altri processi di malattia istopatologicamente. Il carcinoma sebaceo può avere aree focali di differenziazione squamosa ed è quindi comunemente scambiato per carcinoma a cellule squamose. Infatti, il 50% dei carcinomi a cellule sebacee sono mal diagnosticati come carcinoma a cellule squamose. Il carcinoma basocellulare d’altra parte può avere aree di differenziazione sebacea. Il carcinoma mucoepidermoide ha cellule mucinose chiare che assomigliano alle cellule sebacee. Il melanoma può anche simulare il carcinoma a cellule sebacee poiché un melanoma precedentemente asportato può ripresentarsi come lesione non pigmentata nella congiuntiva o nella cornea.
In termini di patologia, ci sono diverse classificazioni per il carcinoma a cellule sebacee. Una classificazione comporta il grado di differenziazione. La lesione ben differenziata dimostra un alto grado di differenziazione sebacea soprattutto al centro della lesione. La lesione moderatamente differenziata dimostra solo alcune chiazze di differenziazione sebacea e la variante scarsamente differenziata dimostra cellule con citoplasma scarso e nuclei pleomorfi prominenti. Un’altra classificazione si basa sul modello di crescita, che non ha alcun significato prognostico. Il modello lobulare ha lobuli ben delineati di varie dimensioni e dimostra caratteristiche basaloidi. Il modello di comedocarcinoma, che si vede nei tumori in rapida crescita, ha grandi lobuli con aree di necrosi centrale cospicua. Il modello papillare, di solito visto nella congiuntiva, ha fronde papillari che assomigliano carcinoma o papilloma a cellule squamose e il modello misto è una combinazione di uno qualsiasi dei tre modelli di cui sopra. La classificazione finale riguarda la capacità infiltrativa ed è divisa in lesioni minimamente infiltrative rispetto a lesioni altamente infiltrative.
Una caratteristica del carcinoma a cellule sebacee è il modo in cui si infiltra. La diffusione intraepiteliale o la diffusione del pagetoide è riportata nel 44-80% dei casi. La diffusione del pagetoide è l’infiltrazione di singole cellule tumorali o nidi di cellule tumorali nell’epitelio sovrastante. Quando questa infiltrazione diventa confluente si chiama cambiamento Bowenoid. Il carcinoma a cellule sebacee può anche diffondersi attraverso l’estensione diretta in strutture adiacenti come la cavità intracranica, l’orbita e i seni paranasali. Queste non sono considerate metastasi poiché non vi è alcun drenaggio linfatico dalle palpebre a queste strutture. Tuttavia, le palpebre hanno drenaggio linfatico ai linfonodi intraparotidi, preauricolari e sottomandibolari, che sono tutti potenziali siti per metastasi regionali (30%). Le metastasi a distanza sono possibili, ma rare e gli organi coinvolti includono fegato, polmone, cervello e ossa.
Poiché la presentazione del carcinoma a cellule sebacee è così varia, la diagnosi differenziale è ampia, compresi molti processi patologici distinti. Clinicamente, la diagnosi differenziale comprende calazio, cheratocongiuntivite o blefarocongiuntivite e altri tumori della ghiandola sudoripare. Istopatologicamente, la diagnosi differenziale comprende carcinoma a cellule squamose, carcinoma a cellule basali, carcinoma mucoepidermoide e melanoma.
La caratteristica mascherata del carcinoma sebaceo lo rende una diagnosi difficile. La frequenza delle impressioni cliniche sbagliate è rimasta invariata negli ultimi decenni. Quindi è estremamente importante mantenere un alto sospetto clinico. Ci sono alcuni indizi nella storia e fisica che aiutano ad aumentare il sospetto clinico. Un calazio che si presenta tardi nella vita senza una storia precedente o un calazio ricorrente è abbastanza suggestivo. Ulteriori indagini sono anche giustificate per presentazioni infiammatorie come blefarite o cheratocongiuntivite che non rispondono o rispondono solo parzialmente al trattamento. Indizi su esame fisico che dovrebbe sollevare sospetti includono una lesione diffusa o ispessimento e madarosis. Istopatologicamente, macchie speciali come olio-rosso-O possono essere utili nella diagnosi. Tuttavia, ciò richiede il tessuto fresco o bagnato poiché l’elaborazione della paraffina lava fuori il lipido.
Come con qualsiasi altra lesione, la gestione iniziale per il carcinoma a cellule sebacee include una storia completa e un esame fisico. È anche importante eseguire studi di laboratorio di base per escludere la malattia metastatica. La gestione di scelta per la lesione stessa è l’escissione chirurgica con ampi margini, anche più ampia di quella che viene solitamente assunta per un carcinoma basocellulare nodulare. I margini possono essere confermati dalla sezione congelata o dalla chirurgia di Mohs, ma questi metodi non sono affidabili nel rilevare la diffusione intraepiteliale a causa di dettagli non ottimali. Pertanto, il metodo preferito per confermare i margini è attraverso sezioni permanenti. Quindi, la maggior parte dei chirurghi oculoplastici esegue le escisioni per alcuni giorni e rimanda la ricostruzione per dopo. Prima di eseguire qualsiasi intervento chirurgico, tuttavia, si raccomandano biopsie con mappa congiuntivale. Questo è un modo per determinare l’estensione della lesione e rilevare la diffusione del pagetoide. Queste biopsie con mappa congiuntivale sono raccomandate indipendentemente dal quadro clinico anche se non vi è un quadro simile alla blefarocongiuntivite che suggerisca la diffusione intraepiteliale. La procedura prevede il campionamento di aree rappresentative in tutta la congiuntiva. Di solito 4 biopsie sono prese dalla congiuntiva tarsale, 6 dalla congiuntiva bulbare e 1-4 sono prese dal limbus. Le biopsie sono piccole e non dovrebbero richiedere suture. Ogni biopsia deve essere collocata in un contenitore separato e accompagnata da un diagramma o una mappa di dove è stata prelevata la biopsia. Se viene rilevata la diffusione intraepiteliale, la gestione è controversa. Le opzioni includono sia exenteration o più alternative risparmiatori di tessuto come la crioterapia o chemioterapia topica con mitomicina C. Studi pilota condotti da Shields et al. (2002) e Lisman et al. (1989) mostrano risultati promettenti, ma sono necessari ulteriori studi. A causa della caratteristica diffusione intraepiteliale è anche importante monitorare il sistema della ghiandola lacrimale. In caso di invasione orbitale o lesioni diffuse e voluminose su entrambe le palpebre, è indicata l’esenterazione. La radiazione è riservata solo ai candidati chirurgici poveri poiché è associata ad un alto tasso di recidiva. Ci sono alcuni casi di studio, tuttavia, che mostrano il successo con radiazioni ad alta dose di > 55 Gy. Poiché le metastasi regionali sono possibili, è importante controllare il coinvolgimento dei linfonodi attraverso una biopsia di aspirazione con ago sottile e continuare il monitoraggio della linfoadenopatia sottomandibolare, preauricolare e cervicale. Sebbene raro, è anche importante valutare la sindrome di Muir-Torre. La valutazione raccomandata comprende esame rettale, colonscopia o clistere di bario e analisi citologica delle prime urine del mattino.
Sommario
Il carcinoma a cellule sebacee è un tumore aggressivo visto più spesso sulla palpebra. Dal momento che imita clinicamente altre malattie è difficile da diagnosticare. Tuttavia, una diagnosi accurata e tempestiva è fondamentale poiché non è solo una delle lesioni più maligne sulla palpebra, ma anche una con associazioni gravi come la sindrome di Muir-Torre e un alto potenziale di metastasi regionali e distanti. Poiché è visto quasi esclusivamente sulla palpebra, l’onere per il mantenimento di un elevato sospetto clinico e fare questa diagnosi impegnativa ricade sull’oftalmologo e sul patologo oculare.
Diagnosi: Sebacee Carcinoma
EPIDEMIOLOGIA
|
SEGNI
|
SINTOMI
|
TRATTAMENTO
|
Differential Diagnoses for Sebaceous Carcinoma
- Clinical appearance
- Chalazion
- Blepharoconjunctivitis/Keratoconjunctivitis
- Other sweat gland tumors (apocrine, eccrine)
- Histopathologic
- Basal Cell Carcinoma
- Squamous Cell Carcinoma variants (Mucoepidermoid Carcinoma, Spindle Cell Carcinoma)
- Melanoma
- Mucoepidermoid Carcinoma
- Hemangioma
- Albert DM, Jakobiec FA, eds. Principi e pratica di oftalmologia, pratica clinica, 2 ° ed. Philadelphia: W. B. Saunders, 1999.
- Carattere RL, Croxatto JO, Rao NA. Atlante AFIP della patologia tumorale: tumori dell’occhio e annessi oculari, 4a serie, fascicolo 5. Washington DC : American Registry of Pathology, 2006.
- Hassanein AM, Al-Quran SZ, Kantor GR, Pauporte M, Telang GH, Spielvogel RL. Thomsen-Friedenreich (T) antigene: un possibile strumento per differenziare il carcinoma sebaceo dai suoi simulatori. Appl Immunohistochem Mol Morphol 2001;9(3):250-254.
- Hayashi N, Furihata M, Ohtsuki Y, Ueno H. Ricerca dell’accumulo di proteine p53 e rilevazione dei genomi del papillomavirus umano nel carcinoma delle ghiandole sebacee della palpebra. Virchows Arch 1994;424(5):503-509.
- Lisman RD, Jakobiec FA, Piccolo P. Carcinoma sebaceo delle palpebre. Il ruolo della crioterapia aggiuntiva nella gestione della diffusione del pagetoide congiuntivale. Oftalmologia 1989;96(7):1021-1026.
- Rosai J. Ackerman’s Surgical Pathology, 8th ed. St. Louis : Mosby, 1996.
- Sassani, Giuseppe. Patologia Oftalmica con correlazioni cliniche. Philadelphia: Lippincott-Raven, 1997.
- Shields CL, Naseropour M, Shields JA, Eagle RC Jr. Mitomicina topica-C per l’invasione pagetoide della congiuntiva da parte del carcinoma della ghiandola sebacea delle palpebre. Oftalmologia 2002;109 (11): 2129-2133.
- Shields JA, Demirci H, Marr BP, Eagle RC, Shields CL. Carcinoma sebaceo della regione oculare: una revisione. Indagine di oftalmologia 2005; 50: 103-122.
- Sinard JH. Distinzione immunoistochimica del carcinoma sebaceo oculare dal carcinoma a cellule basali e squamose 1999; 117: 776-783.
- Spencer WH, ed. Patologia oftalmica: un atlante e un libro di testo, 4 ° ed. Philadelphia: WB Saunders Company, 1996
- Tumuluri K, Kourt G, Martin P. Mitomicina C nel carcinoma della ghiandola sebacea con diffusione del pagetoide. British Journal of Ophthalmology 2004;88 (5): 718-719.
- McKusick VA. OMIM # 158320 Sindrome di Muir-Torre; MTS ,1986. http://www.ncbi.nlm.nih.gov/entrez/dispomim.cgi?cmd=entry&id=158320.
Formato di citazione suggerito: Johnson S, Nerad JA, Syed NA. Carcinoma a cellule sebacee: una sindrome mascherata. EyeRounds.org. 23 Gennaio 2007; Disponibile presso: http://webeye.ophth.uiowa.edu/cases/eyeforum/62-Sebaceous-Cell-Carcinoma-A-Masquerade-Syndrome.htm, 2007