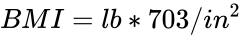Bewertung | Biopsychologie | Vergleichende / Kognitive / Entwicklungs | Sprache / Individuelle Unterschiede /Persönlichkeit / Philosophie / Sozial /
Methoden / Statistik / Klinische / Pädagogische / Industrielle /Professionelle Artikel /Weltpsychologie /
Biologische:Verhaltensgenetik * Evolutionspsychologie · Neuroanatomie · Neurochemie · Neuroendokrinologie ·Neurowissenschaften · Psychoneuroimmunologie · Physiologische Psychologie · Psychopharmakologie (Inhaltsverzeichnis, Gliederung)
Bitte helfen Sie, diese Seite selbst zu verbessern, wenn Sie können..
Fettleibigkeit-Taillenumfang.PNG/
| ICD-10 | E66 | |
|---|---|---|
| ICD-9 | 278 | |
| OMIM | {{{OMIM}}} | |
| KRANKHEITENDB | 9099 | |
| MedlinePlus | 003101 | |
| Emedizin | med/1653 | |
| Masche | C23.888.144.699.500 | |
Fettleibigkeit ist ein Zustand, bei dem sich überschüssiges Körperfett so stark angesammelt hat, dass die Gesundheit negativ beeinflusst werden kann. Es wird allgemein als Body-Mass-Index von 30 kg / m2 oder höher definiert. Dies unterscheidet es von Übergewicht im Sinne eines BMI von 25 kg / m2 oder höher.
Übermäßiges Körpergewicht ist mit verschiedenen Krankheiten verbunden, insbesondere mit Herz-Kreislauf-Erkrankungen, Diabetes mellitus Typ 2, obstruktiver Schlafapnoe, bestimmten Krebsarten und Osteoarthritis. Infolgedessen wurde festgestellt, dass Fettleibigkeit die Lebenserwartung verringert. Die primäre Behandlung von Fettleibigkeit ist Diät und körperliche Bewegung. Wenn dies fehlschlägt, können Medikamente gegen Fettleibigkeit und (in schweren Fällen) bariatrische Operationen ausprobiert werden. Es wird angenommen, dass eine Kombination aus übermäßiger Kalorienaufnahme, mangelnder körperlicher Aktivität und genetischer Anfälligkeit die meisten Fälle von Fettleibigkeit erklärt, wobei eine begrenzte Anzahl von Fällen ausschließlich auf Genetik, medizinische Gründe oder psychiatrische Erkrankungen zurückzuführen ist.
Angesichts der zunehmenden Adipositas bei Erwachsenen und Kindern betrachten die Behörden sie als ernstes Problem der öffentlichen Gesundheit. Zwischen 1980 und 2000 hat sich die Adipositas bei Erwachsenen mehr als verdoppelt; Adipositas bei Jugendlichen hat sich verdreifacht. In den USA ist Fettleibigkeit die zweithäufigste Ursache für vermeidbare Todesfälle nach dem Rauchen.
Fettleibigkeit wird in der modernen westlichen Welt oft stigmatisiert. Es wurde jedoch zu anderen Zeiten in der Geschichte als Symbol für Reichtum und Fruchtbarkeit wahrgenommen und ist es immer noch in vielen Teilen Afrikas.
- Klassifikation
- BMI
- Taillenumfang und Taillen-Hüft-Verhältnis
- Körperfettanteil
- Risikofaktoren und Komorbiditäten
- Fettleibigkeit bei Kindern
- Auswirkungen auf die Gesundheit
- Mortalität
- Morbidität
- Adipositas-Überlebensparadoxon
- Ursachen
- Diät
- Sitzende Lebensweise
- Genetik
- Medizinische und psychiatrische Erkrankungen
- Sozioökonomisch
- Darmflora
- Neurobiologische Mechanismen
- Management
- Verhaltenstherapie
- Diät
- Übung
- Medikamente
- Chirurgie
- Klinische Protokolle
- Epidemiologie
- Öffentliche Gesundheit
- Geschichte und Kultur
- Etymologie
- Historische Tendenzen
- Medikamente zur Gewichtsreduktion
- Nichtmedizinische Wirkungen
- Die Künste
- Fettakzeptanz und die Kontroverse um Fettleibigkeit
- Weiterführende Literatur
Klassifikation
Fettleibigkeit ist in absoluten Zahlen eine Zunahme der Körperfettgewebe (Fettgewebe) Masse. In der Praxis ist es schwierig, dies direkt zu bestimmen. Daher wird Adipositas typischerweise anhand des BMI (Body Mass Index) und seiner Verteilung über den Taillenumfang beurteilt. Darüber hinaus muss das Vorhandensein von Fettleibigkeit im Zusammenhang mit anderen Risikofaktoren wie Erkrankungen bewertet werden, die das Risiko von Komplikationen beeinflussen könnten.
BMI
Body Mass Index oder BMI ist eine einfache und weit verbreitete Methode zur Schätzung der Körperfettmasse. BMI wurde im 19.Jahrhundert von dem belgischen Statistiker und Anthropometriker Adolphe Quetelet entwickelt. BMI ist eine genaue Reflexion des Körperfettanteils in der Mehrheit der erwachsenen Bevölkerung. Es ist weniger genau bei Menschen wie Bodybuildern und schwangeren Frauen, bei denen die Körperzusammensetzung betroffen ist.
Der BMI wird berechnet, indem die Masse des Probanden durch das Quadrat seiner Körpergröße dividiert wird, typischerweise ausgedrückt entweder in metrischen oder US-amerikanischen „üblichen“ Einheiten:
Metrisch: BMI = Masse / Höhe (Kilogramm und Meter) US / Üblich und imperial:
wobei 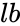
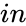
| BMI | Klassifizierung |
|---|---|
| Unter 18,5 | Untergewicht |
| 18.5–24.9 | Normalgewicht |
| 25.0–29.9 ist | übergewichtig |
| 30.0–34.9 is | Adipositas der Klasse I |
| 35.0–39.9 | Adipositas der Klasse II |
| Über 40,0 | Adipositas der Klasse III |
Die am häufigsten verwendeten Definitionen, die 1997 von der WHO festgelegt und 2000 veröffentlicht wurden, enthalten die in der rechten Tabelle aufgeführten Werte.
Einige Änderungen an den WHO-Definitionen wurden von bestimmten Stellen vorgenommen:
- Ein BMI von 35.0 oder höher in Gegenwart von mindestens einer anderen signifikanten Komorbidität wird von einigen Stellen auch als Adipositas der Klasse III eingestuft.
- Für Asiaten ist Übergewicht ein BMI zwischen 23 und 29,9 kg/m2 und Fettleibigkeit ein BMI >30 kg/m2.
Die chirurgische Literatur gliedert die Adipositas der „Klasse III“ in weitere Kategorien ein.
- Jeder BMI > 40 ist schwere Fettleibigkeit
- Ein BMI von 40,0–49,9 ist krankhafte Fettleibigkeit
- Ein BMI von > 50 ist super fettleibig
Taillenumfang und Taillen-Hüft-Verhältnis
Hauptartikel: Zentrale Adipositas
Bei Personen mit einem BMI unter 35 hängt das intraabdominale Körperfett unabhängig vom gesamten Körperfett mit negativen Gesundheitsergebnissen zusammen. Intraabdominales oder viszerales Fett hat eine besonders starke Korrelation mit Herz-Kreislauf-Erkrankungen. In einer Studie mit 15.000 Probanden korrelierte der Taillenumfang auch besser mit dem metabolischen Syndrom als der BMI. Frauen mit abdominaler Fettleibigkeit haben ein ähnliches kardiovaskuläres Risiko wie Männer. Bei Menschen mit einem BMI über 35 trägt die Messung des Taillenumfangs jedoch wenig zur Vorhersagekraft des BMI bei, da die meisten Personen mit diesem BMI einen abnormalen Taillenumfang haben.
Der absolute Taillenumfang (> 102 cm bei Männern und > 88 cm bei Frauen) oder das Taillen–Hüft-Verhältnis (> 0,9 bei Männern und > 0,85 bei Frauen) werden beide als Maß für die zentrale Fettleibigkeit verwendet.
Körperfettanteil
Der Körperfettanteil ist das gesamte Körperfett, ausgedrückt als Prozentsatz des gesamten Körpergewichts. Es ist allgemein anerkannt, dass Männer mit mehr als 25% Körperfett und Frauen mit mehr als 33% Körperfett fettleibig sind. Der Körperfettanteil kann aus dem BMI einer Person nach folgender Formel geschätzt werden:
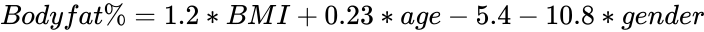
Diese Formel berücksichtigt die Tatsache, dass der Körperfettanteil bei Frauen 10% höher ist als bei Männern für einen bestimmten BMI. Es erkennt an, dass der prozentuale Körperfettanteil einer Person mit zunehmendem Alter zunimmt, auch wenn ihr Gewicht konstant bleibt. Die Ergebnisse haben eine Genauigkeit von 4%.
Direkte Versuche, den Körperfettanteil zu bestimmen, sind schwierig und oft teuer. Eine der genauesten Methoden ist das Wiegen einer Person unter Wasser, was als hydrostatisches Wiegen bezeichnet wird. Zwei andere einfachere und weniger genaue Methoden zur Messung des Körperfetts wurden daher historisch verwendet. Der erste ist der Hautfaltentest, bei dem eine Prise Haut genau gemessen wird, um die Dicke der Unterhautfettschicht zu bestimmen. Es wurde jedoch bei adipösen Probanden nicht ausreichend untersucht. Die andere ist die bioelektrische Impedanzanalyse, die den elektrischen Widerstand verwendet. Es hat sich jedoch nicht gezeigt, dass die bioelektrische Impedanz einen Vorteil gegenüber dem BMI bietet. Daher wird von der routinemäßigen Anwendung dieser Tests abgeraten.
Zu den hauptsächlich für die Forschung verwendeten Techniken zur Messung des Körperfettanteils gehören die Computertomographie (CT), die Magnetresonanztomographie (MRT) und die Dual-Energy-Röntgenabsorptiometrie (DEXA). Diese Techniken liefern sehr genaue Messungen, aber es kann schwierig sein, die stark übergewichtigen aufgrund von Gewichtsgrenzen der Ausrüstung und unzureichenden Durchmesser des CT- oder MRT-Scanners zu scannen.
Risikofaktoren und Komorbiditäten
Das Vorhandensein von Risikofaktoren und Krankheiten im Zusammenhang mit Fettleibigkeit wird ebenfalls zur Erstellung einer klinischen Diagnose herangezogen. Koronare Herzkrankheit, Typ-2-Diabetes und Schlafapnoe sind mögliche Komplikationen, die auf eine Notwendigkeit hinweisen, die Behandlung von Fettleibigkeit zu beginnen oder zu intensivieren. Rauchen, Bluthochdruck, Alter und Familienanamnese sind weitere Risikofaktoren, die in Kombination mit Fettleibigkeit auf einen zusätzlichen Grund für die Behandlung hinweisen können.
Fettleibigkeit bei Kindern

Kinder mit unterschiedlichem Körperfett.
Hauptartikel: Fettleibigkeit bei Kindern
Fettleibigkeit bei Kindern und Jugendlichen ist definiert als ein BMI größer als das 95. Die Adipositasraten in dieser Gruppe sind von 1990 bis zum Jahr 2000 um 3 bis 5% gestiegen. Die Raten sind auch in den meisten anderen Industrieländern weltweit gestiegen.
Viele verschiedene Faktoren tragen zu den steigenden Raten von Fettleibigkeit bei Kindern bei. Da immer mehr Eltern arbeiten, essen Kinder alleine vor dem Fernseher. Eltern kompensieren ihre Abwesenheit auch, indem sie Kindern Fast Food, Süßigkeiten und Schokolade geben. In den letzten Jahren hat der Konsum von Snacks und Erfrischungsgetränken bei Kindern zugenommen, was ebenfalls eine wichtige Rolle spielen könnte. Über 50% der Werbespots, die Kinder sehen, basieren auf Lebensmitteln. Die abgebildeten Lebensmittel sind in der Regel gesüßt und süß und die Werbung ermutigt Kinder, mehr zu kaufen und zu konsumieren.
Auswirkungen auf die Gesundheit
Mortalität
Fettleibigkeit ist eine der häufigsten vermeidbaren Todesursachen. Große amerikanische und europäische Studien haben ergeben, dass das Mortalitätsrisiko mit dem BMI variiert; das geringste Risiko besteht bei einem BMI von 21-24 kg / m2 bei Nichtrauchern und bei einem BMI von 24-27 kg / m2 bei aktuellen Rauchern und steigt mit Änderungen in beide Richtungen. Fettleibigkeit erhöht das Sterberisiko bei derzeitigen und ehemaligen Rauchern sowie bei Personen, die noch nie geraucht haben. Ein BMI von über 32 ist mit einer Verdoppelung des Todesrisikos verbunden, und Fettleibigkeit verursacht in den Vereinigten Staaten schätzungsweise 111.909 bis 365.000 Todesfälle pro Jahr. Fettleibigkeit reduziert die Lebenserwartung im Durchschnitt um 6-7 Jahre. Schwere Adipositas (BMIs > 40) reduziert die Lebenserwartung um 20 Jahre für Männer und 5 Jahre für Frauen.
Morbidität
Eine große Anzahl von körperlichen und geistigen Zuständen wurde mit Fettleibigkeit in Verbindung gebracht.
Gesundheitliche Folgen lassen sich durch die Auswirkungen einer erhöhten Fettmasse (Arthrose, obstruktive Schlafapnoe, soziale Stigmatisierung) oder durch die erhöhte Anzahl von Fettzellen (Diabetes, Krebs, Herz-Kreislauf-Erkrankungen, alkoholfreie Fettleber) kategorisieren. Ein Anstieg des Körperfetts verändert die Reaktion des Körpers auf Insulin und führt möglicherweise zu einer Insulinresistenz. Erhöhtes Fett erzeugt auch einen proinflammatorischen Zustand, der das Thromboserisiko erhöht.
Die zentrale Adipositas, die sich durch ein hohes Verhältnis von Taille zu Hüfte auszeichnet, ist ein wichtiges Risiko für das metabolische Syndrom. Das metabolische Syndrom ist eine Kombination von Erkrankungen, zu denen häufig Diabetes mellitus Typ 2, Bluthochdruck, hoher Cholesterinspiegel im Blut und Triglyceridspiegel gehören.
Adipositas ist mit einer Vielzahl anderer Komplikationen verbunden. Einige davon werden direkt durch Fettleibigkeit verursacht, andere indirekt durch Mechanismen, die eine gemeinsame Ursache haben, wie schlechte Ernährung oder eine sitzende Lebensweise. Die Stärke der Verbindung zwischen Fettleibigkeit und spezifischen Bedingungen variiert. Einer der stärksten ist der Zusammenhang mit Typ-2-Diabetes. Übergewicht ist hinter 64% der Fälle von Diabetes bei Männern und 77% bei Frauen.
| Medizinischer Bereich | Zustand | Medizinischer Bereich | Zustand |
|---|---|---|---|
| Kardiovaskulär |
|
Gastrointestinal |
|
| Endokrine und reproduktive |
|
Atemwege |
|
| Muskel-Skelett- |
|
Psychologisch |
|
| Neurologic |
|
Skin |
|
| Cancer |
|
Urogenitaltrakt |
|
Adipositas-Überlebensparadoxon
Obwohl die negativen gesundheitlichen Folgen von Fettleibigkeit in der Allgemeinbevölkerung durch die verfügbaren Beweise gut gestützt werden, die Gesundheitsergebnisse in bestimmten Untergruppen scheinen sich bei einem erhöhten BMI zu verbessern, ein Phänomen, das als Adipositas-Überlebensparadoxon bekannt ist. Das Paradoxon wurde erstmals 1999 bei übergewichtigen und adipösen Patienten beschrieben, die sich einer Hämodialyse unterziehen. Seitdem wurde es in einigen anderen Untergruppen gefunden und Erklärungen für sein Auftreten wurden vorgelegt.
Bei Menschen mit Herzinsuffizienz hatten Menschen mit einem BMI zwischen 30, 0 und 34, 9 eine geringere Mortalität als Menschen mit normalem Gewicht. Dies wurde der Tatsache zugeschrieben, dass Menschen oft abnehmen, wenn sie zunehmend krank werden. Ähnliche Ergebnisse wurden bei anderen Arten von Herzerkrankungen gemacht. Menschen mit Adipositas und Herzerkrankungen der Klasse I haben keine höheren Raten weiterer Herzprobleme als Menschen mit normalem Gewicht, die ebenfalls an Herzerkrankungen leiden. Bei Menschen mit einem höheren Grad an Fettleibigkeit ist jedoch das Risiko weiterer Ereignisse erhöht. Selbst nach einer Herzbypass-Operation ist bei Übergewichtigen und Fettleibigen kein Anstieg der Mortalität zu beobachten. Eine Studie ergab, dass das erhöhte Überleben durch die aggressivere Behandlung adipöser Menschen nach einem kardialen Ereignis erklärt werden könnte.
Ursachen
Die meisten Forscher sind sich einig, dass eine Kombination aus übermäßigem Kalorienverbrauch und einer sitzenden Lebensweise die Hauptursachen für Fettleibigkeit sind. In einer Minderheit der Fälle kann ein erhöhter Lebensmittelkonsum auf genetische, medizinische oder psychiatrische Erkrankungen zurückgeführt werden. Im Allgemeinen wird die steigende Prävalenz von Fettleibigkeit jedoch auf die Verfügbarkeit einer leicht zugänglichen und schmackhaften Ernährung, Autokultur und mechanisierte Fertigung zurückgeführt. Eine Überprüfung von 2006 identifiziert zehn weitere mögliche Mitwirkende an der jüngsten Zunahme von Fettleibigkeit: (1) unzureichender Schlaf, (2) endokrine Disruptoren — Nahrungsmittelsubstanzen, die den Fettstoffwechsel stören, (3) verringerte Variabilität der Umgebungstemperatur, (4) verringerte Raucherraten, da Rauchen den Appetit unterdrückt, (5) vermehrter Einsatz von Medikamenten, die zu Gewichtszunahme führen, (6) erhöhte Verteilung von ethnischen und Altersgruppen, die tendenziell schwerer sind, (7) Schwangerschaft in einem späteren Alter, (8) intrauterine und generationenübergreifende Effekte, (9) positive natürliche Selektion von Menschen mit einem höheren BMI, (10) assortative Paarung, schwerere Menschen neigen dazu, Beziehungen zueinander aufzubauen.
Diät
Trotz der weit verbreiteten Verfügbarkeit von Nährwertinformationen in Schulen, Arztpraxen, im Internet und auf Produktverpackungen ist es offensichtlich, dass übermäßiges Essen ein erhebliches Problem bleibt. Im Zeitraum 1971-2000 stiegen die Fettleibigkeitsraten in den Vereinigten Staaten von 14,5% auf 30,9%. Im gleichen Zeitraum stieg die durchschnittliche Menge an verbrauchten Kalorien an. Für Frauen betrug der durchschnittliche Anstieg 335 Kalorien pro Tag (1542 Kalorien im Jahr 1971 und 1877 Kalorien im Jahr 2004), während für Männer der durchschnittliche Anstieg 168 Kalorien pro Tag betrug (2450 Kalorien im Jahr 1971 und 2618 Kalorien im Jahr 2004). Die meisten dieser zusätzlichen Kalorien stammten eher aus einem Anstieg des Kohlenhydratverbrauchs als aus einem Anstieg des Fettverbrauchs. Die Hauptquellen dieser zusätzlichen Kohlenhydrate sind gesüßte Getränke, die jetzt fast 25 Prozent der täglichen Kalorien bei jungen Erwachsenen ausmachen. Die Ernährungstrends haben sich geändert, da sich die Abhängigkeit von energiedichten Fast-Food-Mahlzeiten zwischen 1977 und 1995 verdreifacht hat und sich die Kalorienzufuhr von Fast Food im gleichen Zeitraum vervierfacht hat period.In in den frühen 1980er Jahren hob die Regierung von Ronald Reagan Vorschriften auf, die die Werbung für Süßigkeiten und Fast Food für Kinder einschränkten, und die Werbung für diese Produkte, die sich an Kinder richteten, hat zugenommen. Agrarpolitik und -techniken in den Vereinigten Staaten und Europa haben zu niedrigeren Lebensmittelpreisen geführt. In den Vereinigten Staaten Subventionierung von Mais, Soja, Weizen und Reis durch die USA. farm Bill hat die Hauptquellen für verarbeitete Lebensmittel im Vergleich zu Obst und Gemüse relativ billig gemacht.
Es gibt wenig Beweise für die allgemein geäußerte Ansicht, dass einige übergewichtige Menschen wenig essen, aber aufgrund eines langsamen Stoffwechsels an Gewicht zunehmen. Es wurde jedoch festgestellt, dass einige übergewichtige Menschen im Vergleich zu normalgewichtigen Menschen nicht angeben, wie viel Nahrung sie zu sich nehmen.
Sitzende Lebensweise
Eine sitzende Lebensweise spielt eine bedeutende Rolle bei Fettleibigkeit. Übergewichtige Menschen sind weniger aktiv als normalgewichtige. Zum Beispiel in Kanada, 27.0% der sesshaften Männer sind fettleibig im Gegensatz zu 19,6% der aktiven Männer. Normalgewichtige Menschen sind zappeliger als ihre fettleibigen Kollegen; Diese Beziehung wird aufrechterhalten, auch wenn normalgewichtige Menschen mehr essen oder die fettleibige Person an Gewicht verliert.
Im Jahr 2000 schätzte die CDC, dass mehr als 40% der US-Bevölkerung sesshaft waren, weitere 30% aktiv, aber nicht ausreichend waren und weniger als 30% ein angemessenes Maß an körperlicher Aktivität aufwiesen. Es gab einen Trend zu verminderter körperlicher Aktivität, teilweise aufgrund zunehmend mechanisierter Arbeitsformen, wechselnder Transportmittel und zunehmender Urbanisierung. Eine Studie aus China ergab, dass die Urbanisierung den täglichen Energieverbrauch um etwa 300-400 kcal reduziert und der Weg zur Arbeit mit dem Auto oder Bus um weitere 200 kcal reduziert. Die Adipositasraten sind im Verhältnis zu den expandierenden Vororten gestiegen. Dies wurde auf die erhöhte Pendelzeit zurückgeführt, was zu weniger Bewegung und weniger Essenszubereitung zu Hause führte. Das Fahren der eigenen Kinder zur Schule wird immer beliebter. In den USA sank der Anteil der Kinder, die zu Fuß oder mit dem Fahrrad zur Schule gingen, zwischen 1969 (42%) und 2001 (16%), was zu weniger Bewegung führte. Studien an Kindern und Erwachsenen haben einen Zusammenhang zwischen der Anzahl der Fernsehstunden und der Prävalenz von Fettleibigkeit festgestellt. Eine Metaanalyse aus dem Jahr 2008 ergab, dass 63 von 73 Studien (86%) eine erhöhte Rate an Fettleibigkeit bei Kindern mit erhöhter Medienexposition zeigten, wobei die Raten proportional zur Zeit des Fernsehens zunahmen.
Genetik
Wie viele andere Erkrankungen ist Fettleibigkeit das Ergebnis eines Zusammenspiels zwischen genetischen und Umweltfaktoren. Polymorphismen in verschiedenen Genen, die Appetit und Stoffwechsel steuern, können zu Fettleibigkeit prädisponieren, wenn genügend Kalorien vorhanden sind. Fettleibigkeit ist ein Hauptmerkmal bei einer Reihe seltener genetischer Erkrankungen: Prader-Willi-Syndrom, Bardet-Biedl-Syndrom, MOMO-Syndrom, Leptinrezeptormutationen, angeborener Leptinmangel und Melanocortinrezeptormutationen. Bei Menschen mit früh einsetzender schwerer Adipositas (definiert durch einen Beginn vor dem zehnten Lebensjahr und einen Body-Mass-Index über drei Standardabweichungen über dem Normalwert) zeigten 7% eine einzelne Locus-Mutation. Abgesehen von den oben genannten Syndromen wurde ein Zusammenhang zwischen einem FTO-Genpolymorphismus und dem Gewicht gefunden. Die Erwachsenen in der Studie, die für dieses Allel homozygot waren, wogen etwa 3 Kilogramm mehr und hatten eine 1, 6-fach höhere Adipositasrate als diejenigen, die dieses Merkmal nicht geerbt hatten. Die Assoziation verschwand jedoch, als diejenigen mit FTO-Polymorphismen an mäßig intensiver körperlicher Aktivität teilnahmen, die 3 bis 4 Stunden zügigem Gehen entsprach. Eine Studie ergab, dass 80% der Nachkommen von zwei übergewichtigen Eltern fettleibig waren, im Gegensatz zu weniger als 10% der Nachkommen von zwei Eltern, die normalgewichtig waren.
Der Prozentsatz der Fettleibigkeit, der der Genetik zugeschrieben werden kann, variiert je nach untersuchter Population zwischen 6% und 85%. Die Thrifty-Gen-Hypothese postuliert, dass bestimmte ethnische Gruppen in einer gleichwertigen Umgebung anfälliger für Fettleibigkeit sein können. Ihre Fähigkeit, seltene Perioden des Überflusses zu nutzen, indem sie Energie als Fett speichern, wäre in Zeiten unterschiedlicher Nahrungsverfügbarkeit vorteilhaft, und Personen mit größeren Fettreserven würden eher Hungersnöte überleben. Diese Tendenz, Fett zu speichern, wäre jedoch in Gesellschaften mit stabiler Nahrungsmittelversorgung schlecht angepasst. Dies ist der vermutete Grund dafür, dass Pima-Indianer, die sich in einem Wüstenökosystem entwickelten, einige der höchsten Fettleibigkeitsraten entwickelten, wenn sie einem westlichen Lebensstil ausgesetzt waren.
Medizinische und psychiatrische Erkrankungen
Bestimmte körperliche und psychische Erkrankungen und die zu ihrer Behandlung verwendeten pharmazeutischen Substanzen können das Risiko für Fettleibigkeit erhöhen. Zu den medizinischen Erkrankungen, die das Risiko für Fettleibigkeit erhöhen, gehören mehrere seltene genetische Syndrome (oben aufgeführt) sowie einige angeborene oder erworbene Erkrankungen: Hypothyreose, Cushing-Syndrom, Wachstumshormonmangel und die Essstörungen: Binge-Eating-Störung und Night-Eating-Syndrom. Adipositas wird jedoch nicht als psychiatrische Störung angesehen und daher im DSM-IVR nicht als psychiatrische Erkrankung aufgeführt.
Bestimmte Medikamente können Gewichtszunahme oder Veränderungen der Körperzusammensetzung verursachen; Dazu gehören Insulin, Sulfonylharnstoffe, Thiazolidindione, atypische Antipsychotika, Antidepressiva, Steroide, bestimmte Antikonvulsiva (Phenytoin und Valproat), Pizotifen und einige Formen der hormonellen Kontrazeption.
Sozioökonomisch
Obwohl genetische Einflüsse für das Verständnis von Fettleibigkeit wichtig sind, können sie den aktuellen dramatischen Anstieg in bestimmten Ländern oder weltweit nicht erklären. Obwohl angenommen wird, dass ein Kalorienverbrauch, der über den Kalorienverbrauch hinausgeht, auf individueller Basis zu Fettleibigkeit führt, wird die Ursache für die Verschiebungen dieser beiden Faktoren auf gesellschaftlicher Ebene viel diskutiert. Es gibt eine Reihe von Theorien über die Ursache, aber die meisten glauben, dass es eine Kombination verschiedener Faktoren ist.
Die Korrelation zwischen sozialer Klasse und BMI variiert global. Eine Überprüfung im Jahr 1989 ergab, dass Frauen einer hohen sozialen Klasse in Industrieländern seltener fettleibig waren. Es wurden keine signifikanten Unterschiede zwischen Männern verschiedener sozialer Klassen festgestellt. In den Entwicklungsländern hatten Frauen, Männer und Kinder aus hohen sozialen Schichten eine höhere Adipositasrate. Eine Aktualisierung dieser Überprüfung im Jahr 2007 fand die gleichen Beziehungen, aber sie waren schwächer. Der Rückgang der Korrelationsstärke wurde als Folge der Auswirkungen der Globalisierung empfunden.
Es wurden viele Erklärungen für Assoziationen zwischen BMI und sozialer Klasse vorgelegt. Es wird angenommen, dass sich die Reichen in den Industrieländern nahrhaftere Lebensmittel leisten können, einem größeren sozialen Druck ausgesetzt sind, schlank zu bleiben, und mehr Möglichkeiten sowie höhere Erwartungen an die körperliche Fitness haben. In unentwickelten Ländern wird angenommen, dass die Fähigkeit, sich Nahrung zu leisten, ein hoher Energieverbrauch mit körperlicher Arbeit und kulturelle Werte, die eine größere Körpergröße begünstigen, zu den beobachteten Mustern beitragen. Einstellungen zur Körpermasse, die von Menschen im eigenen Leben gehalten werden, können auch eine Rolle bei Fettleibigkeit spielen. Eine Korrelation der BMI-Veränderungen im Laufe der Zeit wurde zwischen Freunden, Geschwistern und Ehepartnern gefunden.
Rauchen hat einen signifikanten Einfluss auf das Gewicht einer Person. Diejenigen, die mit dem Rauchen aufhören, nehmen über zehn Jahre durchschnittlich 4, 4 kg für Männer und 5, 0 kg für Frauen zu. Wechselnde Raten des Rauchens hatten jedoch wenig Einfluss auf die Gesamtraten der Fettleibigkeit.
Darmflora
Hauptartikel: Darmflora
Es wurde gezeigt, dass sich die Darmflora zwischen mageren und adipösen Menschen unterscheidet. Es gibt Hinweise darauf, dass die Darmflora bei übergewichtigen und mageren Personen das metabolische Potenzial beeinflussen kann. Es wird angenommen, dass diese offensichtliche Veränderung des metabolischen Potenzials eine größere Fähigkeit zur Energiegewinnung verleiht, die zu Fettleibigkeit beiträgt. Ob diese Unterschiede die direkte Ursache oder das Ergebnis von Fettleibigkeit sind, muss noch eindeutig festgestellt werden.
Neurobiologische Mechanismen

Auf der linken Seite eine Maus, die Leptin nicht produzieren kann, was zu Fettleibigkeit führt. Rechts eine normale Maus zum Vergleich.
Flier fasst die vielen möglichen pathophysiologischen Mechanismen zusammen, die an der Entwicklung und Aufrechterhaltung von Fettleibigkeit beteiligt sind. Dieses Forschungsgebiet war bis zur Entdeckung von Leptin im Jahr 1994 nahezu unerforscht. Seit dieser Entdeckung wurden viele andere hormonelle Mechanismen aufgeklärt, die an der Regulierung von Appetit und Nahrungsaufnahme, Speichermustern von Fettgewebe und der Entwicklung von Insulinresistenz beteiligt sind. Seit der Entdeckung von Leptin wurden Ghrelin, Orexin, PYY 3-36, Cholecystokinin, Adiponektin sowie viele andere Mediatoren untersucht. Die Adipokine sind Mediatoren, die von Fettgewebe produziert werden; Es wird angenommen, dass ihre Wirkung viele mit Fettleibigkeit verbundene Krankheiten verändert.
Leptin und Ghrelin gelten als komplementär in ihrem Einfluss auf den Appetit, wobei Ghrelin, das vom Magen produziert wird, die kurzfristige Appetitkontrolle moduliert (d. H. zu essen, wenn der Magen leer ist, und zu stoppen, wenn der Magen gestreckt ist). Leptin wird vom Fettgewebe produziert, um die Fettspeicherreserven im Körper zu signalisieren, und vermittelt langfristige Appetitkontrollen (d. H. Mehr zu essen, wenn die Fettspeicher niedrig sind, und weniger, wenn die Fettspeicher hoch sind). Obwohl die Verabreichung von Leptin bei einer kleinen Untergruppe von adipösen Personen mit Leptinmangel wirksam sein kann, wird angenommen, dass die meisten adipösen Personen leptinresistent sind und einen hohen Leptinspiegel aufweisen. Es wird angenommen, dass diese Resistenz zum Teil erklärt, warum die Verabreichung von Leptin bei den meisten adipösen Probanden nicht als wirksam bei der Unterdrückung des Appetits erwiesen hat.
Während Leptin und Ghrelin peripher produziert werden, kontrollieren sie den Appetit durch ihre Wirkung auf das zentrale Nervensystem. Insbesondere wirken sie und andere appetitbezogene Hormone auf den Hypothalamus, eine Region des Gehirns, die für die Regulierung der Nahrungsaufnahme und des Energieverbrauchs von zentraler Bedeutung ist. Es gibt mehrere Schaltkreise innerhalb des Hypothalamus, die zu seiner Rolle bei der Integration des Appetits beitragen, wobei der Melanocortin-Weg am besten verstanden wird. Die Schaltung beginnt mit einem Bereich des Hypothalamus, dem bogenförmigen Kern, der Ausgänge zum lateralen Hypothalamus (LH) und ventromedialen Hypothalamus (VMH), den Ernährungs- bzw.
Der bogenförmige Kern enthält zwei verschiedene Gruppen von Neuronen. Die erste Gruppe coexprimiert Neuropeptid Y (NPY) und Agouti-related Peptide (AgRP) und hat stimulierende Eingänge zum LH und inhibitorische Eingänge zum VMH. Die zweite Gruppe exprimiert Pro-Opiomelanocortin (POMC) und Kokain- und Amphetamin-reguliertes Transkript (CART) und hat stimulierende Eingänge zum VMH und inhibitorische Eingänge zum LH. Folglich stimulieren NPY / AgRP-Neuronen die Fütterung und hemmen die Sättigung, während POMC / CART-Neuronen die Sättigung stimulieren und die Fütterung hemmen. Beide Gruppen von Bogenkernneuronen werden teilweise durch Leptin reguliert. Leptin hemmt die NPY / AgRP-Gruppe und stimuliert gleichzeitig die POMC / CART-Gruppe. Daher führt ein Mangel an Leptinsignalen, entweder über Leptinmangel oder Leptinresistenz, zu Überfütterung und kann für einige genetische und erworbene Formen von Fettleibigkeit verantwortlich sein.
Management
Hauptartikel: Gewichtsverlust #Absichtlicher Gewichtsverlust
Die Hauptbehandlung für Fettleibigkeit besteht aus Diät und körperlicher Bewegung. Diätprogramme können kurzfristig zu Gewichtsverlust führen, aber dieses Gewicht zu halten, kann ein Problem sein. Es erfordert oft, Bewegung und eine kalorienarme Ernährung zu einem festen Bestandteil des Lebensstils einer Person zu machen. In der Allgemeinbevölkerung sind nur 20% bei der langfristigen Aufrechterhaltung des Gewichtsverlusts erfolgreich. In einer strukturierteren Umgebung behielten jedoch 67% der Menschen, die mehr als 10% ihrer Körpermasse verloren hatten, ein Jahr später bei oder nahmen weiter ab. Ein durchschnittlicher Gewichtsverlust von mehr als 3 kg oder 3% der gesamten Körpermasse konnte fünf Jahre lang aufrechterhalten werden. Es gibt erhebliche Vorteile für die Gewichtsabnahme. In einer prospektiven Studie war ein absichtlicher Gewichtsverlust in beliebiger Höhe mit einer Verringerung der Gesamtmortalität um 20% verbunden.
Die effektivste, aber auch riskanteste Behandlung von Fettleibigkeit ist die bariatrische Chirurgie. Aufgrund der Kosten und des Risikos von Komplikationen suchen Forscher inbrünstig nach neuen Adipositas-Behandlungen. Eine besonders vielversprechende Domäne ist die Verwendung von Darmhormonen (d. H. Ghrelin) zur Appetitkontrolle. Darmhormone, Moleküle, die von der Evolution so konzipiert wurden, dass sie peripher verabreicht werden, um Appetitkreisläufe im Zentralnervensystem (ZNS) anzusprechen, können möglicherweise die Nahrungsaufnahme beim Menschen beeinflussen, auch wenn solche Hormone den Hunger im Alltag nicht signifikant regulieren. Bevor solche Behandlungen implementiert werden könnten, müssen jedoch weitere Untersuchungen der physiologischen und pathophysiologischen Rolle von Darmhormonen durchgeführt werden.
Verhaltenstherapie
Dies beinhaltet die Umstellung der Ernährung (durch kleinere Mahlzeiten), der Gewohnheiten (durch Reduzierung bestimmter Arten von Lebensmitteln) und der körperlichen Aktivitäten (durch bewusste Anstrengung, länger zu trainieren) auf neue Verhaltensweisen, die den Gewichtsverlust fördern. Dieses Programm ermöglicht es Menschen, sich mit einer Gruppe von anderen zu verbinden, die versuchen, Gewicht zu verlieren, um sich gegenseitig zu ermutigen und zu helfen. Diese Therapieform hilft, realistische Ziele, Partnerschaft und häufigen Kontakt mit dem Gesundheitsdienstleister bereitzustellen, die Selbstüberwachung von Ernährung und Bewegung zu fördern, um das Bewusstsein für die Aktivitäten zu schärfen und vieles mehr. Langfristige Ergebnisse sind bescheiden und können im Internet oder persönlich durch Beratung durchgeführt werden.
Diät
Hauptartikel: Diät
Diäten zur Förderung der Gewichtsabnahme werden im Allgemeinen in vier Kategorien unterteilt: fettarm, kohlenhydratarm, kalorienarm und sehr kalorienarm. Eine Metaanalyse von sechs randomisierten kontrollierten Studien ergab keinen Unterschied zwischen den Hauptdiätetypen (kalorienarm, kohlenhydratarm und fettarm) mit einem Gewichtsverlust von 2 bis 4 Kilogramm in allen Studien.
Fettarme Diäten
Fettarme Diäten beinhalten die Reduzierung des Fettanteils in der Ernährung. Der Kalorienverbrauch wird reduziert, aber nicht absichtlich. Diäten dieser Art umfassen NCEP Schritt I und II. Eine Meta-Analyse von 16 Studien von 2-12 Monaten Dauer ergab, dass fettarme Diäten zu einem Gewichtsverlust von 3,2 kg über das normale Essen führten.
Kohlenhydratarme Diäten
Kohlenhydratarme Diäten wie Atkins und Protein Power sind relativ fett- und proteinreich. Sie sind in der Presse sehr beliebt, werden aber von der American Heart Association nicht empfohlen. Eine Überprüfung von 94 Studien ergab, dass Gewichtsverlust mit einem erhöhten Sättigungsgefühl und damit einem verringerten Kalorienverbrauch verbunden war. Es wurden keine nachteiligen Auswirkungen einer kohlenhydratarmen Ernährung festgestellt.
Kalorienarme Diäten
Kalorienarme Diäten erzeugen normalerweise ein Energiedefizit von 500-1000 Kalorien pro Tag, was zu einer 0 führen kann.5 kilogramm Gewichtsverlust pro Woche. Dazu gehören unter anderem die DASH-Diät und Weight Watchers. Die National Institutes of Health überprüften 34 randomisierte kontrollierte Studien, um die Wirksamkeit kalorienarmer Diäten zu bestimmen. Sie fanden heraus, dass diese Diät die gesamte Körpermasse über 3-12 Monate um 8% senkte.
Sehr kalorienarme Diäten
Sehr kalorienarme Diäten liefern 200-800 kcal / Tag, während die Proteinaufnahme erhalten bleibt und Kalorien aus Fett und Kohlenhydraten begrenzt werden. Sie setzen den Körper dem Verhungern aus und produzieren einen durchschnittlichen wöchentlichen Gewichtsverlust von 1,5–2,5 Kilogramm. Diese Diäten werden nicht für den allgemeinen Gebrauch empfohlen, da sie mit nachteiligen Nebenwirkungen wie Verlust von Muskelmasse, erhöhtem Gichtrisiko und Elektrolytstörungen verbunden sind. Menschen, die diese Diäten versuchen, müssen engmaschig von einem Arzt überwacht werden, um Komplikationen zu vermeiden.
Übung
Hauptartikel: Körperliche Betätigung
Bei Gebrauch verbrauchen Muskeln Energie, die sowohl aus Fett als auch aus Glykogen gewonnen wird. Aufgrund der Größe der Beinmuskulatur sind Gehen, Laufen und Radfahren das effektivste Trainingsmittel, um Körperfett zu reduzieren. Bewegung beeinflusst das Makronährstoffgleichgewicht. Während des Trainings verlagert sich die Verwendung von Fett als Brennstoff.
Eine Metaanalyse von 43 randomisierten kontrollierten Studien der Cochrane Collaboration ergab, dass Sport allein zu einem begrenzten Gewichtsverlust führte. In Kombination mit einer Diät führte dies jedoch zu einem Gewichtsverlust von 1 Kilogramm über eine Diät allein. Bei stärkerem Training wurde ein Verlust von 1, 5 Kilogramm beobachtet. Obwohl Bewegung, wie sie in der Allgemeinbevölkerung durchgeführt wird, nur bescheidene Auswirkungen hat, wird eine Dosis-Wirkungs-Kurve gefunden, und sehr intensives Training kann zu einem erheblichen Gewichtsverlust führen. Während der 20-wöchigen militärischen Grundausbildung ohne diätetische Einschränkung verloren fettleibige Militärrekruten 12.5 kg.
Eine systematische Überprüfung ergab, dass Personen, die Schrittzähler verwenden, während eines Zeitraums von durchschnittlich 18 Wochen ihre körperliche Aktivität um 27% erhöhten und anschließend ihren BMI um 0, 38 senkten.
Medikamente
Hauptartikel: Anti-Adipositas-Medikament
Die meisten Medikamente sind Magersüchtige; Appetitzügler, die auf einen oder mehrere Neurotransmitter wirken. Sie wirken durch Erhöhung der Sekretion der Neurotransmitter wie Dopamin, Noradrenalin, Serotonin oder durch Hemmung der Wiederaufnahme oder durch eine Kombination dieser Mechanismen. Es gibt zwei häufig verschriebene Medikamente gegen Fettleibigkeit. Eines ist Orlistat, das die Darmfettabsorption durch Hemmung der Pankreaslipase reduziert; Das andere ist Sibutramin, das im Gehirn die Deaktivierung der Neurotransmitter Noradrenalin, Serotonin und Dopamin (sehr ähnlich einigen Antidepressiva) hemmt und somit den Appetit verringert. Rimonabant, ein drittes Medikament, wirkt über eine spezifische Blockade des Endocannabinoidsystems. Es wurde aus dem Wissen entwickelt, dass Cannabisraucher oft extreme Hungerattacken erleben, die Cannabisraucher als ‚die Knabbereien‘ bezeichnen. Es wurde in Europa zur Behandlung von Fettleibigkeit zugelassen, hat aber aufgrund von Sicherheitsbedenken noch keine Zulassung in den USA oder Kanada erhalten. Der Gewichtsverlust mit diesen Medikamenten ist bescheiden; Längerfristig beträgt der durchschnittliche Gewichtsverlust mit Orlistat 2,9 kg, Sibutramin 4,2 kg und Rimonabant 4,7 kg. Orlistat und Rimonabant führen zu einer verringerten Inzidenz von Diabetes, und alle Medikamente haben eine gewisse Wirkung auf den Cholesterinspiegel. Es gibt wenig Daten darüber, wie diese Medikamente die längerfristigen Komplikationen von Fettleibigkeit beeinflussen. Es ist üblich, dass Medikamente zur Gewichtsreduktion ausprobiert werden und wenn sie wenig oder keinen Nutzen daraus ziehen, die Behandlung abzubrechen. Eine Metaanalyse randomisierter kontrollierter Studien der Cochrane Collaboration ergab, dass bei Diabetikern Fluoxetin (Prozac), Orlistat und Sibutramin über 12-57 Wochen einen bescheidenen, aber signifikanten Gewichtsverlust erzielen konnten. Die langfristigen gesundheitlichen Vorteile blieben unklar.
Adipositas kann auch die Wahl der Medikamente zur Behandlung von Diabetes beeinflussen. Metformin kann im Vergleich zu Sulfonylharnstoffen und Insulin zu einem leichten Gewichtsverlust führen. Es wurde gezeigt, dass es das Risiko von Herz-Kreislauf-Erkrankungen bei adipösen Typ-2-Diabetikern reduziert. Die Thiazolidindione hingegen können eine Gewichtszunahme verursachen, verringern jedoch die zentrale Adipositas und können daher bei adipösen Diabetikern eingesetzt werden.
Ephedrin (Ma Huang) ist ein Stimulans, das zur Gewichtsreduktion wirksam ist; Es wird jedoch aufgrund möglicher Nebenwirkungen nicht empfohlen.
Chirurgie
Hauptartikel: bariatrische Chirurgie
Bariatrische Chirurgie („Gewichtsverlust Chirurgie“) ist die Verwendung von chirurgischen Eingriffen bei der Behandlung von Fettleibigkeit. Da jede Operation Komplikationen haben kann, wird eine Operation nur für stark übergewichtige Menschen (BMI > 40) empfohlen, die durch Ernährungsumstellung und pharmakologische Behandlung nicht abgenommen haben. Gewichtsverlust Chirurgie beruht auf verschiedenen Prinzipien; Die häufigsten Ansätze sind die Verringerung des Volumens des Magens, wodurch ein früheres Sättigungsgefühl (z. b. durch verstellbares Magenband und vertikale bandagierte Gastroplastik) und reduzieren Sie die Länge des Darms, mit dem die Nahrung in Kontakt kommt, wodurch die Absorption direkt verringert wird (Magenbypass-Operation). Bandchirurgie ist reversibel, während Darmverkürzungsoperationen nicht sind. Einige Verfahren können laparoskopisch durchgeführt werden. Komplikationen durch Gewichtsverlustoperationen sind häufig.
Eine Operation bei schwerer Adipositas ist mit einem langfristigen Gewichtsverlust und einer verringerten Gesamtmortalität verbunden. Eine Studie ergab einen Gewichtsverlust zwischen 14% und 25% nach 10 Jahren, abhängig von der Art des durchgeführten Eingriffs, und eine Verringerung der Gesamtmortalität um 29% im Vergleich zu Standardmaßnahmen zur Gewichtsabnahme. Eine deutliche Abnahme des Risikos für Diabetes mellitus, Herz-Kreislauf-Erkrankungen und Krebs wurde auch nach bariatrischen Operationen festgestellt. Der Gewichtsverlust ist in den ersten Monaten nach der Operation deutlich und wird langfristig aufrechterhalten. In einer Studie gab es einen unerklärlichen Anstieg der Todesfälle durch Unfälle und Selbstmord, aber dies überwog nicht den Nutzen in Bezug auf die Krankheitsprävention. Wenn die beiden Haupttechniken verglichen werden, führen Magenbypass-Verfahren ein Jahr nach der Operation zu 30% mehr Gewichtsverlust als Banding-Verfahren.
Die Auswirkungen der Fettabsaugung sind jedoch weniger gut bestimmt, wobei einige kleine Studien Vorteile und andere keine zeigen.
Klinische Protokolle
In einer Clinical Practice Guideline des American College of Physicians werden die folgenden fünf Empfehlungen gegeben:
- Menschen mit einem BMI von über 30 sollten in Bezug auf Ernährung, Bewegung und andere relevante Verhaltensinterventionen beraten werden und sich ein realistisches Ziel für die Gewichtsabnahme setzen.
- Wenn diese Ziele nicht erreicht werden, kann eine Pharmakotherapie angeboten werden. Der Patient muss über die Möglichkeit von Nebenwirkungen und die Nichtverfügbarkeit von Langzeitdaten zur Sicherheit und Wirksamkeit informiert werden.
- Die medikamentöse Therapie kann aus Sibutramin, Orlistat, Phentermin, Diethylpropion, Fluoxetin und Bupropion bestehen. Bei schwereren Fällen von Fettleibigkeit können selektiv stärkere Medikamente wie Amphetamin und Methamphetamin eingesetzt werden. Die Evidenz reicht nicht aus, um Sertralin, Topiramat oder Zonisamid zu empfehlen.
- Bei Patienten mit einem BMI über 40, die ihre Gewichtsverlustziele (mit oder ohne Medikamente) nicht erreichen und adipositasbedingte Komplikationen entwickeln, kann eine Überweisung zur bariatrischen Operation angezeigt sein. Der Patient muss sich der möglichen Komplikationen bewusst sein.
- Diejenigen, die eine bariatrische Operation benötigen, sollten an Überweisungszentren mit hohem Volumen überwiesen werden, da die Beweise darauf hindeuten, dass Chirurgen, die diese Verfahren häufig durchführen, weniger Komplikationen haben.
Eine Clinical Practice Guideline der US Preventive Services Task Force (USPSTF) kam zu dem Schluss, dass die Evidenz nicht ausreicht, um eine routinemäßige Verhaltensberatung zur Förderung einer gesunden Ernährung bei nicht ausgewählten Patienten in der Grundversorgung zu empfehlen, sondern dass eine intensive verhaltensbezogene Ernährungsberatung bei Patienten mit Hyperlipidämie und anderen bekannten Risikofaktoren für kardiovaskuläre und ernährungsbedingte chronische Erkrankungen empfohlen wird. Intensive Beratung kann von Hausärzten oder durch Überweisung an andere Spezialisten wie Ernährungswissenschaftler oder Diätassistenten durchgeführt werden.
Epidemiologie
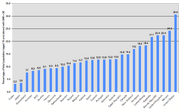
Adipositasraten als Prozentsatz der Gesamtbevölkerung in den OECD-Mitgliedstaaten in den Jahren 1996-2003.
Die Weltgesundheitsorganisation erkannte 1997 offiziell die globale Natur der Adipositas-Epidemie an. Ab 2005 schätzt die WHO, dass mindestens 400 Millionen Erwachsene (9, 8%) fettleibig sind, wobei die Rate bei Frauen höher ist als bei Männern. Die Rate der Fettleibigkeit steigt auch mit dem Alter mindestens bis zu 50 oder 60 Jahre alt. Einst nur als Problem von Ländern mit hohem Einkommen betrachtet, steigen die Fettleibigkeitsraten weltweit. Am dramatischsten waren diese Zuwächse in städtischen Gebieten zu spüren. Die einzige verbleibende Region der Welt, in der Fettleibigkeit nicht üblich ist, ist Afrika südlich der Sahara.
Südpazifik
Viele der Inselstaaten des Südpazifiks haben sehr hohe Adipositasraten. Nauru hat die höchsten Adipositasraten der Welt (80%), gefolgt von Tonga, den Föderierten Staaten von Mikronesien und den Cookinseln. Groß zu sein wurde traditionell mit Gesundheit, Schönheit und Status in Verbindung gebracht, und viele dieser Überzeugungen sind bis heute weit verbreitet.
Australien
Studien aus dem Jahr 2006 ergaben, dass fast 52% der australischen Frauen und bis zu 67% der australischen Männer ab 25 Jahren übergewichtig oder fettleibig sind.
China
Da die boomende Wirtschaft das Durchschnittseinkommen erhöht hat, hat die Bevölkerung Chinas seit den 1980er Jahren einen sitzenderen Lebensstil angenommen und begonnen, kalorienreichere Lebensmittel zu sich zu nehmen.
From 1991 to 2004 the percentage of overweight or obese adults increased from 12.9% to 27.3%.
Indien Hauptartikel: Fettleibigkeit in Indien
In Indien wurden Urbanisierung und Modernisierung mit Fettleibigkeit in Verbindung gebracht. Ab 1999 wurden in Nordindien 11% der städtischen Frauen im Gegensatz zu 3 als fettleibig befunden.7% der Landfrauen. Nun, Frauen der hohen sozioökonomischen Klasse hatten eine Adipositasrate von 10,4% im Gegensatz zu 0,9% bei Frauen der niedrigen sozioökonomischen Klasse. Da die Menschen in städtische Zentren ziehen und der Wohlstand zunimmt, wächst die Besorgnis über eine Adipositas-Epidemie in Indien.
Europäische Union
Zwischen den 1970er und 2000er Jahren ist die Adipositasrate in den meisten europäischen Ländern gestiegen. In den 1990er und 2000er Jahren meldeten die 27 EU-Länder Adipositasraten von 10-27% bei Männern und von 10-38% bei Frauen.
Vereinigtes Königreich
In Großbritannien hat sich die Adipositasrate in den letzten 25 Jahren etwa vervierfacht und liegt derzeit bei 22%.
Mexiko Hauptartikel: Adipositas in Mexiko
Mexiko hat mit 24,2% der Bevölkerung die zweithöchste Adipositasrate in der entwickelten Welt.
Vereinigte Staaten Hauptartikel: Fettleibigkeit in den Vereinigten Staaten
Die Vereinigten Staaten haben die höchsten Fettleibigkeitsraten in der entwickelten Welt. Von 1980 bis 2002 haben sich die Fettleibigkeitsraten verdoppelt und erreichen die derzeitige Rate von 32% der erwachsenen Bevölkerung. Die Adipositasraten variieren je nach ethnischer Zugehörigkeit und Geschlecht. In den USA sind 28% der Männer und 34% der Frauen fettleibig, wobei die Raten bei afroamerikanischen Frauen auf bis zu 50% steigen. Die Prävalenz der Adipositas der Klasse III (BMI ≥40) ist von 0,78 Prozent im Jahr 1990 auf 2,2 Prozent im Jahr 2000 am dramatischsten gestiegen.
Kanada
Die Zahl der übergewichtigen Kanadier ist in den letzten Jahren dramatisch gestiegen. Im Jahr 2004 fanden direkte Messungen von Größe und Gewicht heraus, dass 23,1% der Kanadier, die älter als 18 Jahre waren, einen BMI von mehr als 30 hatten. Bei der Aufschlüsselung nach Adipositasgraden waren 15,2% Klasse I (BMI 30-34,9), 5,1% Klasse II (BMI 35-39,9) und 2.7%, Klasse III (BMI > 40). Dies steht im Gegensatz zu selbstberichteten Daten im Vorjahr von 15,2% und 1978/1979 von 13,8%. Die größten Zuwächse gab es bei den schwereren Adipositasgraden; Die Adipositas der Klasse III stieg von 0,9% auf 2,7% von 1978/1979 bis 2004. Adipositas in Kanada variiert je nach ethnischer Zugehörigkeit; Menschen mit Aborigines haben eine signifikant höhere Adipositasrate (37,6%) als der nationale Durchschnitt.
Öffentliche Gesundheit
Die Weltgesundheitsorganisation ( WHO) prognostiziert, dass Übergewicht und Adipositas bald traditionellere Probleme der öffentlichen Gesundheit wie Unterernährung und Infektionskrankheiten als wichtigste Ursache für schlechte Gesundheit ersetzen könnten.Fettleibigkeit ist aufgrund ihrer Prävalenz, Kosten und gesundheitlichen Auswirkungen ein Problem der öffentlichen Gesundheit und der Politik.Die Bemühungen im Bereich der öffentlichen Gesundheit zielen darauf ab, die Umweltfaktoren zu verstehen und zu korrigieren, die für die zunehmende Prävalenz von Fettleibigkeit in der Bevölkerung verantwortlich sind. Lösungen betrachten die Änderung der Faktoren, die einen übermäßigen Kalorienverbrauch verursachen und die körperliche Aktivität hemmen. Zu den Bemühungen gehören staatlich erstattete Essensprogramme in Schulen, die Begrenzung des direkten Junk-Food-Marketings für Kinder und die Verringerung des Zugangs zu gesüßten Getränken in Schulen. Beim Bau städtischer Umgebungen wurden Anstrengungen unternommen, um den Zugang zu Parks zu verbessern und Fußgängerwege zu entwickeln.
Viele Länder und Gruppen haben Berichte über Fettleibigkeit veröffentlicht. 1998 wurden die ersten US-Bundesrichtlinien mit dem Titel „Clinical Guidelines on the Identification, Evaluation, and Treatment of Overweight and Obesity in Adults: The Evidence Report“ veröffentlicht. Im Jahr 2006 veröffentlichte das Canadian Obesity Network die „Canadian Clinical Practice Guidelines (CPG) on the Management and Prevention of Obesity in Adults and Children“. Dies ist eine umfassende evidenzbasierte Richtlinie zur Behandlung und Prävention von Übergewicht und Adipositas bei Erwachsenen und Kindern. Im Jahr 2004 veröffentlichten das britische Royal College of Physicians, die Fakultät für öffentliche Gesundheit und das Royal College of Pediatrics and Child Health den Bericht „Storing up Problems“, in dem das wachsende Problem der Fettleibigkeit in Großbritannien hervorgehoben wurde. Im selben Jahr veröffentlichte das House of Commons Health Select Committee seine „umfassendste Untersuchung, die jemals durchgeführt wurde“ über die Auswirkungen von Fettleibigkeit auf Gesundheit und Gesellschaft in Großbritannien und mögliche Ansätze für das Problem. Im Jahr 2006 veröffentlichte das National Institute for Health and Clinical Excellence (NICE) eine Richtlinie zur Diagnose und Behandlung von Fettleibigkeit sowie zu politischen Implikationen für Nicht-Gesundheitsorganisationen wie Gemeinderäte. Ein Bericht von Sir Derek Wanless für den King’s Fund aus dem Jahr 2007 warnte davor, dass Fettleibigkeit den nationalen Gesundheitsdienst finanziell lähmen könne, wenn keine weiteren Maßnahmen ergriffen würden.
Geschichte und Kultur
Etymologie
Adipositas ist die nominelle Form von Adipositas, die vom lateinischen obēsus kommt, was „dick, fett oder prall“ bedeutet. „īsus ist das Partizip perfekt von edere (essen), wobei ob hinzugefügt wird. Im klassischen Latein wird dieses Verb nur in partizipativer Form gesehen. Seine erste bezeugte Verwendung in englischer Sprache war 1651 in Noah Biggs’s Matæotechnia Medicinæ Praxeos.
Historische Tendenzen

Fettleibigkeit war ein Statussymbol in der Renaissancekultur: „Der toskanische General“ Alessandro del Borro, 1645.
Fettleibigkeit ist spätestens seit Hippokrates als medizinische Störung anerkannt, als er feststellte, dass „Korpulenz nicht nur eine Krankheit selbst ist, sondern der Vorbote anderer“. Es war dem indischen Chirurgen Sushruta (6. Jahrhundert v. Chr.) bekannt, der Fettleibigkeit mit Diabetes und Herzerkrankungen in Verbindung brachte. Er empfahl körperliche Arbeit, um es und seine Nebenwirkungen zu heilen.Den größten Teil der Menschheitsgeschichte kämpfte die Menschheit mit Nahrungsmittelknappheit. Mit dem Beginn der industriellen Revolution wurde erkannt, dass die militärische und wirtschaftliche Macht der Nationen sowohl von der Körpergröße als auch von der Stärke ihrer Soldaten und Arbeiter abhängig war. Die Erhöhung des durchschnittlichen Body-Mass-Index vom Untergewicht auf den Normalbereich spielte eine bedeutende Rolle bei der Entwicklung der Industriegesellschaften. Größe und Gewicht nahmen daher im Laufe des 19.Jahrhunderts in der entwickelten Welt zu. Während des 20.Jahrhunderts, als Populationen ihr genetisches Potenzial für die Körpergröße erreichten, begann das Gewicht viel stärker zuzunehmen als die Körpergröße, was zu Fettleibigkeit führte. In den 1950er Jahren sank der zunehmende Wohlstand in den Industrieländern die Kindersterblichkeit, aber als das Körpergewicht zunahm, wurden Herz- und Nierenerkrankungen häufiger.In dieser Zeit erkannten die Versicherungsunternehmen den Zusammenhang zwischen Gewicht und Lebenserwartung und erhöhten die Prämien für Übergewichtige.
Viele Kulturen im Laufe der Geschichte haben Fettleibigkeit als Fehler angesehen. Der Obesus oder fette Charakter in der griechischen Komödie war ein Vielfraß und eine Figur des Spottes. Während der christlichen Zeit wurde Essen als Tor zu den Sünden der Faulheit und Lust angesehen. In der modernen westlichen Kultur wird Übergewicht oft als unattraktiv angesehen, und Fettleibigkeit wird häufig mit verschiedenen negativen Stereotypen in Verbindung gebracht. Alle Altersgruppen können sozialer Stigmatisierung ausgesetzt sein und können von Mobbern angegriffen oder von Gleichaltrigen gemieden werden. In der westlichen Kultur wird Adipositas erneut als Zeichen eines niedrigen sozioökonomischen Status angesehen. Übergewichtige Menschen werden seltener für einen Job eingestellt und seltener befördert. Übergewichtige Menschen werden auch weniger bezahlt als ihre nicht übergewichtigen Kollegen für einen gleichwertigen Job. Übergewichtige Frauen machen im Durchschnitt 6% weniger und fettleibige Männer 3% weniger. Das Gewicht, das allgemein als Ideal angesehen wird, ist seit den 1920er Jahren niedriger geworden. Die durchschnittliche Größe der Gewinner des Miss America-Festzugs stieg von 1922 bis 1999 um 2%, während ihr Durchschnittsgewicht um 12% abnahm.
In vielen Teilen Afrikas wird Adipositas immer noch als Zeichen von Wohlstand und Wohlbefinden angesehen. Dies ist besonders häufig geworden, seit die HIV-Epidemie begann.
Medikamente zur Gewichtsreduktion
Die ersten beschriebenen Versuche zur Gewichtsreduktion sind die von Soranus von Ephesus, einem griechischen Arzt, im zweiten Jahrhundert nach Christus. Er verschrieb Elixiere von Abführmitteln und Abführmitteln sowie Wärme, Massage und Bewegung. Dies blieb die Hauptstütze der Behandlung für weit über tausend Jahre. Erst in den 1920er und 1930er Jahren tauchten neue Behandlungen auf. Aufgrund seiner Wirksamkeit bei Hypothyreose wurde das Schilddrüsenhormon zu einer beliebten Behandlung von Fettleibigkeit bei ansonsten gesunden Menschen. Es hatte eine bescheidene Wirkung, erzeugte aber die Symptome einer Hyperthyreose als Nebenwirkung, wie Herzklopfen und Schlafstörungen. Dinitrophenol (DNP) wurde 1933 eingeführt; dies funktionierte, indem der biologische Prozess der oxidativen Phosphorylierung in Mitochondrien abgekoppelt wurde, wodurch Wärme anstelle von ATP erzeugt wurde. Die wichtigste Nebenwirkung war ein dramatischer Anstieg der Körpertemperatur, der häufig zum Tod führte. Ende der 1930er Jahre war DNP außer Gebrauch geraten.
Amphetamine (vermarktet als Benzedrin) wurden in den späten 1930er Jahren zur Gewichtsreduktion populär. Sie wirkten hauptsächlich durch Unterdrückung des Appetits und hatten andere vorteilhafte Wirkungen wie erhöhte Wachsamkeit. Der Konsum von Amphetaminen nahm in den folgenden Jahrzehnten zu und gipfelte in der „Regenbogenpille“. Dies war eine Kombination aus mehreren Pillen, die alle gedacht, um mit Gewichtsverlust zu helfen, den ganzen Tag eingenommen. Typische Therapien enthalten Stimulanzien, wie Amphetamine und Schilddrüsenhormon, Diuretika, Digitalis, Abführmittel, und oft ein Barbiturat, um die Nebenwirkungen der Stimulanzien zu unterdrücken. In den Jahren 1967/1968 löste eine Reihe von Todesfällen aufgrund von Diätpillen eine Senatsuntersuchung und die schrittweise Einführung größerer Marktbeschränkungen aus. Dies gipfelte im Jahr 1979 mit der FDA Verbot die Verwendung von Amphetaminen, dann die effektivste der Diät-Medikamente, in Diät-Pillen.
In der Zwischenzeit war Phentermin 1959 von der FDA und Fenfluramin 1973 zugelassen worden. Die beiden waren nicht beliebter als andere Medikamente, bis 1992 ein Forscher berichtete, dass die beiden einen Gewichtsverlust von 10% verursachten, der über zwei Jahre anhielt. Fen-Phen wurde geboren und wurde schnell zum am häufigsten verschriebenen Diätmedikament. Dexfenfluramin (Redux) wurde Mitte der 1990er Jahre als Alternative zu Fenfluramin mit weniger Nebenwirkungen entwickelt und erhielt 1996 die behördliche Zulassung. Dies fiel jedoch mit zunehmenden Beweisen zusammen, dass die Kombination bei bis zu 30% derjenigen, die sie eingenommen hatten, Herzklappenerkrankungen verursachen konnte, was im September 1997 zum Rückzug von Fen-Phen und Dexfenfluramin vom Markt führte.
Ephedra wurde aus dem US-Markt im Jahr 2004 über Bedenken, dass es erhöht den Blutdruck und könnte zu Schlaganfällen und Tod führen entfernt.
Nichtmedizinische Wirkungen
Zusätzlich zu den gesundheitlichen Auswirkungen führt Fettleibigkeit zu vielen Problemen, darunter soziale Stigmatisierung, Nachteile bei der Beschäftigung und erhöhte Geschäftskosten. Diese Auswirkungen sind auf allen Ebenen der Gesellschaft zu spüren, von Einzelpersonen über Unternehmen bis hin zu Regierungen.
Fettleibigkeit und ihre gesundheitlichen Auswirkungen verursachen erhebliche wirtschaftliche Kosten. 1998 betrugen in den USA die medizinischen Kosten, die auf Fettleibigkeit zurückzuführen sind, 78,5 Milliarden US-Dollar oder 9,1% aller medizinischen Ausgaben. Es wurde festgestellt, dass Adipositas-Präventionsprogramme die Kosten für die Behandlung von Adipositas-Erkrankungen senken. Diese Kürzungen werden jedoch durch die medizinischen Kosten ausgeglichen, die während der zusätzlichen Lebensjahre anfallen. Die Autoren kommen daher zu dem Schluss, dass die Verringerung der Fettleibigkeit die Gesundheit der Öffentlichkeit verbessern kann, aber es ist unwahrscheinlich, dass sie die allgemeinen Gesundheitsausgaben senkt.
Übergewichtige Arbeitnehmer haben höhere Fehlzeiten von der Arbeit und nehmen mehr Invaliditätsurlaub, was die Kosten für die Arbeitgeber erhöht und die Produktivität verringert. Eine Studie, in der Mitarbeiter der Duke University untersucht wurden, ergab, dass Personen mit einem BMI über 40 doppelt so viele Arbeitnehmerentschädigungsansprüche geltend machten wie Personen mit einem BMI von 18,5 bis 24,9. Sie hatten auch mehr als 12 mal so viele verlorene Arbeitstage. Die häufigsten Verletzungen in dieser Gruppe waren auf Stürze und Heben zurückzuführen, wodurch die unteren Extremitäten, Handgelenke oder Hände und der Rücken betroffen waren. Der US-Bundesstaat Alabama Employees ‚Insurance Board genehmigte einen umstrittenen Plan, übergewichtige Arbeitnehmer mit 25 US-Dollar pro Monat zu belasten, wenn sie keine Maßnahmen ergreifen, um ihr Gewicht zu reduzieren und ihre Gesundheit zu verbessern. Diese Maßnahmen sollen im Januar beginnen. 2010 und gelten für Personen mit einem BMI von mehr als 35 kg / m2, die nach einem Jahr keine gesundheitlichen Verbesserungen vornehmen.
Bestimmte Branchen, wie die Luftfahrtindustrie und die Lebensmittelindustrie, haben besondere Bedenken. Aufgrund der steigenden Adipositasraten sind Fluggesellschaften mit höheren Treibstoffkosten und dem Druck konfrontiert, die Sitzbreite zu erhöhen. Im Jahr 2000 kostete das zusätzliche Gewicht übergewichtiger Passagiere die Fluggesellschaften 275 Millionen US-Dollar. Die Kosten für Restaurants werden durch Rechtsstreitigkeiten erhöht, in denen ihnen vorgeworfen wird, Fettleibigkeit zu verursachen. Im Jahr 2005 diskutierte der US-Kongress ein Gesetz zur Verhinderung zivilrechtlicher Klagen gegen die Lebensmittelindustrie in Bezug auf Fettleibigkeit; Es wurde jedoch kein Gesetz.
Die Künste
Die ersten skulpturalen Darstellungen des menschlichen Körpers vor 20.000–35.000 Jahren zeigen fettleibige Frauen. Einige führen die Venusfiguren auf die Tendenz zurück, Merkmale hervorzuheben, die Fruchtbarkeit darstellen, während andere der Meinung sind, dass dies tatsächliche Darstellungen der damaligen Menschen sein könnten. Korpulenz fehlt jedoch sowohl in der griechischen als auch in der römischen Kunst, was wahrscheinlich zu ihren Idealen der Mäßigung passt. Dies setzte sich durch einen Großteil der christlichen europäischen Geschichte fort, wobei nur diejenigen mit niedrigem sozioökonomischem Status als fettleibig dargestellt wurden. Während der Renaissance begannen einige der Oberschicht, ihre Größe zur Schau zu stellen. Dies ist in Porträts von Heinrich dem VIII. und Alessandro del Borro zu sehen. Rubens (1577-1640) stellte in seinen Bildern regelmäßig vollmundige Frauen dar, woraus sich der Begriff Rubeneske ableitet. Diese Frauen behielten jedoch immer noch die „Sanduhr“ -Form mit ihrer Beziehung zur Fruchtbarkeit bei. Im Laufe des 19.Jahrhunderts änderten sich die Ansichten über Fettleibigkeit in der westlichen Welt. Nachdem Fettleibigkeit jahrhundertelang ein Synonym für Wohlstand und sozialen Status war, wurde Schlankheit als wünschenswerter Standard angesehen.
Fettakzeptanz und die Kontroverse um Fettleibigkeit
Hauptartikel: Fat Acceptance movement
Die Hauptanstrengung der Fat Acceptance Movement besteht darin, die Diskriminierung übergewichtiger Menschen zu verringern. Einige in der Bewegung versuchen jedoch auch, die etablierte Beziehung zwischen Fettleibigkeit und negativen Gesundheitsergebnissen in Frage zu stellen. Die National Association to Advance Fat Acceptance (NAAFA) wurde 1969 gegründet und bezeichnet sich selbst als Bürgerrechtsorganisation, die sich der Beendigung von Größendiskriminierung verschrieben hat. Mehrere Bücher wie The Diet Myth von Paul Campos argumentieren, dass die Gesundheitsrisiken von Fettleibigkeit eine Verschwörung sind und das eigentliche Problem das soziale Stigma ist, mit dem Übergewichtige konfrontiert sind. In ähnlicher Weise argumentiert die Adipositas-Epidemie von Michael Gard, dass Fettleibigkeit ein moralisches und ideologisches Konstrukt ist. Andere Gruppen versuchen auch, die Verbindung von Fettleibigkeit mit schlechter Gesundheit in Frage zu stellen. Das Center for Consumer Freedom, eine Organisation, die teilweise von der Restaurant- und Lebensmittelindustrie unterstützt wird, hat Anzeigen geschaltet, in denen es heißt, Fettleibigkeit sei keine Epidemie, sondern ein „Hype“.
Manche Menschen fühlen sich besonders von Übergewichtigen angezogen. Mollige Kultur und fette Bewunderer sind zu anerkannten Subkulturen geworden.
- 1.0 1.1 1.2 1.3 1.4 1.5 Weltgesundheitsorganisation (2000). Technischer Bericht Serie 894: Fettleibigkeit: Prävention und Bewältigung der globalen Epidemie. (PDF), Genf: Weltgesundheitsorganisation.
- 2.0 2.1 2.2 2.3 2.4 2.5 2.6 2.7 Nationales Herz-, Lungen- und Blutinstitut. Klinische Leitlinien zur Identifizierung, Bewertung und Behandlung von Übergewicht und Adipositas bei Erwachsenen (PDF), International Medical Publishing, Inc.
- 3.00 3.01 3.02 3.03 3.04 3.05 3.06 3.07 3.08 3.09 3.10 3.11 3.12 3.13 3.14 3.15 3.16 3.17 3.18 3.19 3.20 3.21 3.22 3.23 3.24 3.25 3.26 3.27 3.28 Haslam DW, James WP (2005). Adipositas. Lanzette 366 (9492): 1197-209.
- 4.0 4.1 4.2 4.3 4.4 Vorlage:NICE
- 5.0 5.1 5.2 5.3 5.4 5.5 Wexler Barbara, Gale Thomas. Gewicht bei Amerikanern: Fettleibigkeit, Essstörungen und andere Gesundheitsrisiken. 2007
- 6.0 6.1 6.2 6.3 6.4 In: Woodhouse R (2008). Fettleibigkeit in der Kunst: Ein kurzer Überblick. Vorne Horm Res 36: 271-86.
- Sweeting HN (2007). Messung und Definitionen von Fettleibigkeit im Kindes- und Jugendalter: Ein Feldführer für Uneingeweihte. 6: 32, Nw.
- Mei Z, Grummer-Strawn LM, Pietrobelli A, Goulding A, Goran MI, Dietz WH (2002). Validität des Body-Mass-Index im Vergleich zu anderen Körperzusammensetzungs-Screening-Indizes zur Beurteilung der Körperfettheit bei Kindern und Jugendlichen. Am J Clin Nutr 75: 978-85.
- Quetelet LAJ (1871). Antropométrie ou Mesure des Différences Facultés de l’Homme, Brüssel: Musquardt.
- NICE gibt Leitlinien zur Operation bei krankhafter Fettleibigkeit heraus. Nationales Institut für Gesundheit und klinische Exzellenz. URL aufgerufen am 08.03.2007.
- (2006). Bariatrische Chirurgie. USC Zentrum für Darm- und Beckenbodenerkrankungen. Universität von Südkalifornien. URL aufgerufen am 08.03.2007.
- Gabriel I Uwaifo. Adipositas. URL aufgerufen am 29.09.2008.
- 13.0 13.1 Evidenzsynthesen der US Preventive Services Task Force (2000). HSTAT: Leitfaden für klinische Präventionsdienste, 3. Auflage: Empfehlungen und systematische Evidenzüberprüfungen, Leitfaden für Präventionsdienste in der Gemeinde.
- 14,0 14,1 14,2 Yusuf S, Hawken S, Ounpuu S, Dans T, Avezum A, Lanas F, McQueen M, Budaj A, Pais P, Varigos J, Lisheng L, Forscher der INTERHEART-Studie. (2004). Wirkung potenziell modifizierbarer Risikofaktoren im Zusammenhang mit Myokardinfarkt in 52 Ländern (die INTERHEART-Studie): Fall-Kontroll-Studie. Lanzette 364: 937-52.
- Janssen I, Katzmarzyk PT, Ross R (2004). Der Taillenumfang und nicht der Body-Mass-Index erklären das mit Fettleibigkeit verbundene Gesundheitsrisiko. Uhr. J. Clin. Nutr. 79 (3): 379–84.
- Larsson B, Bengtsson C, Björntorp P et al. (Februar 1992). Ist die abdominale Körperfettverteilung eine wichtige Erklärung für den Geschlechtsunterschied in der Inzidenz von Myokardinfarkt? Das Studium der 1913 geborenen Männer und das Studium der Frauen, Göteborg, Schweden. Am J Epidemiol 135 (3): 266-73.
- 17.0 17.1 Schwarz, Steven. Adipositas. emedizin. URL abgerufen am 30.09.2008.
- 18.00 18.01 18.02 18.03 18.04 18.05 18.06 18.07 18.08 18.09 18.10 Peter G. Kopelman, Ian D. Caterson, Michael J. Stock, William H. Dietz (2005). Klinische Adipositas bei Erwachsenen und Kindern: Bei Erwachsenen und Kindern, 493, Blackwell Publishing.
- Gesundes Gewicht: Beurteilung Ihres Gewichts: BMI: Über BMI für Kinder und Jugendliche.
- Ogden CL, Flegal KM, Carroll MD, Johnson CL (Oktober 2002). Prävalenz und Trends bei Übergewicht bei US-Kindern und Jugendlichen, 1999-2000. JAMA: das Journal der American Medical Association 288 (14): 1728-32.
- EU-Plattform für Ernährung, körperliche Aktivität und Gesundheit. (PDF) Internationale Adipositas-Task Force.
- Barness LA, Opitz JM, Gilbert-Barness E (Dezember 2007). Adipositas: genetische, molekulare und Umweltaspekte. Uhr. Dr. Med. Genet. A 143A (24): 3016-34.
- Mokdad AH, Marks JS, Stroup DF, Gerberding JL (März 2004). Tatsächliche Todesursachen in den Vereinigten Staaten, 2000. JAMA 291 (10): 1238-45.
- Allison DB, Fontaine KR, Manson JE, Stevens J, VanItallie TB (Oktober 1999). Jährliche Todesfälle aufgrund von Fettleibigkeit in den Vereinigten Staaten. JAMA 282 (16): 1530-8.
- Calle EE, Thun MJ, Petrelli JM, Rodriguez C, Heide CW (Oktober 1999). Body-Mass-Index und Mortalität in einer prospektiven Kohorte von US-Erwachsenen. In: N. Engl. Dr. Med. 341 (15): 1097–105.
- 26,0 26,1 Pischon T, Boeing H, Hoffmann K, et al (November 2008). Allgemeine und abdominale Adipositas und Todesrisiko in Europa. In: N. Engl. J. Med. 359 (20): 2105–20.
- Manson JE, Willett WC, Stampfer MJ, et al. (1995). Körpergewicht und Mortalität bei Frauen. In: N. Engl. Dr. Med. 333 (11): 677–85.
- Allison DB, Fontaine KR, Manson JE, Stevens J, VanItallie TB (Oktober 1999). Jährliche Todesfälle aufgrund von Fettleibigkeit in den Vereinigten Staaten. JAMA 282 (16): 1530-8.
- Peeters A, Barendregt JJ, Willekens F, Mackenbach JP, Al Mamun A, Bonneux L (Januar 2003). Adipositas im Erwachsenenalter und ihre Folgen für die Lebenserwartung: Eine Lebenszyklusanalyse. Ann. Praktikant. Med. 138 (1): 24–32.
- 30.0 30.1 Bray GA (2004). Medizinische Folgen von Fettleibigkeit. J. Clin. Endocrinol. In: Metab. 89 (6): 2583–9.
- Grundy SM (2004). Fettleibigkeit, metabolisches Syndrom und Herz-Kreislauf-Erkrankungen. J. Clin. Endocrinol. In: Metab. 89 (6): 2595–600.
- Darvall KA, Sam RC, Silverman SH, Bradbury AW, Adam DJ (Februar 2007). Fettleibigkeit und Thrombose. Eur J Vasc Endovasc Surg 33 (2): 223-33.
- 33,0 33,1 33,2 Poulain M, Doucet M, Major GC, et al. (April 2006). Die Wirkung von Fettleibigkeit auf chronische Atemwegserkrankungen: Pathophysiologie und therapeutische Strategien. CMAJ 174 (9): 1293-9.
- Choi HK, Atkinson K, Karlson EW, Curhan G (April 2005). Fettleibigkeit, Gewichtsveränderung, Bluthochdruck, Diuretika und Gichtrisiko bei Männern: die Follow-up-Studie für Angehörige der Gesundheitsberufe. Bogen. Praktikant. Med. 165 (7): 742–8.
- 35.0 35.1 35.2 35.3 35.4 35.5 Kolata,Gina (2007). Rethinking thin: Die neue Wissenschaft der Gewichtsabnahme – und die Mythen und Realitäten der Diät, Picador.
- Beydoun MA, Beydoun HA, Wang Y (Mai 2008). Adipositas und zentrale Adipositas als Risikofaktoren für Vorfallsdemenz und ihre Subtypen: Eine systematische Überprüfung und Metaanalyse. 9 (3): 204-18.
- Straße EE, Rodriguez C, Walker-Thurmond K, Thun MJ (April 2003). Übergewicht, Adipositas und Mortalität durch Krebs in einer prospektiv untersuchten Kohorte von US-Erwachsenen. In: N. Engl. Dr. Med. 348 (17): 1625–38.
- Esposito K., Giugliano F., Di Palo C., Giugliano G., Marfella R., D’Andrea F., D’Armiento M., Giugliano D. (2004). Auswirkungen von Änderungen des Lebensstils auf die erektile Dysfunktion bei übergewichtigen Männern: Eine randomisierte kontrollierte Studie. JAMA 291 (24): 2978-84.
- Ejerblad E, Fored CM, Lindblad P, Fryzek J, McLaughlin JK, Nyrén O (2006). Fettleibigkeit und Risiko für chronisches Nierenversagen. J. Am. Soc. Nephrol. 17 (6): 1695–702.
- Makhsida N, Shah J, Yan G, Fisch H, Shabsigh R (September 2005). Hypogonadismus und metabolisches Syndrom: Implikationen für die Testosterontherapie. In: J. Urol. 174 (3): 827–34.
- 41,0 41,1 Schmidt DS, Salahudeen AK (2007). Adipositas-Überlebensparadoxon – immer noch eine Kontroverse?. Semin Zifferblatt 20 (6): 486-92.
- Habbu A, Lakkis NM, Dokainish H (Oktober 2006). Das Adipositas-Paradoxon: Fakt oder Fiktion?. Uhr. In: J. Cardiol. 98 (7): 944–8.
- Romero-Corral A, Montori VM, Somers VK, et al. (2006). Assoziation des Körpergewichts mit der Gesamtmortalität und mit kardiovaskulären Ereignissen bei koronarer Herzkrankheit: Eine systematische Überprüfung der Kohortenstudien. Lanzette 368 (9536): 666-78.
- Oreopoulos A, Padwal R, Kalantar-Zadeh K, Fonarow GC, Norris CM, McAlister FA (Juli 2008). Body-Mass-Index und Mortalität bei Herzinsuffizienz: Eine Metaanalyse. Uhr. Herz J. 156 (1): 13-22.
- Oreopoulos A, Padwal R, Norris CM, Mullen JC, Pretorius V, Kalantar-Zadeh K (Februar 2008). Wirkung von Fettleibigkeit auf die Kurz- und Langzeitmortalität postkoronare Revaskularisation: Eine Metaanalyse. Fettleibigkeit (Silver Spring) 16 (2): 442-50.
- Diercks DB, Roe MT, Mulgund J et al. (Juli 2006). Das Adipositas-Paradoxon bei akuten Koronarsyndromen ohne ST-Segment-Hebung: Ergebnisse der Can Rapid Risk Stratification von Patienten mit instabiler Angina pectoris Unterdrücken unerwünschte Ergebnisse durch frühzeitige Umsetzung der Richtlinien des American College of Cardiology / American Heart Association Qualitätsverbesserungsinitiative. Am Herzen J 152 (1): 140-8.
- Sara Bleich, David Cutler, Christopher Murray, Alyce Adams (März 2007). Working Paper 12954: Warum ist die entwickelte Welt fettleibig?, Nationales Büro für Wirtschaftsforschung.
- 48.0 48.1 48.2 48.3 48.4 48.5 Pool, Robert (2001). Fett: Bekämpfung der Adipositas-Epidemie, Oxford, UK: Oxford University Press.
- Nestle M, Jacobson MF (2000). Die Adipositas-Epidemie stoppen: Ein Ansatz der öffentlichen Gesundheitspolitik. Öffentliche Gesundheit Rep 115 (1): 12-24.
- 50.0 50.1 James WP (März 2008). Die grundlegenden Treiber der Adipositas-Epidemie. 9 Suppl 1: 6-13.
- Keith SW, Redden DT, Katzmarzyk PT, et al. (2006). Mutmaßliche Mitwirkende an der säkularen Zunahme der Fettleibigkeit: Erkundung der weniger befahrenen Straßen. Int J Obes (Lond) 30 (11): 1585-94.
- Nationale Kontrolle für Gesundheitsstatistik. Ernährung für alle. Zentren für die Kontrolle und Prävention von Krankheiten. URL aufgerufen am 09.07.2008.
- Flegal KM, Carroll MD, Ogden CL, Johnson CL (Oktober 2002). Prävalenz und Trends bei Fettleibigkeit bei Erwachsenen in den USA, 1999-2000. JAMA 288: 1723-1727.
- Wright JD, Kennedy-Stephenson J, Wang CY, McDowell MA, Johnson CL (Februar 2004). Trends in der Aufnahme von Energie und Makronährstoffen —Vereinigte Staaten, 1971-2000. MMWR Morbide Wkly Rep 53 (4): 80-2.
- 55.0 55.1 55.2 55.3 55.4 55.5 In: Caballero B (2007). Die globale Epidemie der Fettleibigkeit: Ein Überblick. Epidemiol Offb 29,1-5.
- Lin BH, Guthrie J und Frazao E (1999). „Nährstoffbeitrag von Lebensmitteln weg von zu Hause“ Frazão E Agriculture Information Bulletin No. 750: Amerikas Essgewohnheiten: Veränderungen und Folgen, 213-239, Washington, DC: US-Landwirtschaftsministerium, Wirtschaftsforschungsdienst.
- Brian Wansink und Mike Huckabee (2005), „De-Marketing Adipositas,“ California Management Review, 47: 4 (Sommer), 6-18.
- includeonly>Pollan, Michael. „Sie sind, was Sie wachsen“, New York Times, 22. April 2007. Abgerufen am 30.07.2007.
- 59,0 59,1 Tjepkema M (06.07.2005). „Gemessene Adipositas-Adipositas bei Erwachsenen in Kanada: Gemessene Größe und Gewicht“ Ernährung: Ergebnisse der Canadian Community Health Survey, Ottawa, Ontario: Statistics Canada.
- Levine JA, Lanningham-Foster LM, McCrady SK, Krizan AC, Olson LR, Kane PH, Jensen MD, Clark MM (2005). Interindividuelle Variation der Haltungszuordnung: Mögliche Rolle bei der Fettleibigkeit beim Menschen. Wissenschaft 307 (5709): 584-6.
- Lopez R (2004). Zersiedelung und Risiko für Übergewicht oder Adipositas. Am J Öffentliche Gesundheit 94 (9): 1574-9.
- Gortmaker SL, Muss EIN, Sobol AM, Peterson K, Colditz GA, Dietz WH (April 1996). Fernsehen als Ursache für zunehmende Fettleibigkeit bei Kindern in den Vereinigten Staaten, 1986-1990. Arch Pediatr Adolesc Med 150 (4): 356-62.
- Vioque J, Torres A, Quiles J (Dezember 2000). Zeit vor dem Fernseher, Schlafdauer und Fettleibigkeit bei Erwachsenen in Valencia, Spanien. Int. In: J. Obes. In: Relat. In: Metab. Unordnung. 24 (12): 1683–8.
- Tucker LA, Bagwell M (Juli 1991). Fernsehen und Fettleibigkeit bei erwachsenen Frauen. Am J Öffentliche Gesundheit 81 (7): 908-11.
- www.commonsensemedia.org . (pdf) Hesekiel J. Emanuel.
- Farooqi S, O’Rahilly S (Dezember 2006). Genetik der Fettleibigkeit beim Menschen. Endocr. Offenbarung 27 (7): 710-18.
- Frayling TM, Timpson NJ, Weedon MN, et al. (2007). Eine häufige Variante im FTO-Gen ist mit dem Body-Mass-Index assoziiert und prädisponiert für Fettleibigkeit bei Kindern und Erwachsenen. Wissenschaft 316 (5826): 889-94.
- Rampersaud E, Mitchell BD, Pollin TI et al. (2008). Körperliche Aktivität und die Assoziation häufiger FTO-Genvarianten mit Body-Mass-Index und Fettleibigkeit. Arch Intern Med 16: 1791-97.
- Yang W, Kelly T, Er J (2007). Genetische Epidemiologie der Adipositas. Epidemiol Offb 29,49-61.
- Chakravarthy MV, Stand FW (2004). Essen, Bewegung und „sparsame“ Genotypen: Verbindung der Punkte zu einem evolutionären Verständnis moderner chronischer Krankheiten. In: J. Appl. In: Physiol. 96 (1): 3–10.
- Rosén T, Bosaeus I, Tölli J, Lindstedt G, Bengtsson BA (1993). Erhöhte Körperfettmasse und verringertes extrazelluläres Flüssigkeitsvolumen bei Erwachsenen mit Wachstumshormonmangel. Clin. Endocrinol. (Oxf) 38 (1): 63-71.
- Sobal J, Stunkard AJ (März 1989). Sozioökonomischer Status und Fettleibigkeit: Eine Überprüfung der Literatur. Psychol Bull 105 (2): 260-75.
- 73,0 73,1 McLaren L (2007). Sozioökonomischer Status und Fettleibigkeit. Epidemiol Offb 29,29-48.
- Christakis NA, Fowler JH (2007). Die Verbreitung von Fettleibigkeit in einem großen sozialen Netzwerk über 32 Jahre. New England Journal of Medicine 357 (4): 370-379.
- Flegal KM, Troiano RP, Pamuk ER, Kuczmarski RJ, Campbell SM (November 1995). Der Einfluss der Raucherentwöhnung auf die Prävalenz von Übergewicht in den Vereinigten Staaten. In: N. Engl. Dr. Med. 333 (18): 1165–70.
- Chiolero A, Faeh D, Paccaud F, Cornuz J (April 2008). Folgen des Rauchens für Körpergewicht, Körperfettverteilung und Insulinresistenz. Uhr. J. Clin. Nutr. 87 (4): 801–9.
- DiBaise JK, Zhang H, Crowell MD, Krajmalnik-Braun R, Decker GA, Rittmann BE (April 2008). Darmmikrobiota und ihre mögliche Beziehung zu Fettleibigkeit. Mayo Clinic Verfahren. Mayo-Klinik 83 (4): 460-9.
- 78.0 78.1 78.2 78.3 78.4 Flier JS (2004). Adipositas-Kriege: Der molekulare Fortschritt steht einer wachsenden Epidemie gegenüber. Zelle 116 (2): 337-50.
- Hamann A, Matthaei S (1996). Regulierung der Energiebilanz durch Leptin. Verwendbar bis. Clin. Endocrinol. Diabetes 104 (4): 293-300.
- Boulpaep, Emile L.; Boron, Walter F. (2003). Medizinische physiologya: Ein zellulärer und molekularer Ansatz, Philadelphia: Saunders.
- 81.0 81.1 81.2 81.3 81.4 81.5 Strychar I (Januar 2006). Diät in der Verwaltung der Gewichtsabnahme. 174 (1): 56-63.
- Shick SM, Flügel RR, Klem ML, McGuire MT, Hügel JO, Seagle H (April 1998). Personen, die bei langfristiger Gewichtsabnahme und -erhaltung erfolgreich sind, konsumieren weiterhin eine energiearme, fettarme Diät. J Am Diät Assoc 98 (4): 408-13.
- Tate DF, Jeffery RW, Sherwood NE, Flügel RR (April 2007). Langfristige Gewichtsverluste im Zusammenhang mit der Verschreibung höherer Ziele für körperliche Aktivität. Schützt ein höheres Maß an körperlicher Aktivität vor Gewichtszunahme?. Uhr. J. Clin. Nutr. 85 (4): 954–9.
- (Juli 2005)Wissenschaftlich fundierte Lösungen für Fettleibigkeit: Welche Rolle spielen Wissenschaft, Regierung, Industrie und Gesundheitswesen? Proceedings of a symposium, Boston, Massachusetts, USA, 10.-11.März 2004 und Anaheim, Kalifornien, USA, 2. Oktober 2004. Uhr. J. Clin. Nutr. 82 (1 Suppl): 207S-273S.
- Weiss EG, Galuska DA, Kettel Khan L, Gillespie C, Serdula MK (Juli 2007). Gewichtszunahme bei Erwachsenen in den USA, die einen erheblichen Gewichtsverlust erlebten, 1999-2002. Am J Zurück Med 33 (1): 34-40.
- Anderson JW, Konz EC, Frederich RC, Holz CL (November 2001). Long-term weight-loss Maintenance: Eine Meta-Analyse von US-Studien. Uhr. J. Clin. Nutr. 74 (5): 579–84.
- Williamson DF, Pamuk E, Thun M, Flandern D, Byers T, Heide C (Juni 1995). Prospektive Studie über absichtlichen Gewichtsverlust und Mortalität bei nichtrauchenden übergewichtigen weißen US-Frauen im Alter von 40-64 Jahren. Uhr. J. Epidemiol. 141 (12): 1128–41.
- Kevin G. Murphy, Stephen R. Blüte. Darmhormone und die Regulierung der Energiehomöostase. Natur 444, (13 Dezember 2006).
- Bravata DM, Sanders L, Huang J, et al. (April 2003). Wirksamkeit und Sicherheit von kohlenhydratarmen Diäten: Eine systematische Überprüfung. JAMA 289 (14): 1837-50.
- Gwinup G (1987). Gewichtsverlust ohne diätetische Einschränkung: Wirksamkeit verschiedener Formen von Aerobic-Übungen. Am J Sport Med 15 (3): 275-9.
- 91.0 91.1 Fumento, Michael (1997). Das Fett des Landes: Unsere Gesundheitskrise und wie übergewichtige Amerikaner sich selbst helfen können, 126, Penguin (Nicht-Klassiker).
- Shaw K, Gennat H, O’Rourke P, Del Mar C (2006). Übung für Übergewicht oder Fettleibigkeit. Cochrane database of systematic reviews (Online) (4): CD003817.
- Lee L, Kumar S, Leong LC (Februar 1994). Die Auswirkungen der fünfmonatigen militärischen Grundausbildung auf das Körpergewicht und das Körperfett von 197 mäßig bis stark fettleibigen singapurischen Männern im Alter von 17 bis 19 Jahren. Int. In: J. Obes. In: Relat. In: Metab. Unordnung. 18 (2): 105–9.
- Bravata DM, Smith-Spangler C, Sundaram V, und andere (November 2007). Verwendung von Schrittzählern zur Steigerung der körperlichen Aktivität und zur Verbesserung der Gesundheit: eine systematische Überprüfung. JAMA: das Journal der American Medical Association 298 (19): 2296-304.
- Anti-Adipositas-Medikament keine magische Kugel. CBC. URL aufgerufen am 19.09.2008.
- FDA Briefing Document NDA 21-888 Zimulti (Rimonabant) Tabletten, 20 mg Sanofi Aventis Beratender Ausschuss. In: FDA. URL aufgerufen am 19.09.2008.
- Rucker D, Padwal R, Li SK, Curioni C, Lau DC (2007). Langfristige Pharmakotherapie bei Adipositas und Übergewicht: Aktualisierte Metaanalyse. BMJ 335 (7631): 1194-99.
- Norris SL, Zhang X, Avenell A, Gregg E, Schmid CH, Lau J (2005). Pharmakotherapie zur Gewichtsreduktion bei Erwachsenen mit Typ-2-Diabetes mellitus. Cochrane Datenbank systematischer Reviews (Online) (1): CD004096.
- Gruppe der britischen prospektiven Diabetes-Studie (UKPDS) (1998). Wirkung einer intensiven Blutzuckerkontrolle mit Metformin auf Komplikationen bei übergewichtigen Patienten mit Typ-2-Diabetes (UKPDS 34). Lanzette 352 (9131): 854-65.
- Fonseca V (2003). Wirkung von Thiazolidindionen auf das Körpergewicht bei Patienten mit Diabetes mellitus. Uhr. Dr. Med. 115 Suppl 8A: 42 S–48 S.
- Flanagan CM, Kaesberg JL, Mitchell ES, Ferguson MA, Haigney MC (August 2008). Koronararterienaneurysma und Thrombose nach chronischer Ephedra-Anwendung. Int. In: J. Cardiol..
- Encinosa WIR, Bernard DM, Chen CC, Steiner CA (2006). Nutzung und Ergebnisse der Gesundheitsversorgung nach bariatrischen Operationen. Medizinische Versorgung 44 (8): 706-12.
- Lakestrom L, Narbro K, Lakestrom CD, et al. (August 2007). Auswirkungen der Adipositaschirurgie auf die Mortalität bei schwedischen adipösen Probanden. In: N. Engl. J. Mit. 357 (8): 741–52.
- Lakestrom L, Narbro K, Lakestrom CD, et al. (2007). Auswirkungen der Adipositaschirurgie auf die Mortalität bei schwedischen adipösen Probanden. In: N. Engl. J. Mit. 357 (8): 741–52.
- 105,0 105,1 Adams TD, Gress RE, Smith SC, et al. (2007). Langzeitmortalität nach Magenbypass-Operation. In: N. Engl. Dr. Med. 357 (8): 753–61.
- Tice JA, Karliner L, Walsh J, Petersen AJ, Feldman MD (Oktober 2008). Magenband oder Bypass? Eine systematische Überprüfung zum Vergleich der beiden beliebtesten bariatrischen Verfahren. Uhr. Dr. Med. 121 (10): 885–93.
- Giugliano G, Nicoletti G, Grella E, et al. (April 2004). Wirkung der Fettabsaugung auf Insulinresistenz und vaskuläre Entzündungsmarker bei übergewichtigen Frauen. Br J Plast Surg 57 (3): 190-4.
- Klein S, Fontana L, Junge VL, et al. (Juni 2004). Fehlen einer Wirkung der Fettabsaugung auf die Insulinwirkung und Risikofaktoren für koronare Herzerkrankungen. In: N. Engl. Dr. Med. 350 (25): 2549–57.
- Schnee V, Barry P, Fitterman N, Qaseem A, Weiss K (2005). Pharmakologische und chirurgische Behandlung von Fettleibigkeit in der Grundversorgung: Eine klinische Praxis-Richtlinie von der American College of Physicians. Ann Intern Med 142 (7): 525-31. Volltext.
- Verhaltensberatung in der Grundversorgung zur Förderung einer gesunden Ernährung: Empfehlungen und Gründe.. URL abgerufen am 2007-05-22.
- Pignone MP, Ammerman A, Fernandez L, et al. (2003). Beratung zur Förderung einer gesunden Ernährung bei Erwachsenen: Eine Zusammenfassung der Beweise für die US Preventive Services Task Force. Amerikanisches Journal für Präventivmedizin 24 (1): 75-92.
- 112,0 112,1 112,2 Anonym (2005). OECD Factbook: Wirtschafts-, Umwelt- und Sozialstatistik, Organisation für wirtschaftliche Zusammenarbeit und Entwicklung.
- (2002). Fettleibigkeit im Pazifik zu groß, um sie zu ignorieren. (PDF) Sekretariat der Pazifischen Gemeinschaft. WER. URL abgerufen am 30.09.2008.
- Fettleibigkeit bei Kindern. Regierung von New South Wales. URL abgerufen am 2008-06-22.
- includeonly>Popkin, Barry. „Die Welt ist fett“, Scientific American, September 2007, S. 94. ISSN 0036-8733. Abgerufen am 24.07.2008.
- Praween Kumar Agrawal. Aufkommende Fettleibigkeit in nordindischen Staaten: Eine ernsthafte Bedrohung für die Gesundheit. (PDF) IUSSP-Konferenz, Bankik, 10.-12. Juni 2002. URL aufgerufen am 24.07.2008.
- Tim Lobstein, Neville Rigby, Rachel Leach (2005-03-15). EU-Plattform für Ernährung, körperliche Aktivität und Gesundheit: International Obesity Task Force EU-Plattform Briefing Paper (PDF), International Obesity Task Force. URL zugegriffen 2008-07-23.
- Ogden CL, Carroll MD, Curtin LR, McDowell MA, Tabak CJ, Flegal KM (2006). Prävalenz von Übergewicht und Adipositas in den Vereinigten Staaten, 1999-2004. JAMA 295 (13): 1549-55.
- Internationale Adipositas-Task Force. (PDF) URL abgerufen am 19.09.2008.
- Freedman DS, Khan LK, Serdula MK, Galuska DA, Dietz WH (Oktober 2002). Trends und Korrelate der Adipositas der Klasse 3 in den Vereinigten Staaten von 1990 bis 2000. JAMA 288 (14): 1758-61.
- Loscalzo, Joseph; Fauci, Anthony S.; Braunwald, Eugene; Dennis L. Kasper; Hauser, Stephen L.; Longo, Dan L. (2008). Harrisons Prinzipien der inneren Medizin, McGraw-Hill Medical.
- Satcher D (2001). Der Aufruf des Surgeon General zum Handeln zur Vorbeugung und Verringerung von Übergewicht und Adipositas, US Dept. ministerium für Gesundheit und menschliche Dienste, Öffentlicher Gesundheitsdienst, Büro des Generalchirurgen.
- includeonly>Bach Barnes. „Begrenzung Anzeigen von Junk-Food für Kinder“, New York Times, 2007-07-18. Abgerufen am 24.07.2008.
- includeonly>Tara McClair. „Junk-Food-Verbot erhält gemischte Reaktionen in Schulen“, 2007-01-30. Abgerufen am 24.07.2008.
- Brennan Ramirez LK, Hoehner CM, Brownson RC et al. (Dezember 2006). Indikatoren für aktivitätsfreundliche Gemeinschaften: Ein evidenzbasierter Konsensusprozess. Am J Zurück Med 31 (6): 530-32.
- Lau DC, Douketis JD, Morrison KM, Hramiak IM, Sharma AM, Ur E (April 2007). 2006 Canadian Clinical Practice Guidelines zur Behandlung und Prävention von Fettleibigkeit bei Erwachsenen und Kindern . CMAJ 176 (8): S1–13.
- (2004-02-11) Probleme speichern; der medizinische Fall für eine schlankere Nation (PDF), London: Royal College of Physicians.
- Gesundheitsausschuss des britischen Parlaments (Mai 2004). Adipositas – Band 1 – HCP 23-I, Dritter Sitzungsbericht 2003-04. Bericht, zusammen mit dem Protokoll, London, UK: TSO (The Stationery Office). URL abgerufen 2007-12-17.
- Wanless, Sir Derek; John Appleby, Anthony Harrison, Darshan Patel (2007). Unsere zukünftige Gesundheit gesichert? Eine Überprüfung der Finanzierung und Leistung des NHS, London, Großbritannien: Der King’s Fund. URL abgerufen 2007-12-17.
- Das Oxford English Dictionary (Webseite)
- Carol Gerten-Jackson. Der toskanische General Alessandro del Borro.
- 132.0 132.1 (2007). Geschichte der Medizin: Sushruta – der Kliniker – Lehrer par Excellence. (PDF) Dwivedi, Girish & Dwivedi, Shridhar. URL aufgerufen am 19.09.2008.
- Breslow L (September 1952). Aspekte der öffentlichen Gesundheit der Gewichtskontrolle. Am J Öffentliche Gesundheit Nationen Gesundheit 42 (9): 1116-20.
- Critser, Greg (2004). Dickes Land, London, England: Penguin Books Ltd.
- Weintraub M (Mai 1992). Langfristige Gewichtskontrolle: Die vom National Heart, Lung, and Blood Institute finanzierte multimodale Interventionsstudie. Clin. Pharmacol. Ther. 51 (5): 581–5.
- Finkelstein EA, Fiebelkorn IA, Wang G (2003). Nationale medizinische Ausgaben, die auf Übergewicht und Adipositas zurückzuführen sind: Wie viel und wer zahlt. Gesundheit Online (Mai).
- Adipositas und Übergewicht: Wirtschaftliche Folgen. CDC. URL aufgerufen am 05.09.2007.
- van Baal PH, Polder JJ, de Wit GA, et al. (Februar 2008). Lebenslange medizinische Kosten von Fettleibigkeit: Prävention keine Heilung für steigende Gesundheitsausgaben. PLoS Med. 5 (2): e29.
- Chenoweth & Associates Inc. (2005). Die wirtschaftlichen Kosten von körperlicher Inaktivität, Fettleibigkeit und Übergewicht bei Erwachsenen in Kalifornien. (PDF) Abschnitt Krebsprävention und Ernährung, Kalifornisches Zentrum für körperliche Aktivität, kalifornisches Gesundheitsministerium, Sacramento, CA. URL aufgerufen am 23.07.2008.
- Ostbye T, Dement JM, Krause KM (2007). Fettleibigkeit und Arbeitnehmerentschädigung: Ergebnisse des Duke Health and Safety Surveillance Systems. Bogen. Praktikant. Med. 167 (8): 766–73.
- Zusätzliche Pfund bedeuten Versicherungsgebühren für Ala. beschäftigte. Associated Press Schriftsteller. URL aufgerufen am 09.09.2008.
- Lisa DiCarlo. Warum Fluggesellschaften das Fett nicht schneiden können. Forbes.com . URL aufgerufen am 23.07.2008.
- Dannenberg AL, Burton DC, Jackson RJ (2004). Wirtschaftliche und ökologische Kosten von Fettleibigkeit: Die Auswirkungen auf Fluggesellschaften. Amerikanisches Journal für Präventivmedizin 27 (3): 264.
- 144.0 144.1 109. US-Kongress (2005-2006) H.R. 554: 109. US-Kongress (2005-2006) H.R. 554: Gesetz über die persönliche Verantwortung beim Verzehr von Lebensmitteln von 2005. GovTrack.us . URL aufgerufen am 24.07.2008.
- WAS IST NAAFA?. NAAFA. URL aufgerufen am 29.09.2008.
- Nationale Vereinigung zur Förderung der Fettakzeptanz, Wir kommen in allen Größen, NAAFA, ].
- Campos, Paul F. (2005). Der Diätmythos, Gotham.
- Gard, Michael (2005). Die Adipositas-Epidemie: Wissenschaft, Moral und Ideologie, Routledge.
- Fettleibigkeit: Zeitbombe oder Blindgänger?. In: USA Today. URL aufgerufen am 21.09.2008.
- includeonly>Douglas Martin. „Über New York“, New York Times, 1991-07-31. Abgerufen am 24.07.2008.
- Areton (Januar 2002). Faktoren für die sexuelle Befriedigung übergewichtiger Frauen in Beziehungen. Elektronische Zeitschrift für menschliche Sexualität 5.
Weiterführende Literatur
- Fumento, Michael (1997). Das Fett des Landes: Unsere Gesundheitskrisen und wie übergewichtige Amerikaner sich selbst helfen können, New York: Penguin Books.
- Kolata, Gina (2007). Rethinking Thin: Die neue Wissenschaft der Gewichtsabnahme – und die Mythen und Realitäten der Diät, Picador.
- Kopelman, Peter G. (2005). Klinische Adipositas bei Erwachsenen und Kindern: Bei Erwachsenen und Kindern, 493, Blackwell Publishing.
- Levy-Navarro, Elena (2008). Die Kultur der Fettleibigkeit in der frühen und späten Moderne, Palgrave Macmillan.
- Pool, Robert (2001). Fett: Bekämpfung der Adipositas-Epidemie, Oxford, UK: Oxford University Press.

Vorlage:Wikinewscat
Suchen Sie diese Seite auf
Wiktionary:Adipositas
- Weltgesundheitsorganisation – Adipositas Seiten
- Ernährung, Ernährung und Prävention chronischer Krankheiten (einschließlich Adipositas) durch eine gemeinsame Expertenkonsultation von WHO und FAO (2003).
- Fettleibigkeit bei Endotext.org
- Internationale Task Force für Adipositas
- Die Adipositas-Gesellschaft (USA)
- National Obesity Forum (UK)
- Australasian Society for the Study of Obesity
Ernährungspathologie (E40-68, 260-269)
Kwashiorkor – Marasmus
B-Vitamine: B1: Beriberi/Wernicke-Enzephalopathie, B2: Ariboflavinose, B3: Pellagra, B7: Biotinmangel, B9: Folatmangel, B12: Vitamin B12-Mangel
andere Vitamine: A: Vitamin A-Mangel / Bitot-Flecken, C: Skorbut, D: Rachitis / Osteomalazie
Mineral: Zinkmangel – Eisenmangel, Magnesiummangel – Chrommangel
Adipositas – Hypervitaminose A – Hypervitaminose D
Eating disordersSymptoms
Diese Seite verwendet Creative Commons-lizenzierte Inhalte aus Wikipedia (Autoren anzeigen).