Angela Chen, B. S., Benjamin Lin, M. D., Shawn Lin, M. D.
* Nota: * Técnicamente, la topografía y la tomografía son diferentes modalidades de imagen (explicadas a continuación). Sin embargo, ambos se conocen coloquialmente como topografía. A excepción de nuestra sección que diferencia entre ellos, también nos referiremos a ambos como topografía.
En este artículo, revisaremos qué son la topografía corneal y la tomografía, por qué son útiles y cómo interpretar una exploración normal de Pentacam. También revisaremos 5 usos clínicos de topografía que lo prepararán bien para la clínica de córnea.
Topografía vs. Tomografía
Esta es la distinción técnica entre topografía y tomografía:
1) La topografía corneal es una técnica de imagen no invasiva para mapear la curvatura de la superficie y la forma de la superficie corneal anterior.
- Cómo se hace:
- Disco Plácido (topografía): Evalúa la córnea en función de la reflexión de anillos concéntricos (ciénagas).
- Anillos ampliamente espaciados = más planos
- Anillos muy espaciados = más empinados
- Disco Plácido (topografía): Evalúa la córnea en función de la reflexión de anillos concéntricos (ciénagas).
- Dispositivos: Orbscan, Atlas, NIDEK OPD
2) La tomografía corneal calcula una imagen en 3D de la córnea y evalúa toda la córnea, las superficies anterior y posterior. Hoy en día, la tomografía es la más utilizada.
- Cómo se hace:
- Imágenes de Scheimpflug (tomografía): Evalúa la córnea con una cámara que captura secciones transversales de la córnea a medida que gira
- Dispositivos: Pentacam, Galilei, Sirius
Utilidad
- Manejo del astigmatismo en cirugía de cataratas y después de trasplante de córnea
- Detección de candidatos para cirugía refractiva mediante la identificación de astigmatismo irregular y ayuda a estimar el riesgo de ectasia postoperatoria
- Detección de trastornos ectáticos como queratocono, degeneración y ectasia POSTLASIK
- Determinación de la significación visual de lesiones corneales y conjuntivales, como pterigias y degeneración nodular de Salzmann
- Guía de la extracción de sutura y colocación de la córnea incisiones relajantes
Principios básicos
Mapas de colores: Verá un arco iris de colores en cada mapa topográfico. Estos van desde colores cálidos (rojo, naranja, amarillo), a colores neutros (verde) a colores fríos (azul, morado). En nuestras imágenes representativas de Pentacam a continuación, verá cuatro tipos diferentes de mapas.
- 1) Mapa axial (arriba a la izquierda)
- Útil para evaluar la irregularidad del astigmatismo y planificar la extracción de la sutura después de PK
- Colores cálidos = empinados (piense en «té caliente empapado»)
- Colores fríos = planos
- 2) Espesor corneal, también conocido como mapa paquimétrico (abajo a la izquierda)
- Muestra la distribución de los espesores corneales en toda el área medida.
- Colores cálidos = finos (piense «en las capas más finas de desgaste por calor»)
- Colores fríos = gruesos ( piense «en las capas más gruesas de desgaste por frío»)
- 3) Mapa de elevación anterior (arriba a la derecha)
- Útil para evaluar la regularidad del astigmatismo, la ubicación del astigmatismo y la planificación quirúrgica para AK, planificación tórica
- Los colores más cálidos indican dónde la córnea está elevada por encima de la esfera de mejor ajuste; los colores más fríos indican dónde la córnea está deprimida debajo de la esfera de mejor ajuste
- 4) Mapa de elevación posterior (abajo a la derecha)
- Útil para identificar formar fruste queratocono
- Los colores más cálidos indican dónde la córnea está elevada por encima de la esfera de mejor ajuste; los colores más fríos indican dónde la córnea está deprimida por debajo de la esfera de mejor ajuste
Córnea normal
Topografía esperada: Aplanamiento progresivo del centro a la periferia en 2-4D, con el área nasal aplanándose más que el área temporal.
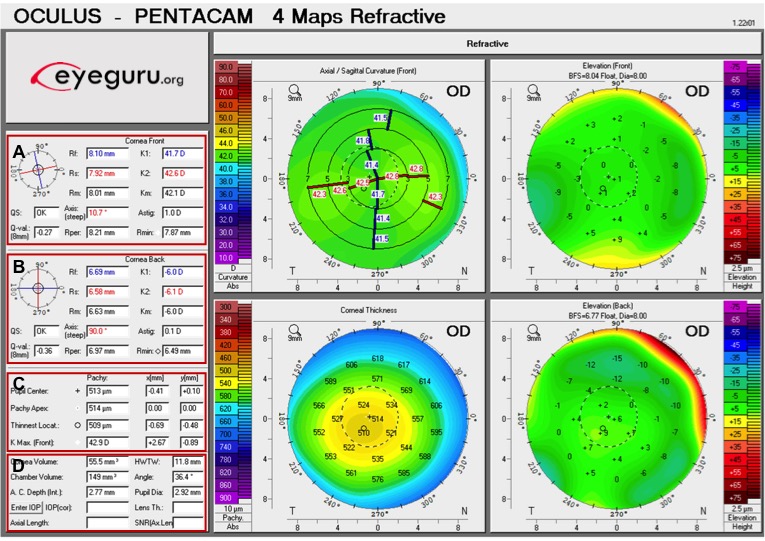
Interpretación de los valores de Pentacam1
A) Valores corneales anteriores
- K1, K2, Km: Los dos meridianos principales (K1, K2), determinados mediante el anillo de 3 mm, están a 90 grados el uno del otro. El rojo corresponde al meridiano empinado, mientras que el azul corresponde al meridiano plano. Km es el promedio de K1 y K2
- Rf, Rs, Rm: Radios correspondientes a K1, K2 y Km, respectivamente
- QS: La puntuación de calidad (es decir, «OK», «Lagunas de datos», «Corrección», «Modelo») puede alertar al técnico para que vuelva a realizar el examen debido a una calidad sospechosa
- Q-val: Describe el factor de forma corneal, o excentricidad de la córnea. El valor ideal es -0.26.
- Más valores negativos pueden sugerir corrección de queratocono o hipermetropía, mientras que los valores positivos pueden sugerir corrección miópica.
- Eje: El meridiano que no requiere potencia de cilindro para corregir el astigmatismo
- Astig: El astigmatismo corneal central
- Rper: Radio de curvatura medio entre el centro de la zona de 6 mm y 9 mm
- Rmin: El radio de curvatura más pequeño en la medición de campo completo
- Rmin puede ser elevado en el queratocono
B) Valores corneales posteriores
Las mismas variables descritas para la parte frontal de la córnea se utilizan para caracterizar la parte posterior de la córnea.
C) Centro de pupila: Calculado encontrando el punto central basado en la detección de bordes en el iris, luego la distancia se calcula en mm
- Apex paquy: Espesor corneal en el ápice
- Ubicación más delgada: Punto más delgado sobre la superficie corneal anterior
- K Max (Frontal): Punto más pronunciado sobre la superficie corneal anterior
D) Valores utilizados en los cálculos de LIO (fuera del alcance de este artículo)
5 Usos clínicos
1) Queratocono
El diagnóstico topográfico del queratocono se sugiere por:
- Alta potencia corneal central
- Gran diferencia entre la potencia del ápice corneal y la periferia
- Diferencias en la inclinación entre las dos córneas de un paciente dado.
Topografía esperada: pendiente inferior en el mapa axial anterior y adelgazamiento correspondiente en el mapa paquimétrico. Hay muchos sistemas para clasificar el queratocono. Aquí hay algunos ejemplos de varios sistemas, pero estos no son necesariamente los únicos criterios para descartar o descartar queratocono.
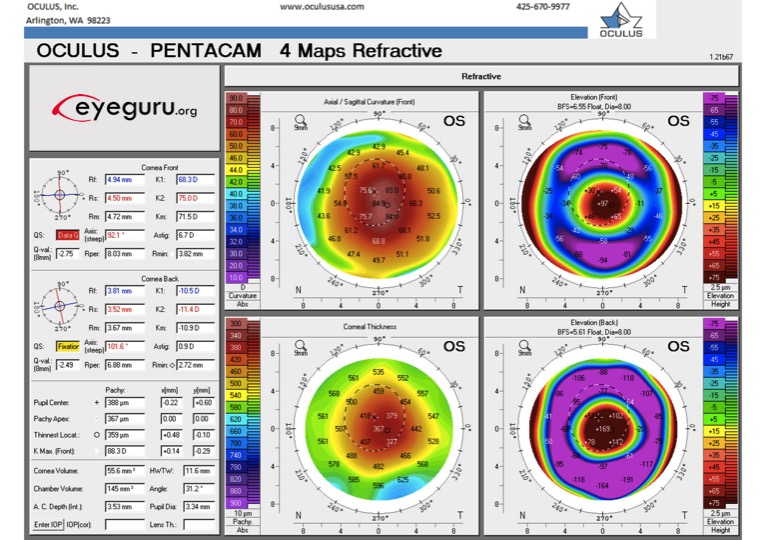
| puntos de Corte para el Queratocono | |
| Central K2 | Normal <47.2 D
Forme Fruste Queratocono 47.2-48.7 D Queratocono >48.7 D |
| Inferior-superior índice de asimetría | >1.2 D |
| el Astigmatismo | >2.5D |
| Orbscan II topografía posterior elevation3 | ≥35µm queratocono subclínico
≥51µm queratocono |
| Orbscan II topografía anterior elevation3 | ≥16µm queratocono subclínico
≥19µm queratocono |
| Pentacam Scheimpflug de la córnea tomografía posterior elevation4 | Normal ≤+17µm
Sospechosa +18µm a +20µm Arriesgado >+20µm |
| Pentacam Scheimpflug de la córnea tomografía anterior elevation3 | Normal ≤ + 12µm
Sospechoso + 13µm a +15µm Arriesgado > +15µm |
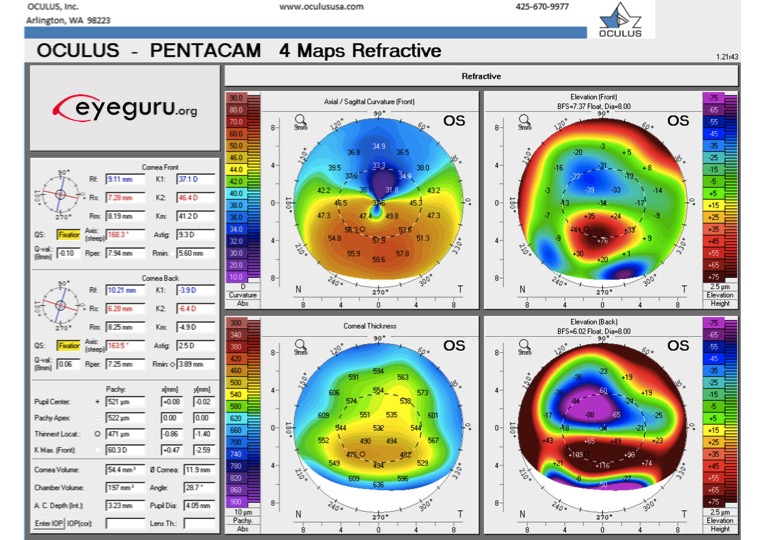
2) Degeneración corneal marginal pelúcida
Topografía esperada: patrón de «garra de cangrejo» o «mariposa» en contra de la regla en el mapa axial
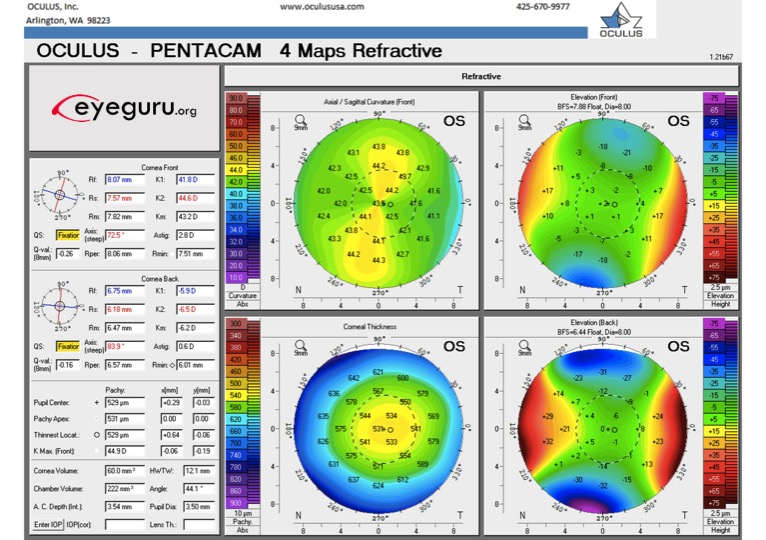
3) Astigmatismo
Astigmatismo regular: empinamiento uniforme a lo largo de un único meridiano corneal que se puede corregir completamente con una lente cilíndrica (AVCB de 20/20 o mejor)
Topografía esperada: «pajarita» simétrica a lo largo de un único meridiano
Astigmatismo irregular: pendiente no uniforme que no se puede corregir con lente cilíndrica (AVCB de 20/50 o peor debido a astigmatismo irregular).
Topografía esperada: ejes empinados y planos a menos o más de 90 grados de distancia
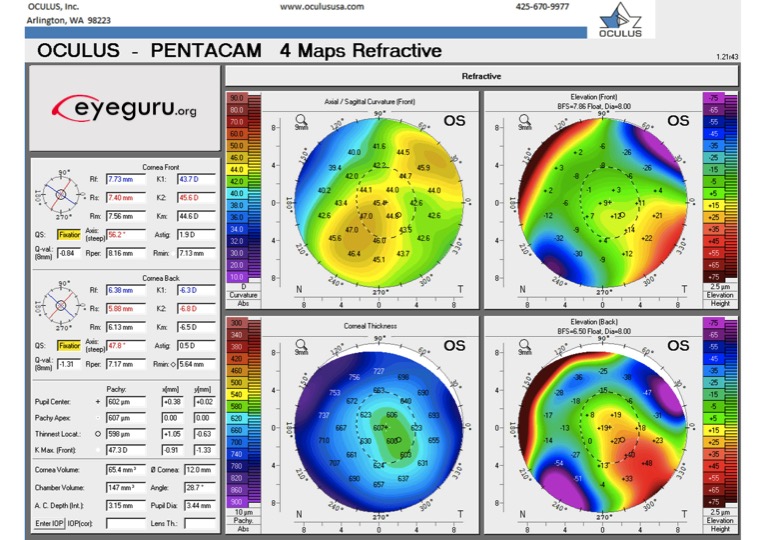
Astigmatismo con la regla: Más inclinado en el meridiano vertical
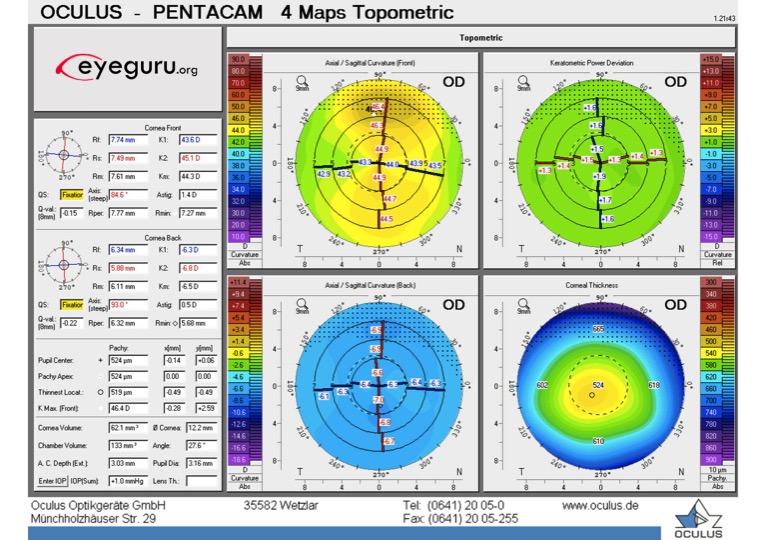
Astigmatismo contrario a la regla: Más inclinado en el meridiano horizontal
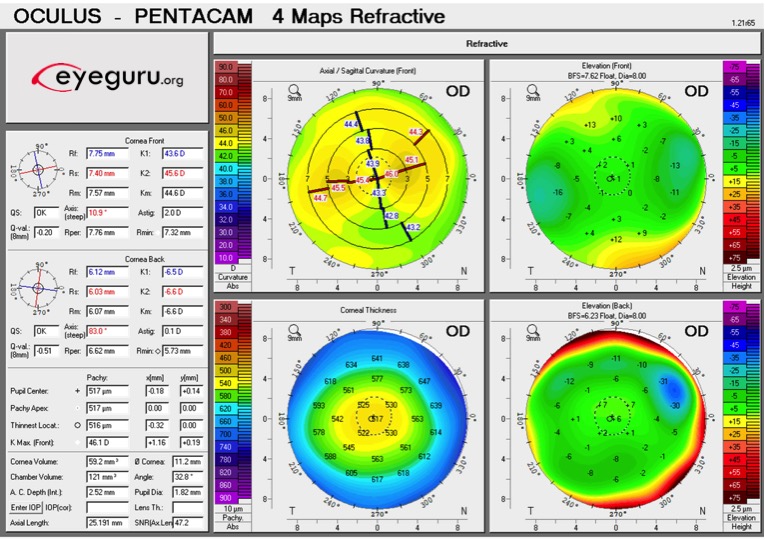
4) Error refractivo
La miopía se asocia con una curvatura corneal central más pronunciada
La hipermetropía se asocia con una curvatura corneal central más plana
Sin embargo, estas no son reglas duras y rápidas, ya que la longitud axial juega un papel importante en la miopía/hipermetropía general del ojo.
5) Cirugía refractiva
Se debe realizar una evaluación preoperatoria para descartar patrones ectácticos (por ejemplo, irregulares), que ocurren en trastornos como el queratocono y la degeneración marginal pelúcida. Si se sospecha un trastorno ectáctico, no se recomienda el LASIK.
La cirugía refractiva en sí puede inducir ectasia corneal. En la planificación preoperatoria, el porcentaje de tejido alterado (PTA) se usa para estimar el riesgo de inducir una ectasia de córnea. Generalmente, un PTA < 40% se acepta como un riesgo menor en un ojo normal.5
PTA = (FT + AD)/CCT
PTA: porcentaje de tejido alterado; FT: grosor del colgajo; EA: profundidad de ablación; CCT: espesor corneal central preoperatorio
La evaluación postoperatoria se realiza para evaluar cualquier cambio dióptrico a nivel corneal y para descartar ablación descentrada o incompleta, ectasia u otros cambios.
Consejos rápidos para la clínica
- Elija qué sutura posterior a la queratoplastia eliminar en función del eje inclinado del astigmatismo en la topografía. La extracción de suturas a lo largo del eje inclinado conduce al aplanamiento de la córnea.
- Los candidatos a LIO tórico tendrán astigmatismo simétrico regular, que aparecerá como un patrón de» pajarita «u» figura de ocho » en la topografía (puede estar con o en contra de la regla)
- El queratocono o los ojos pelúcidos tendrán un astigmatismo irregular, a menudo con pendiente inferior y adelgazamiento corneal,
Preguntas de revisión
1) Con base en la topografía de este paciente, ¿es un candidato para LIO tórico?

Respuesta: No, la topografía muestra astigmatismo irregular. Solo los pacientes con astigmatismo regular son buenos candidatos para LIO tórico.
2) En base a la topografía de este paciente después del LASIK, ¿qué error de refracción tenían antes del LASIK?
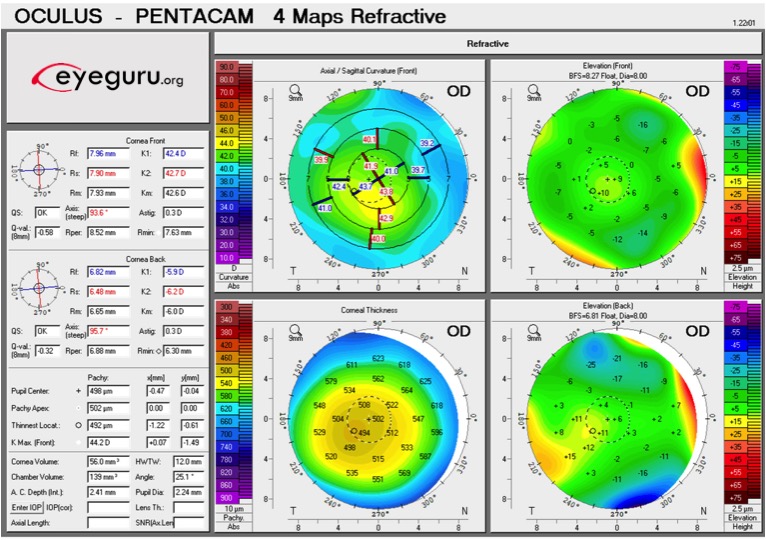
Respuesta: Esta topografía post-LASIK demuestra el empinamiento de la córnea central (el»té tibio empapado» nos recuerda que los colores más cálidos corresponden con una curvatura corneal más pronunciada). Por lo tanto, el paciente estaba siendo corregido por hipermetropía.
- Agarwal A, Agarwal A, Jacob S. Dr. Agarwal’s Textbook on Corneal Topography (Including Pentacam and Anterior Segment OCT), 2 / E. Second ed. Nueva Delhi, India: Jaypee Brothers Medical Publishers (P) Ltd; 2010.
- Rabinowitz YS. Índices videoqueratográficos para ayudar en la detección de queratocono. J Refract Surg. 1995; 11 (5): 371-9.
- Jafarinasab MR, Shirzadeh E, Feizi S, Karimian F, Akaberi A, Hasanpour H. Sensibilidad y especificidad de la elevación corneal posterior y anterior medida por orbscan en el diagnóstico de queratocono clínico y subclínico. J Ophthalmic Vis Res. 2015; 10 (1): 10-15.
- Tanuj D NM, Tarun A. Nuevas investigaciones en Oftalmología; 2017.
- Santhiago MR, Smadja D, Gomes BF, Mello GR, Monteiro ML, Wilson SE, et al. Asociación entre el porcentaje de tejido alterado y la ectasia de queratomileusis in situ post-láser en ojos con topografía preoperatoria normal. Am J Ophthalmol. 2014;158(1):87-95.e1.