- Mediados de la década de 1800 – 1945: De los productos botánicos a las primeras drogas sintéticaseditar
- Epinefrina, norepinefrina y anfetaminaeditar
- Descubrimiento y desarrollo de los barbitúricoseditar
- Insulineditar
- Investigación temprana antiinfecciosa: Salvarsan, Prontosil, Penicilina y vacunaseditar
- Medicamentos inseguros y regulación temprana de la industriaeditar
- Los años de la posguerra, 1945-1970Editar
- Más avances en la investigación antiinfecciosaeditar
- Desarrollo y comercialización de medicamentos antihipertensoseditar
- Anticonceptivos bucaleseditar
- la Talidomida y la Kefauver-Harris AmendmentsEdit
- 1970–1980Editar
- Estatinaseditar
Mediados de la década de 1800 – 1945: De los productos botánicos a las primeras drogas sintéticaseditar
La industria farmacéutica moderna comenzó con boticarios locales que se expandieron desde su papel tradicional de distribuir medicamentos botánicos como la morfina y la quinina a la fabricación al por mayor a mediados de la década de 1800, y de los descubrimientos resultantes de la investigación aplicada. El descubrimiento intencional de drogas a partir de plantas comenzó con el aislamiento entre 1803 y 1805 de la morfina, un analgésico e inductor del sueño, a partir del opio por el asistente boticario alemán Friedrich Sertürner, quien nombró este compuesto en honor al dios griego de los sueños, Morfeo. A finales de la década de 1880, los fabricantes de tintes alemanes habían perfeccionado la purificación de compuestos orgánicos individuales a partir de alquitrán y otras fuentes minerales y también habían establecido métodos rudimentarios en la síntesis química orgánica. El desarrollo de métodos químicos sintéticos permitió a los científicos variar sistemáticamente la estructura de las sustancias químicas, y el crecimiento en la ciencia emergente de la farmacología amplió su capacidad para evaluar los efectos biológicos de estos cambios estructurales.
Epinefrina, norepinefrina y anfetaminaeditar
En la década de 1890, se había descubierto el profundo efecto de los extractos suprarrenales en muchos tipos de tejidos diferentes, iniciando una búsqueda tanto del mecanismo de señalización química como de los esfuerzos para explotar estas observaciones para el desarrollo de nuevos medicamentos. El aumento de la presión arterial y los efectos vasoconstrictores de los extractos suprarrenales fueron de particular interés para los cirujanos como agentes hemostáticos y como tratamiento para el shock, y varias empresas desarrollaron productos a base de extractos suprarrenales que contenían purezas variables del principio activo. En 1897, John Abel de la Universidad Johns Hopkins identificó el principio activo como epinefrina, que aisló en un estado impuro como sal sulfato. El químico industrial Jōkichi Takamine desarrolló más tarde un método para obtener epinefrina en estado puro, y licenció la tecnología a Parke-Davis. Parke-Davis comercializó epinefrina bajo el nombre comercial Adrenalin. La epinefrina inyectada demostró ser especialmente eficaz para el tratamiento agudo de ataques de asma, y se vendió una versión inhalada en los Estados Unidos hasta 2011 (Primatene Mist). En 1929, la epinefrina había sido formulada en un inhalador para su uso en el tratamiento de la congestión nasal.
Aunque altamente eficaz, el requisito de inyección limitó el uso de epinefrina y derivados activos por vía oral fueron buscados. Un compuesto estructuralmente similar, la efedrina, (en realidad más similar a la norepinefrina), fue identificado por los químicos japoneses en la planta de Ma Huang y comercializado por Eli Lilly como un tratamiento oral para el asma. Siguiendo el trabajo de Henry Dale y George Barger en Burroughs-Wellcome, el químico académico Gordon Alles sintetizó anfetamina y la probó en pacientes con asma en 1929. El medicamento demostró tener solo efectos anti-asma modestos, pero produjo sensaciones de euforia y palpitaciones. La anfetamina fue desarrollada por Smith, Kline y French como descongestionante nasal bajo el nombre comercial Inhalador de benzedrina. La anfetamina se desarrolló finalmente para el tratamiento de la narcolepsia, el parkinsonismo post-encefálico y la elevación del estado de ánimo en la depresión y otras indicaciones psiquiátricas. Recibió la aprobación como un Remedio Nuevo y No Oficial de la Asociación Médica Americana para estos usos en 1937 y se mantuvo en uso común para la depresión hasta el desarrollo de antidepresivos tricíclicos en la década de 1960.
Descubrimiento y desarrollo de los barbitúricoseditar

En 1903, Hermann Emil Fischer y Joseph von Mering revelaron su descubrimiento de que el ácido dietilbarbitúrico, formado a partir de la reacción del ácido dietilmalónico, el oxicloruro de fósforo y la urea, induce el sueño en perros. El descubrimiento fue patentado y licenciado a Bayer Pharmaceuticals, que comercializó el compuesto bajo el nombre comercial Veronal como ayuda para dormir a partir de 1904. Las investigaciones sistemáticas del efecto de los cambios estructurales en la potencia y la duración de la acción llevaron al descubrimiento del fenobarbital en Bayer en 1911 y al descubrimiento de su potente actividad antiepiléptica en 1912. El fenobarbital fue uno de los medicamentos más utilizados para el tratamiento de la epilepsia hasta la década de 1970 y, a partir de 2014, sigue figurando en la lista de medicamentos esenciales de las Organizaciones Mundiales de la Salud. En los decenios de 1950 y 1960 aumentó la conciencia de las propiedades adictivas y el potencial de abuso de los barbitúricos y las anfetaminas, lo que dio lugar a un aumento de las restricciones a su consumo y a una mayor supervisión gubernamental de los recetadores. Hoy en día, la anfetamina está restringida en gran medida al uso en el tratamiento del trastorno por déficit de atención y el fenobarbital en el tratamiento de la epilepsia.
Insulineditar
Una serie de experimentos realizados desde finales de 1800 hasta principios de 1900 revelaron que la diabetes es causada por la ausencia de una sustancia producida normalmente por el páncreas. En 1869, Oskar Minkowski y Joseph von Mering descubrieron que la diabetes podía inducirse en perros mediante la extirpación quirúrgica del páncreas. En 1921, el profesor canadiense Frederick Banting y su alumno Charles Best repitieron este estudio y encontraron que las inyecciones de extracto pancreático revirtieron los síntomas producidos por la extirpación del páncreas. Pronto, se demostró que el extracto funcionaba en personas, pero el desarrollo de la terapia con insulina como procedimiento médico de rutina se retrasó por las dificultades para producir el material en cantidad suficiente y con pureza reproducible. Los investigadores buscaron la ayuda de colaboradores industriales de Eli Lilly and Co. basado en la experiencia de la empresa en la purificación a gran escala de materiales biológicos. El químico George B. Walden de Eli Lilly and Company descubrió que un ajuste cuidadoso del pH del extracto permitía producir un grado de insulina relativamente puro. Bajo la presión de la Universidad de Toronto y una posible impugnación de patentes por parte de científicos académicos que habían desarrollado de forma independiente un método de purificación similar, se llegó a un acuerdo para la producción no exclusiva de insulina por parte de múltiples empresas. Antes del descubrimiento y la disponibilidad generalizada de la terapia con insulina, la esperanza de vida de los diabéticos era de solo unos pocos meses.
Investigación temprana antiinfecciosa: Salvarsan, Prontosil, Penicilina y vacunaseditar
El desarrollo de medicamentos para el tratamiento de enfermedades infecciosas fue un foco importante de los esfuerzos de investigación y desarrollo tempranos; en 1900, la neumonía, la tuberculosis y la diarrea fueron las tres principales causas de muerte en los Estados Unidos y la mortalidad en el primer año de vida superó el 10%.
En 1911, la arsfenamina, el primer fármaco antiinfeccioso sintético, fue desarrollado por Paul Ehrlich y el químico Alfred Bertheim del Instituto de Terapia Experimental de Berlín. La droga recibió el nombre comercial Salvarsan. Ehrlich, señalando tanto la toxicidad general del arsénico como la absorción selectiva de ciertos colorantes por parte de las bacterias, planteó la hipótesis de que un tinte que contiene arsénico con propiedades de absorción selectiva similares podría usarse para tratar infecciones bacterianas. La arsfenamina se preparó como parte de una campaña para sintetizar una serie de compuestos de este tipo y se descubrió que presentaba toxicidad parcialmente selectiva. La arsfenamina demostró ser el primer tratamiento eficaz para la sífilis, una enfermedad que antes de ese tiempo era incurable y conducía inexorablemente a úlceras cutáneas severas, daño neurológico y muerte.
El enfoque de Ehrlich de variar sistemáticamente la estructura química de los compuestos sintéticos y medir los efectos de estos cambios en la actividad biológica fue perseguido ampliamente por científicos industriales, incluidos los científicos de Bayer Josef Klarer, Fritz Mietzsch y Gerhard Domagk. Este trabajo, también basado en la prueba de compuestos disponibles en la industria de tintes alemana, condujo al desarrollo de Prontosil, el primer representante de la clase de antibióticos sulfonamidas. En comparación con la arsfenamina, las sulfonamidas tenían un espectro de actividad más amplio y eran mucho menos tóxicas, lo que las hacía útiles para infecciones causadas por patógenos como los estreptococos. En 1939, Domagk recibió el Premio Nobel de Medicina por este descubrimiento. Sin embargo, la drástica disminución de las muertes por enfermedades infecciosas ocurridas antes de la Segunda Guerra Mundial fue principalmente el resultado de la mejora de las medidas de salud pública, como el agua potable y la vivienda menos concurrida, y el impacto de los medicamentos y vacunas antiinfecciosos fue significativo, principalmente después de la Segunda Guerra Mundial.
En 1928, Alexander Fleming descubrió los efectos antibacterianos de la penicilina, pero su explotación para el tratamiento de enfermedades humanas esperaba el desarrollo de métodos para su producción y purificación a gran escala. Estos fueron desarrollados por un consorcio de compañías farmacéuticas liderado por los gobiernos de Estados Unidos y Gran Bretaña durante la Segunda Guerra Mundial.
A lo largo de este período se produjo un progreso temprano hacia el desarrollo de vacunas, principalmente en forma de investigación básica académica y financiada por el gobierno dirigida a la identificación de los patógenos responsables de las enfermedades transmisibles comunes. En 1885, Louis Pasteur y Pierre Paul Émile Roux crearon la primera vacuna antirrábica. Las primeras vacunas contra la difteria se produjeron en 1914 a partir de una mezcla de toxina diftérica y antitoxina (producida a partir del suero de un animal inoculado), pero la seguridad de la inoculación fue marginal y no se usó ampliamente. Los Estados Unidos registraron 206.000 casos de difteria en 1921, lo que resultó en 15.520 muertes. En 1923, los esfuerzos paralelos de Gaston Ramon en el Instituto Pasteur y Alexander Glenny en los Laboratorios de Investigación Wellcome (más tarde parte de GlaxoSmithKline) llevaron al descubrimiento de que una vacuna más segura podría producirse tratando la toxina diftérica con formaldehído. En 1944, Maurice Hilleman de Squibb Pharmaceuticals desarrolló la primera vacuna contra la encefelitis japonesa. Hilleman más tarde se mudaría a Merck, donde desempeñaría un papel clave en el desarrollo de vacunas contra el sarampión, las paperas, la varicela, la rubéola, la hepatitis A, la hepatitis B y la meningitis.
Medicamentos inseguros y regulación temprana de la industriaeditar

Antes del siglo XX, los medicamentos generalmente eran producidos por fabricantes a pequeña escala con poco control regulatorio sobre la fabricación o reclamos de seguridad y eficacia. En la medida en que existen esas leyes, su aplicación es laxa. En los Estados Unidos, el aumento de la reglamentación de las vacunas y otros medicamentos biológicos se vio impulsado por los brotes de tétanos y las muertes causadas por la distribución de vacunas contaminadas contra la viruela y antitoxinas contra la difteria. La Ley de Control de Productos Biológicos de 1902 requería que el gobierno federal otorgara la aprobación previa a la comercialización para cada medicamento biológico y para el proceso y las instalaciones que producen dichos medicamentos. Esto fue seguido en 1906 por la Ley de Alimentos y Drogas Puros, que prohibió la distribución interestatal de alimentos y drogas adulterados o mal etiquetados. Una droga se consideraba etiquetada erróneamente si contenía alcohol, morfina, opio, cocaína o cualquier otra droga potencialmente peligrosa o adictiva, y si su etiqueta no indicaba la cantidad o proporción de dichas drogas. Los intentos del gobierno de usar la ley para procesar a los fabricantes por hacer afirmaciones de eficacia sin respaldo fueron socavados por un fallo de la Corte Suprema que restringía los poderes de aplicación del gobierno federal a los casos de especificación incorrecta de los ingredientes del medicamento.
En 1937 más de 100 personas murieron después de ingerir «Elixir Sulfanilamida» fabricado por S.E. Massengill Company de Tennessee. El producto fue formulado en dietilenglicol, un solvente altamente tóxico que ahora se usa ampliamente como anticongelante. Bajo las leyes existentes en ese momento, el procesamiento del fabricante solo era posible bajo el tecnicismo de que el producto había sido llamado un «elixir», que literalmente implicaba una solución en etanol. En respuesta a este episodio, el Congreso de los Estados Unidos aprobó la Ley Federal de Alimentos, Medicamentos y Cosméticos de 1938, que por primera vez requería una demostración de seguridad previa al mercado antes de que un medicamento pudiera venderse, y prohibía explícitamente afirmaciones terapéuticas falsas.
Los años de la posguerra, 1945-1970Editar
Más avances en la investigación antiinfecciosaeditar
Las secuelas de la Segunda Guerra Mundial vieron una explosión en el descubrimiento de nuevas clases de medicamentos antibacterianos, incluidas las cefalosporinas (desarrolladas por Eli Lilly sobre la base del trabajo seminal de Giuseppe Brotzu y Edward Abraham), estreptomicina (descubierta durante un programa de investigación financiado por Merck en Selman El laboratorio de Waksman), las tetraciclinas (descubiertas en los Laboratorios Lederle, ahora parte de Pfizer), la eritromicina (descubierta en Eli Lilly and Co.) y su extensión a una gama cada vez más amplia de patógenos bacterianos. La estreptomicina, descubierta durante un programa de investigación financiado por Merck en el laboratorio de Selman Waksman en Rutgers en 1943, se convirtió en el primer tratamiento eficaz para la tuberculosis. En el momento de su descubrimiento, los sanatorios para el aislamiento de personas infectadas por tuberculosis eran una característica omnipresente de las ciudades de los países desarrollados, con un 50% de muertes dentro de los 5 años de admisión.
Un informe de la Comisión Federal de Comercio publicado en 1958 intentó cuantificar el efecto del desarrollo de antibióticos en la salud pública estadounidense. El informe encontró que durante el período 1946-1955, hubo una caída del 42% en la incidencia de enfermedades para las que los antibióticos eran efectivos y solo una caída del 20% en aquellas para las que los antibióticos no eran efectivos. El informe concluye que «parece que el uso de antibióticos, el diagnóstico precoz y otros factores han limitado la propagación de la epidemia y, por lo tanto, el número de estas enfermedades que se han producido». El estudio examinó además las tasas de mortalidad de ocho enfermedades comunes para las que los antibióticos ofrecían una terapia eficaz (sífilis, tuberculosis, disentería, escarlatina, tos ferina, infecciones meningocócicas y neumonía), y encontró una disminución del 56% durante el mismo período. Entre ellos, cabe destacar una disminución del 75% en las muertes por tuberculosis.
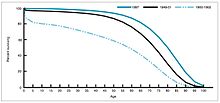
Durante los años 1940-1955, la tasa de disminución en la tasa de mortalidad en los Estados Unidos se aceleró de 2% por año a 8% por año, luego regresó a la tasa histórica de 2% por año. La drástica disminución en los años inmediatamente posteriores a la guerra se ha atribuido al rápido desarrollo de nuevos tratamientos y vacunas para las enfermedades infecciosas que se produjeron durante esos años.El desarrollo de vacunas continuó acelerándose, siendo el logro más notable del período el desarrollo de la vacuna contra la poliomielitis de Jonas Salk en 1954, con el financiamiento de la Fundación Nacional para la Parálisis Infantil, sin fines de lucro. El proceso de vacunación nunca fue patentado, sino que se dio a las compañías farmacéuticas para que lo fabricaran como un genérico de bajo costo. En 1960 Maurice Hilleman de Merck Sharp & Dohme identificó el virus SV40, que más tarde se demostró que causaba tumores en muchas especies de mamíferos. Más tarde se determinó que el SV40 estaba presente como contaminante en lotes de vacunas contra la polio que se habían administrado al 90% de los niños en los Estados Unidos. La contaminación parece haberse originado tanto en el material celular original como en el tejido de mono utilizado para la producción. En 2004, el Instituto del Cáncer de los Estados Unidos anunció que había llegado a la conclusión de que el SV40 no está asociado con el cáncer en las personas.
Otras nuevas vacunas notables de la época incluyen las de sarampión (1962, John Franklin Enders del Children’s Medical Center de Boston, más tarde perfeccionadas por Maurice Hilleman en Merck), Rubéola (1969, Hilleman, Merck) y parotiditis (1967, Hilleman, Merck) Las incidencias de rubéola, síndrome de rubéola congénita, sarampión y parotiditis en los Estados Unidos disminuyeron en >95% inmediatamente después de la vacunación generalizada. Los primeros 20 años de vacunación autorizada contra el sarampión en los Estados Unidos previnieron un estimado de 52 millones de casos de la enfermedad, 17,400 casos de retraso mental y 5,200 muertes.
Desarrollo y comercialización de medicamentos antihipertensoseditar
La hipertensión es un factor de riesgo para aterosclerosis, insuficiencia cardíaca, enfermedad arterial coronaria, accidente cerebrovascular, enfermedad renal y enfermedad arterial periférica, y es el factor de riesgo más importante para la morbimortalidad cardiovascular en los países industrializados. Antes de 1940, aproximadamente el 23% de todas las muertes entre personas mayores de 50 años se atribuyeron a la hipertensión. Los casos graves de hipertensión se trataron mediante cirugía.
Los primeros desarrollos en el campo del tratamiento de la hipertensión incluyeron bloqueadores del sistema nervioso simpático de iones de amonio cuaternario, pero estos compuestos nunca se utilizaron ampliamente debido a sus efectos secundarios graves, porque las consecuencias para la salud a largo plazo de la presión arterial alta aún no se habían establecido y porque tenían que administrarse por inyección.
En 1952, los investigadores del Ciba descubrieron el primer vasodilatador disponible por vía oral, la hidralazina. Una deficiencia importante de la monoterapia con hidralazina fue que perdió su eficacia con el tiempo (taquifilaxis). A mediados de la década de 1950, Karl H. Beyer, James M. Sprague, John E. Baer y Frederick C. Novello de Merck and Co. descubrió y desarrolló clorotiazida, que sigue siendo el medicamento antihipertensivo más utilizado en la actualidad. Este desarrollo se asoció con una disminución sustancial de la tasa de mortalidad entre las personas con hipertensión. Los inventores fueron reconocidos por un Premio Lasker de Salud Pública en 1975 por «salvar miles de vidas y aliviar el sufrimiento de millones de víctimas de la hipertensión».
Una revisión Cochrane de 2009 concluyó que los medicamentos antihipertensivos con tiazidas reducen el riesgo de muerte (RR 0,89), accidente cerebrovascular (RR 0,63), enfermedad coronaria (RR 0,84) y eventos cardiovasculares (RR 0,70) en personas con presión arterial alta. En los años de garantía, se desarrollaron otras clases de medicamentos antihipertensivos que encontraron una amplia aceptación en la terapia combinada, incluidos los diuréticos de asa (Lasix/furosemida, Hoechst Pharmaceuticals, 1963), los betabloqueantes (Pharmaceuticals Pharmaceuticals, 1964), los inhibidores de la ECA y los bloqueadores de los receptores de angiotensina. Los inhibidores de la ECA reducen el riesgo de enfermedad renal de nueva aparición y muerte en pacientes diabéticos, independientemente de si tienen hipertensión.
Anticonceptivos bucaleseditar
Antes de la segunda guerra mundial, el control de la natalidad estaba prohibido en muchos países, y en los Estados Unidos incluso la discusión de métodos anticonceptivos a veces llevó a la persecución bajo las leyes de Comstock. Por lo tanto, la historia del desarrollo de los anticonceptivos orales está estrechamente vinculada al movimiento de control de la natalidad y a los esfuerzos de las activistas Margaret Sanger, Mary Dennett y Emma Goldman. Basado en la investigación fundamental realizada por Gregory Pincus y los métodos sintéticos para progesterona desarrollados por Carl Djerassi en Syntex y por Frank Colton en G. D. Searle & Co., el primer anticonceptivo oral, Enovid, fue desarrollado por E. D. Searle and Co. y aprobado por la FDA en 1960. La formulación original incorporaba dosis muy excesivas de hormonas y causaba efectos secundarios graves. Sin embargo, en 1962, 1,2 millones de mujeres estadounidenses tomaban la píldora, y en 1965 el número había aumentado a 6,5 millones. La disponibilidad de una forma conveniente de anticonceptivo temporal dio lugar a cambios dramáticos en las costumbres sociales, incluida la ampliación de la gama de opciones de estilo de vida disponibles para las mujeres, la reducción de la dependencia de las mujeres de los hombres para la práctica anticonceptiva, el fomento de la demora en el matrimonio y el aumento de la cohabitación prematrimonial.
la Talidomida y la Kefauver-Harris AmendmentsEdit

En los estados UNIDOS, un impulso para la revisión de la Ley FD&C surgió de las audiencias del Congreso dirigidas por el senador Estes Kefauver de Tennessee en 1959. Las audiencias cubrieron una amplia gama de cuestiones de política, incluidos los abusos de publicidad, la eficacia cuestionable de los medicamentos y la necesidad de una mayor regulación de la industria. Si bien el impulso para una nueva legislación se puso de manifiesto temporalmente en un debate prolongado, surgió una nueva tragedia que subrayó la necesidad de una regulación más amplia y proporcionó la fuerza impulsora para la aprobación de nuevas leyes.
El 12 de septiembre de 1960, un licenciatario estadounidense, el William S. Merrell Company de Cincinnati, presentó una nueva solicitud de medicamento para Kevadon (talidomida), un sedante que se había comercializado en Europa desde 1956. La oficial médica de la FDA a cargo de revisar el compuesto, Frances Kelsey, creía que los datos que respaldaban la seguridad de la talidomida eran incompletos. La firma continuó presionando a Kelsey y a la FDA para que aprobaran la solicitud hasta noviembre de 1961, cuando el medicamento fue retirado del mercado alemán debido a su asociación con anomalías congénitas graves. Varios miles de recién nacidos en Europa y en otros lugares sufrieron los efectos teratogénicos de la talidomida. Sin la aprobación de la FDA, la empresa distribuyó Kevadon a más de 1,000 médicos bajo el disfraz de uso en investigación. Más de 20,000 estadounidenses recibieron talidomida en este «estudio», incluidas 624 pacientes embarazadas, y alrededor de 17 recién nacidos conocidos sufrieron los efectos de la droga.
La tragedia de la talidomida resucitó el proyecto de ley de Kefauver para mejorar la regulación de medicamentos que se había estancado en el Congreso, y la Enmienda Kefauver-Harris se convirtió en ley el 10 de octubre de 1962. De ahora en adelante, los fabricantes tuvieron que demostrar a la FDA que sus medicamentos eran eficaces y seguros antes de que pudieran salir al mercado estadounidense. La FDA recibió autoridad para regular la publicidad de medicamentos recetados y establecer buenas prácticas de fabricación. La ley requería que todas las drogas introducidas entre 1938 y 1962 tuvieran que ser efectivas. Un estudio colaborativo de la FDA y la Academia Nacional de Ciencias mostró que casi el 40 por ciento de estos productos no eran efectivos. Diez años más tarde se inició un estudio igualmente exhaustivo de los productos de venta libre.
1970–1980Editar
Estatinaseditar
En 1971, Akira Endo, un bioquímico japonés que trabajaba para la compañía farmacéutica Sankyo, identificó la mevastatina (ML-236B), una molécula producida por el hongo Penicillium citrinum, como inhibidor de la HMG-coa reductasa, una enzima crítica utilizada por el cuerpo para producir colesterol. Los ensayos en animales mostraron un efecto inhibitorio muy bueno como en los ensayos clínicos, sin embargo, un estudio a largo plazo en perros encontró efectos tóxicos a dosis más altas y, como resultado, se creyó que la mevastatina era demasiado tóxica para uso humano. La mevastatina nunca se comercializó, debido a sus efectos adversos de tumores, deterioro muscular y, a veces, muerte en perros de laboratorio.
P. Roy Vagelos, científico jefe y más tarde CEO de Merck & Co, se interesó, e hizo varios viajes a Japón a partir de 1975. En 1978, Merck había aislado lovastatina (mevinolina, MK803) del hongo Aspergillus terreus, comercializado por primera vez en 1987 como Mevacor.
En abril de 1994, se anunciaron los resultados de un estudio patrocinado por Merck, el Scandinavian Simvastatin Survival Study. Los investigadores probaron la simvastatina, más tarde vendida por Merck como Zocor, en 4.444 pacientes con colesterol alto y enfermedades cardíacas. Después de cinco años, el estudio concluyó que los pacientes vieron una reducción del 35% en su colesterol, y sus posibilidades de morir de un ataque cardíaco se redujeron en un 42%. En 1995, Zocor y Mevacor hicieron a Merck más de 1.000 millones de dólares. Endo fue galardonado con el Premio Japón 2006, y el Premio de Investigación Médica Clínica Lasker-DeBakey en 2008. Por su «investigación pionera en una nueva clase de moléculas» para «reducir el colesterol»,