La lepra es una enfermedad infecciosa crónica causada por Mycobacterium leprae. Daña los nervios periféricos y puede afectar la piel, los ojos, la nariz y los músculos. Las lesiones nerviosas en la lepra pueden causar deformidades incapacitantes graves.
Aunque a menudo se piensa que es una enfermedad de la antigüedad, todavía ocurre hoy en día y la Organización Mundial de la Salud registró 3,8 millones de nuevos casos de lepra de 105 países diferentes en la última década. La lepra es rara vez reportada en Europa hoy en día, pero una vez fue prevalente en toda la región y todavía puede ocurrir entre personas que viven o trabajan en el extranjero en países endémicos. Las personas con lepra a menudo sufren un profundo estigma social a causa de su enfermedad, y la lepra impone enormes cargas económicas y psicológicas a las personas y a los sistemas de salud.
La lepra (también conocida como Enfermedad de Hansen) se considera una Enfermedad Tropical Descuidada. Es una infección rara, que se encuentra generalmente en menos de 1:10,000 personas en la mayoría de las poblaciones, y a menudo se asocia con la pobreza. En la actualidad, el mayor número de nuevos casos se origina en Asia sudoriental, América y África. La lepra es curable con terapia antibiótica múltiple, que generalmente consiste en rifampicina, dapsona y clofazimina. La detección y el tratamiento tempranos pueden ayudar a evitar muchas de las complicaciones incapacitantes de la lepra. Aunque se están desarrollando varios ensayos prototipo, no hay pruebas de detección de laboratorio actuales para ayudar a la detección temprana de la lepra, y la enfermedad debe diagnosticarse clínicamente.
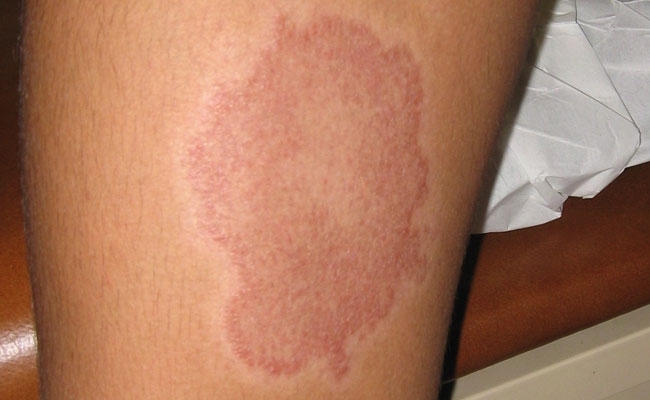
- FIG. 1. LESIÓN LIMÍTROFE DE LEPRA TUBERCULOIDE EN LA EXTREMIDAD INFERIOR. EL CENTRO DE LA LESIÓN ERA ANESTÉSICO.
- Características clínicas
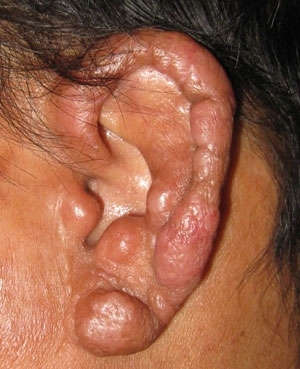
- FIG. 2. LESIÓN DE LEPRA LEPROMATOSA MANIFIESTA EN EL OÍDO. ABUNDANTES BACILOS RÁPIDOS DE ÁCIDO INTRACELULAR ESTABAN PRESENTES EN ESTE TEJIDO, UN SITIO FRESCO FAVORABLE PARA EL CRECIMIENTO DE M. LEPRAE.
- Lesión nerviosa
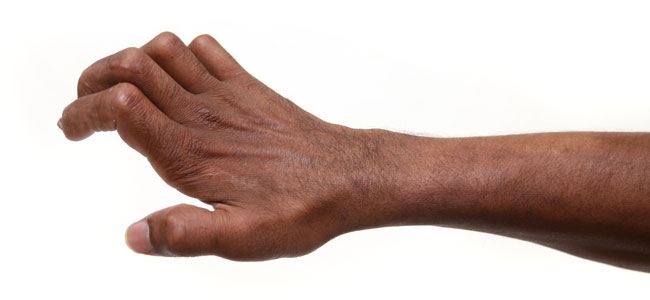
- FIG. 4. MANO CON GARRAS COMO RESULTADO DE UNA LESIÓN AVANZADA EN EL NERVIO CUBITAL DEBIDO A LA LEPRA.
- Parásito intracelular
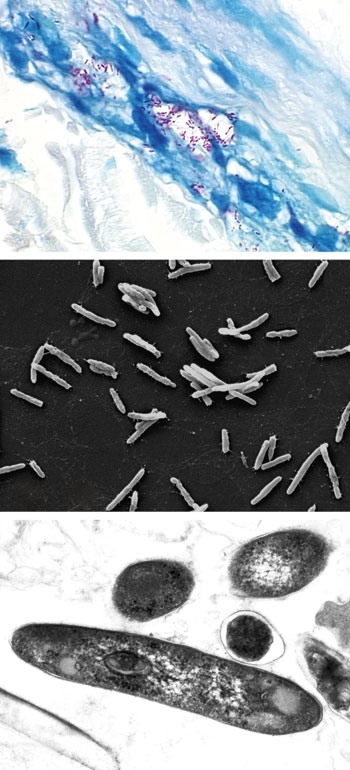
- FIG. 5. (A) SECCIÓN DE PIEL MANCHADA DE FITE QUE MUESTRA M. LEPRAE (ROJO) EN UN NERVIO CUTÁNEO, LA CARACTERÍSTICA PATOGNOMÓNICA DE LA PATOLOGÍA DE LA LEPRA. (B) MICROGRAFÍA ELECTRÓNICA DE BARRIDO DE M. LEPRAE. BARRA DE 5 MM. C) MICROGRAFÍA ELECTRÓNICA DE TRANSMISIÓN DE M. LEPRAE EN SECCIÓN TRANSVERSAL. BAR, 250 NM.
- Armadillos
- FIG. 6. ARMADILLLO DE NUEVE BANDAS (DASYPUS NOVEMCINCTUS).
- Vacunas y diagnóstico
- RICHARD TRUMAN, RAHUL SHARMA, MARIA PENA, BARBARA STRYJEWSKA, JOHN FIGAROLA & DAVID SCOLLARD
- MÁS INFORMACIÓN
FIG. 1. LESIÓN LIMÍTROFE DE LEPRA TUBERCULOIDE EN LA EXTREMIDAD INFERIOR. EL CENTRO DE LA LESIÓN ERA ANESTÉSICO.
Características clínicas
La lepra no es altamente contagiosa. La susceptibilidad a la lepra parece tener una base genética y el 95% de todas las personas parecen ser naturalmente resistentes a la enfermedad. Las personas que desarrollan lepra generalmente incuban la infección durante 3-5 años antes de manifestar la enfermedad, y exhiben un amplio espectro de respuestas clínicas e histopatológicas a la infección determinadas por su respuesta inmunológica a Mycobacterium leprae. En la porción tuberculoide del espectro, las personas tienen pocas lesiones discretas consistentes en granulomas bien organizados con un pequeño número de bacilos (Fig. 1). Mientras que aquellos en la porción lepromatosa del espectro pueden tener varias lesiones nodulares o difusas (Fig. 2) contiene muchos bacilos en granulomas mal organizados. Sin embargo, la característica patológica más importante común a todas las formas de lepra es la afectación y el daño del sistema nervioso periférico (SNP).
FIG. 2. LESIÓN DE LEPRA LEPROMATOSA MANIFIESTA EN EL OÍDO. ABUNDANTES BACILOS RÁPIDOS DE ÁCIDO INTRACELULAR ESTABAN PRESENTES EN ESTE TEJIDO, UN SITIO FRESCO FAVORABLE PARA EL CRECIMIENTO DE M. LEPRAE.
Lesión nerviosa
M. leprae tiene la notable capacidad de invadir las células de Schwann del nervio periférico, que encierran y sostienen los axones de las neuronas sensoriales y motoras. La infección de las células de Schwann causa muchas alteraciones biológicas y patológicas complejas, incluyendo desmielinización, diferenciación y reprogramación de las células. Los axones no protegidos por las células de Schwann son vulnerables a lesiones y pueden ser destruidos por la respuesta inflamatoria del huésped a la M. leprae. Generalmente, las neuronas sensoriales pequeñas mielinizadas y no mielinizadas se ven afectadas primero, y a medida que la enfermedad progresa, las neuronas motoras y los músculos también pueden verse comprometidos. Los pacientes pierden sensibilidad en las áreas afectadas por la lepra. A menudo no pueden discernir la diferencia entre calor y frío, y la anestesia en las manos y los pies contribuye significativamente a la ulceración por presión (Fig. 3, arriba) y lesiones traumáticas e infecciones secundarias, que pueden conducir a la pérdida de dedos y otras consecuencias graves. Si no se interrumpe el tratamiento, la lesión nerviosa puede evolucionar a debilidad motora y parálisis de los músculos intrínsecos de los dedos de las manos o de los pies, causando discapacidad de por vida (Fig. 4).
FIG. 4. MANO CON GARRAS COMO RESULTADO DE UNA LESIÓN AVANZADA EN EL NERVIO CUBITAL DEBIDO A LA LEPRA.
todavía Hay grandes lagunas en nuestra comprensión de la neuropatogénesis de la lepra. Los nervios periféricos no solo sirven como el objetivo principal de la infección por M. leprae, sino que también sirven como un refugio seguro para el bacilo, ya que la barrera sangre–nervio protege al organismo de muchas respuestas inmunitarias del huésped. M. leprae parece aprovechar la notable capacidad de regeneración del SNP adulto para asegurar su nicho preferido, y la regeneración de los nervios periféricos dañados incluso continúa después del tratamiento en pacientes con lepra avanzada. La lesión nerviosa puede progresar gradualmente a lo largo de todo el curso de la enfermedad y puede ser irreversible.
Parásito intracelular
M. leprae es un patógeno de nicho altamente adaptado. Es débilmente ácido-rápido (Fig. 5). Su genoma ha sufrido una drástica evolución reductora. A las 3.3Mbp tiene el genoma más pequeño entre las micobacterias, y los pseudogenes no funcionales también ocupan casi la mitad del cromosoma. Esta pérdida de funcionalidad probablemente subyace a nuestra continua incapacidad para cultivar el organismo en medios de laboratorio artificiales, y probablemente influye en el tiempo de generación notablemente largo del organismo (12,5 días). M. leprae prefiere temperaturas frescas. Las lesiones en los pacientes generalmente se encuentran en áreas más frías de la piel. La viabilidad de M. leprae disminuye rápidamente a temperaturas superiores a 35°C. La mayoría de los animales limpian fácilmente los bacilos y no pueden ser infectados experimentalmente con M. leprae. Se puede lograr una replicación limitada después de la inoculación de M. leprae en las almohadillas de los pies traseros de ratones convencionales y atímicos. Sin embargo, los bacilos no crecerán cuando se inoculan sistémicamente y los aumentos exponenciales en el crecimiento requieren muchos meses para alcanzar. La infección en ratones no afecta a los nervios del animal. El único animal que recapitula confiablemente la lepra como se ve en los seres humanos, y desarrolla una extensa afectación neurológica con M. leprae, es el armadillo de nueve bandas (Dasypus novemcinctus). Aparte de los humanos, los armadillos son también los únicos huéspedes naturales de M. leprae.
FIG. 5. (A) SECCIÓN DE PIEL MANCHADA DE FITE QUE MUESTRA M. LEPRAE (ROJO) EN UN NERVIO CUTÁNEO, LA CARACTERÍSTICA PATOGNOMÓNICA DE LA PATOLOGÍA DE LA LEPRA. (B) MICROGRAFÍA ELECTRÓNICA DE BARRIDO DE M. LEPRAE. BARRA DE 5 MM. C) MICROGRAFÍA ELECTRÓNICA DE TRANSMISIÓN DE M. LEPRAE EN SECCIÓN TRANSVERSAL. BAR, 250 NM.
Armadillos
Los armadillos son animales de aspecto exótico del tamaño de gatos domésticos (Fig. 6). Con una piel gruesa y dura y un caparazón duro y flexible que armaba la mayor parte de su cuerpo, Rudyard Kipling sugirió que los armadillos eran una mezcla de una tortuga y un puercoespín. Son mamíferos del orden Xenarthra, y están relacionados con perezosos y osos hormigueros. Su temperatura corporal normal varía de 33 a 35°C, y fue este rasgo el que primero atrajo la atención de los investigadores de la lepra. La infección experimental de armadillos con M. leprae requiere de 18 a 24 meses para manifestarse como una enfermedad completamente diseminada, pero se pueden cosechar cantidades prolíficas (1012) de bacilos de un solo animal, y los armadillos son los huéspedes preferidos para la propagación de bacilos de lepra. Las notables cantidades de M. las lepra disponibles a través de armadillos han sido una bendición para la investigación de la lepra.
Poco después del descubrimiento inicial de la susceptibilidad única del armadillo a la infección experimental, también se encontró una micobacteriosis sistémica de origen natural entre los armadillos de rango libre en los Estados Unidos. Encuestas posteriores confirmaron que los armadillos salvajes son un gran reservorio para M. leprae y que los animales habían albergado una infección natural con M. leprae durante muchas décadas antes de que se utilizaran en la investigación de la lepra. La lepra no estaba presente en el Nuevo Mundo durante los tiempos precolombinos, y es razonable suponer que los armadillos deben haber adquirido la infección de los seres humanos en algún momento de los últimos siglos. Ahora son reconocidos como el único reservorio no humano de M. leprae, y forman parte de la ecología natural de la enfermedad en los Estados Unidos. Informes recientes indican que la transmisión zoonótica de M. leprae de armadillos es responsable de hasta el 64% de todos los casos de lepra entre personas nacidas en los Estados Unidos. Los armadillos se extienden desde el sur de Estados Unidos a través de América Latina hasta Argentina, y biomarcadores para M. se han observado lepras entre algunos armadillos sudamericanos. Actualmente se está investigando el papel que pueden desempeñar los armadillos en la perpetuación de la lepra en las Américas.
FIG. 6. ARMADILLLO DE NUEVE BANDAS (DASYPUS NOVEMCINCTUS).

Vacunas y diagnóstico
Generalmente se cree que M. leprae se transmite de persona a persona por vías respiratorias, y las estrategias actuales de control global se centran en el tratamiento antibiótico de los casos activos para curar la infección e interrumpir la transmisión. Sin embargo, se está acumulando evidencia de que un reservorio oculto de casos asintomáticos preclínicos, y tal vez armadillos u otros huéspedes ambientales, pueden desempeñar un papel más importante en la ecología de la enfermedad, y la lepra probablemente no se pueda eliminar solo con la terapia farmacológica. El control de la lepra mediante vacunación o inmunoterapia como complemento de la terapia farmacológica puede tener ventajas significativas sobre el control mediante el tratamiento farmacológico solo. Un consorcio de fundaciones filantrópicas ha promovido desde 2002 la investigación sobre nuevas pruebas de diagnóstico y un prototipo de vacuna. Científicos de todo el mundo participan en estos esfuerzos y sus productos están empezando a entrar en pruebas. Si la tecnología triunfa, es posible que finalmente pongamos fin al sufrimiento causado por una de las enfermedades micobacterianas más antiguas conocidas.
RICHARD TRUMAN, RAHUL SHARMA, MARIA PENA, BARBARA STRYJEWSKA, JOHN FIGAROLA & DAVID SCOLLARD
Departamento de Salud y Servicios Humanos de los Estados Unidos, Administración de Recursos y Servicios de Salud, Oficina de Sistemas de Salud, Programa Nacional de la Enfermedad de Hansen, Baton Rouge, Louisiana, EE.UU.
MÁS INFORMACIÓN
Masaki, T. & otros (2013). La reprogramación de células de Schwann adultas a células parecidas a células madre mediante bacilos de lepra promueve la diseminación de la infección. Celda 152, 51-67.
Monot, M. & otros (2009). Análisis comparativo genómico y filogeográfico de Mycobacterium leprae. Nat Genet 41, 1282-1289.
Rodrigues, L. C. & Lockwood, D. (2011). Leprosy now: epidemiology, progress, challenges, and research gaps (en inglés). Infección por lanceta Dis 11, 464-470.
Scollard, D. M. & otros (2006). Los continuos desafíos de la lepra. Clin Microbiol Rev 19, 338-381.
Truman, R. W. & otros (2011). Probable lepra zoonótica en el sur de los Estados Unidos. N Engl J Med 364, 1626-1633.